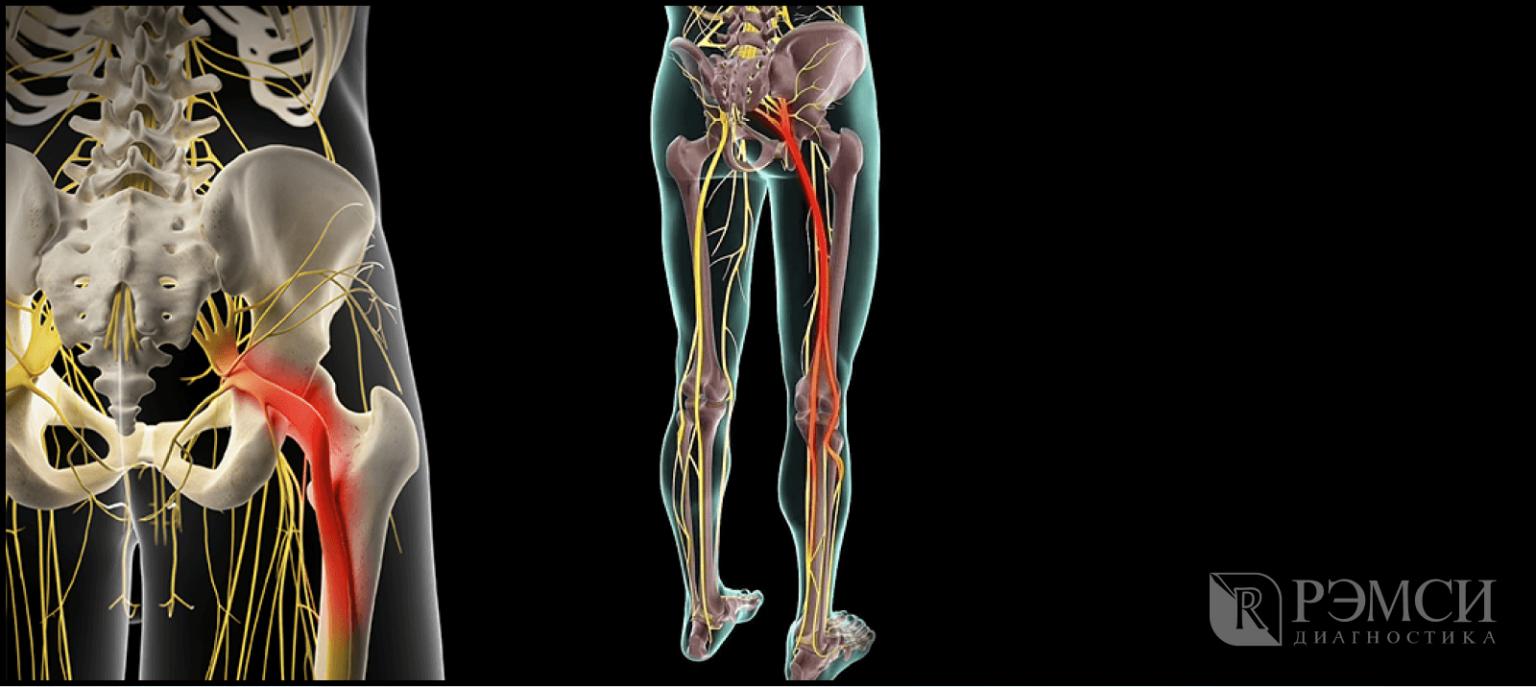
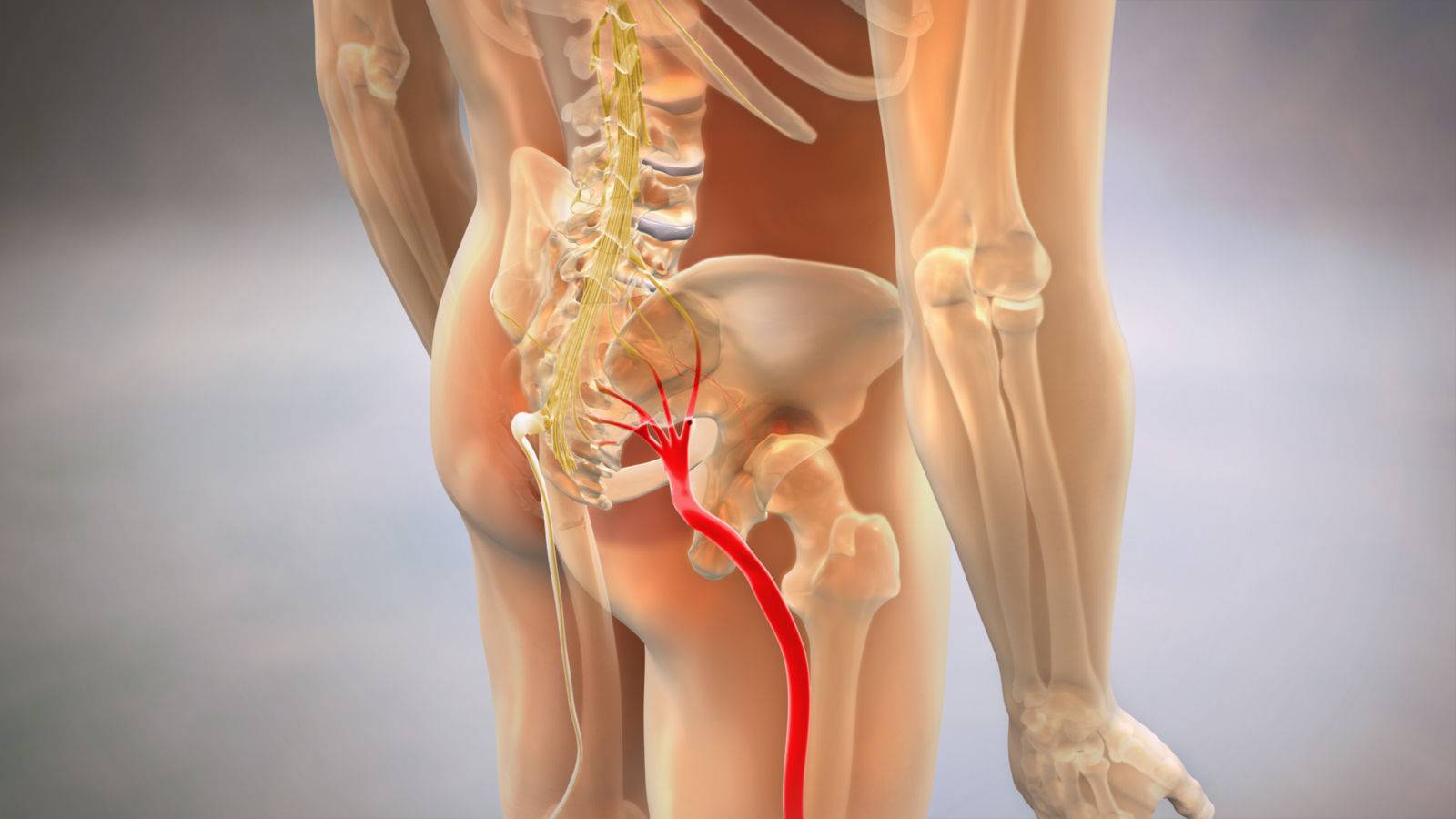
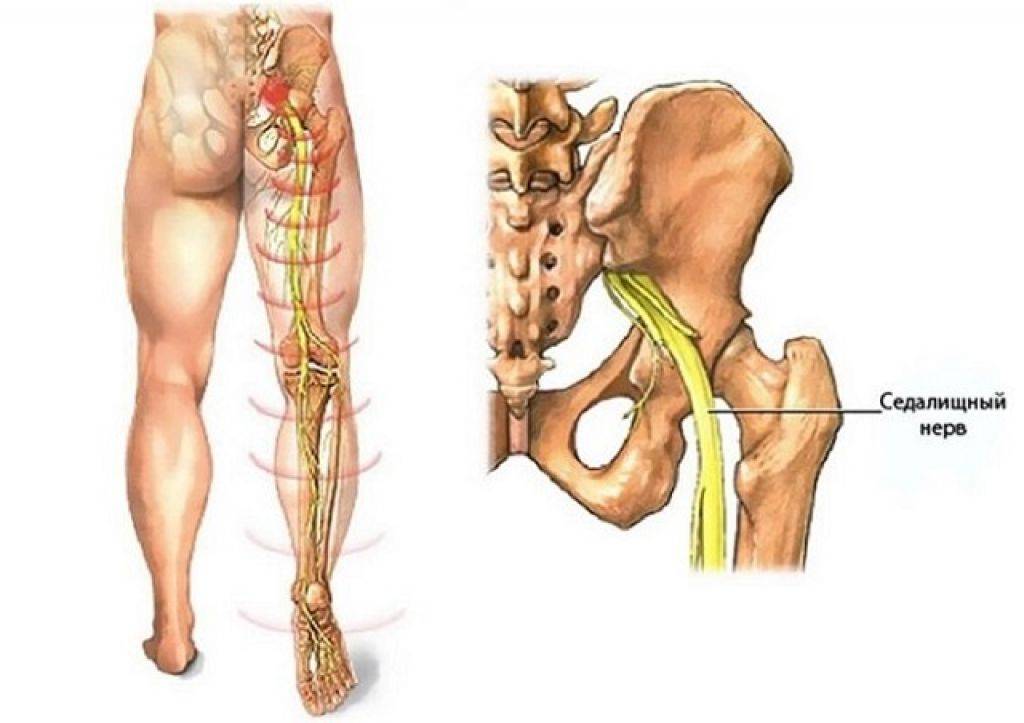
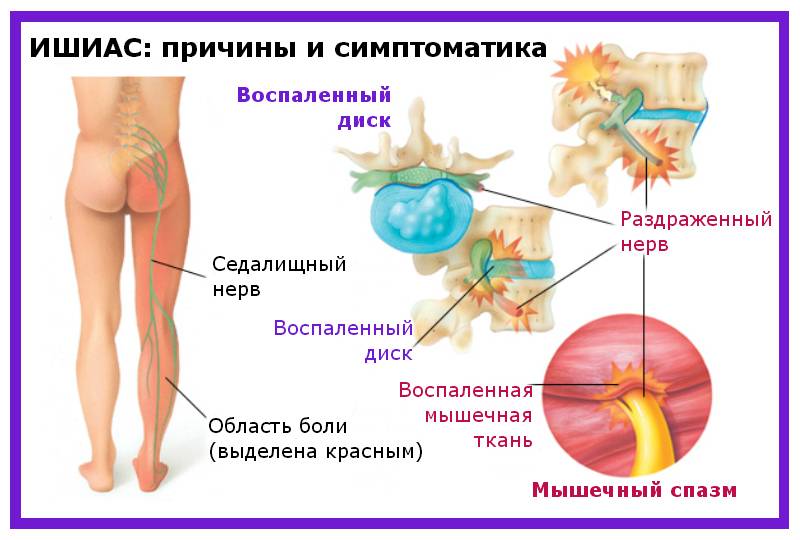
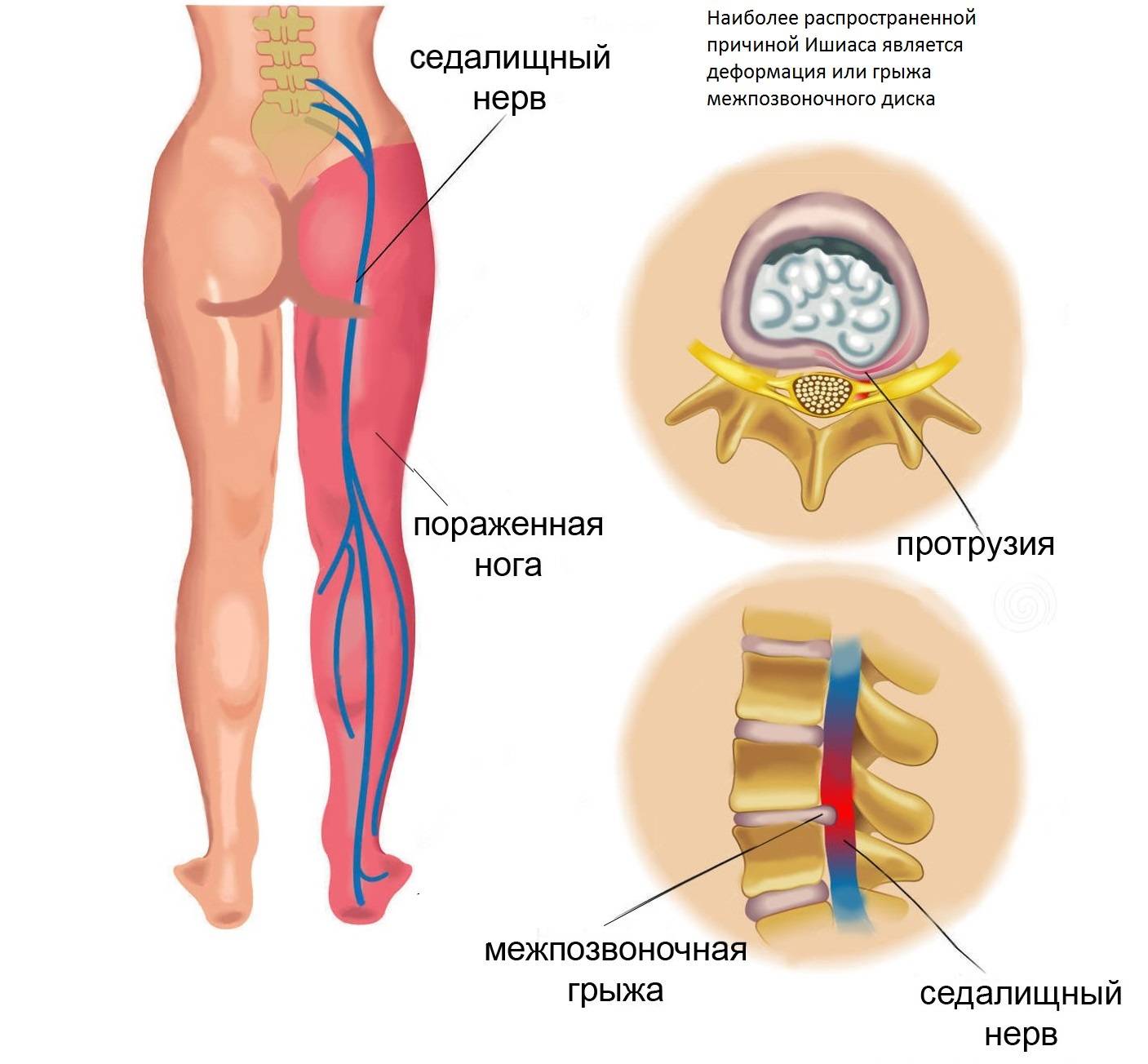
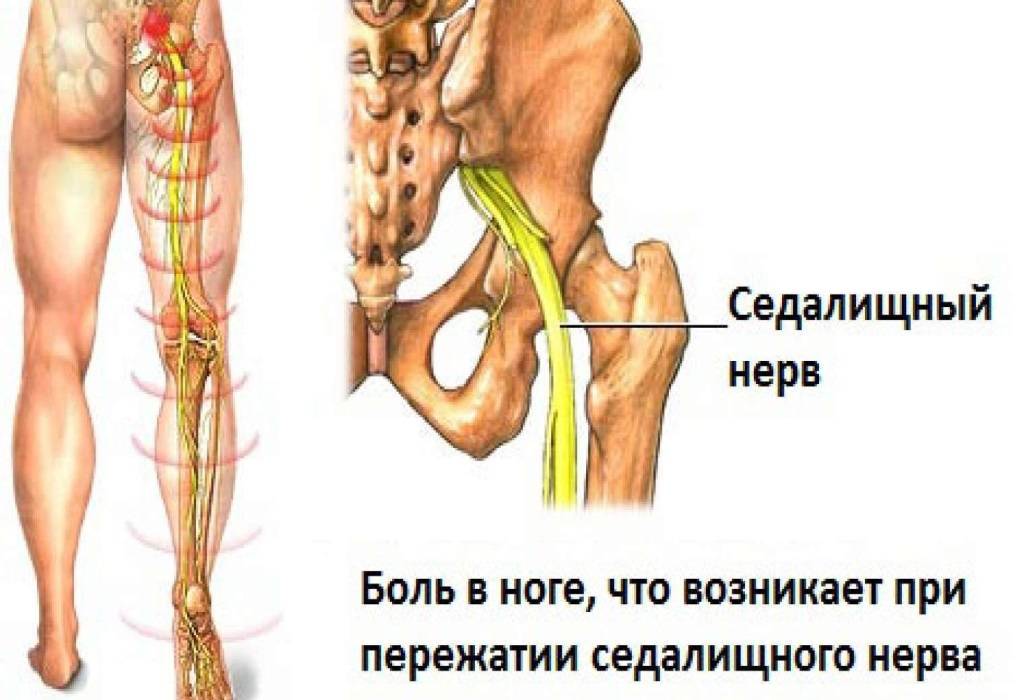
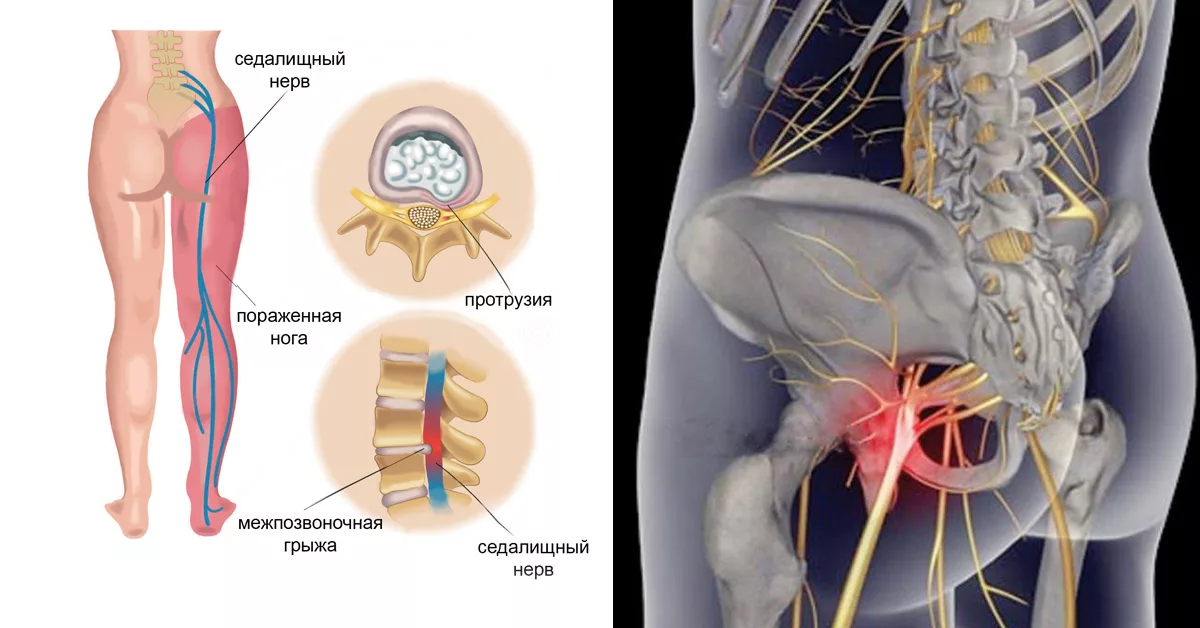
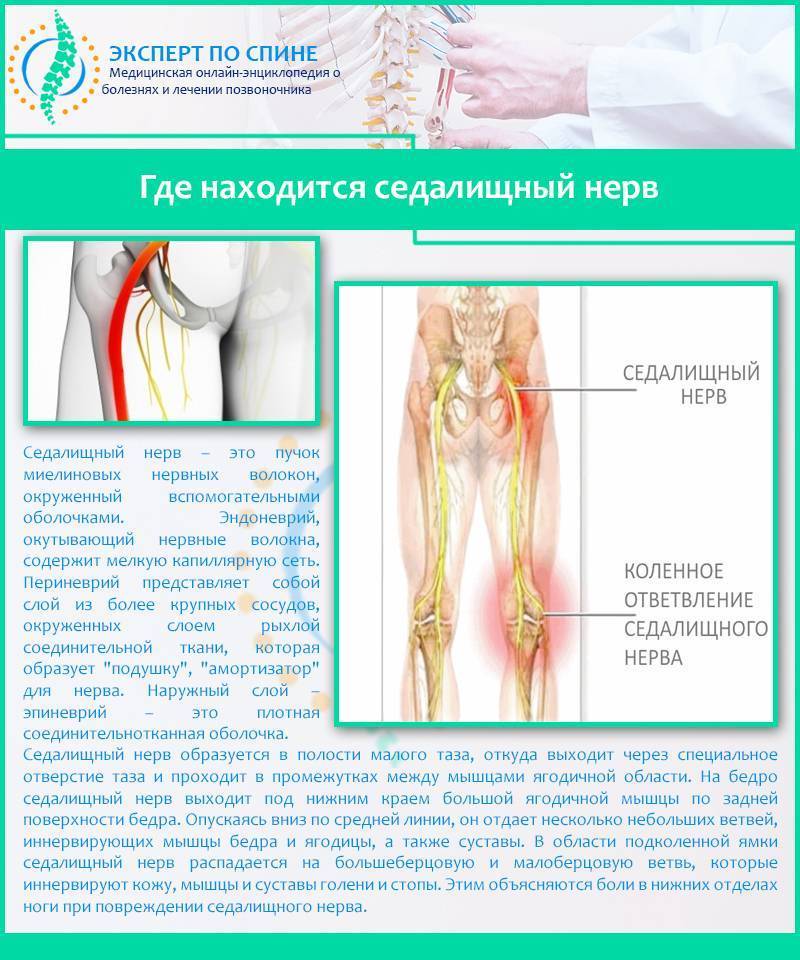
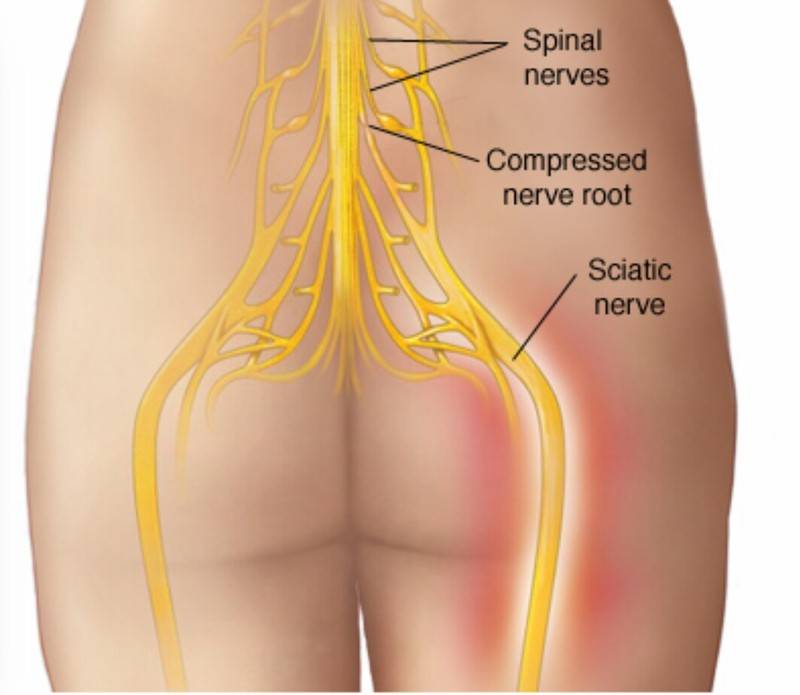
Обследования при ишиасе
Для начала врач собирает анамнез (историю болезни): сюда входит сбор жалоб, получение сведений о перенесенных заболеваниях и травмах, а также об особенностях жизни и работы пациента. Существуют так называемые симптомы опасности¹, то есть специфические причины заболевания. К их числу относятся:
- возраст старше 50 лет;
- перенесенные травмы спины;
- злокачественные опухоли позвоночника;
- длительный курс лечения кортикостероидами;
- ослабленный иммунитет;
- продолжительное употребление медикаментов (особенно наркотических анальгетиков);
- постоянно усиливающаяся боль по ходу седалищного нерва, которая не ослабевает даже в состоянии покоя.
Далее проводится физикальное обследование. Врача интересуют возможные признаки травм и опухолей позвоночника, а также инфекционных процессов, которые могли бы прояснить происхождение болевых ощущений. С этой целью проводится пальпация лимфатических узлов и живота, а также прослушивание шумов в легких.
 Беременность может стать причиной воспаления седалищного нерва — из-за увеличения давления и нагрузки на поясничный отдел позвоночника. Фото: boskorelly / freepik.com
Беременность может стать причиной воспаления седалищного нерва — из-за увеличения давления и нагрузки на поясничный отдел позвоночника. Фото: boskorelly / freepik.com
Неврологическое обследование
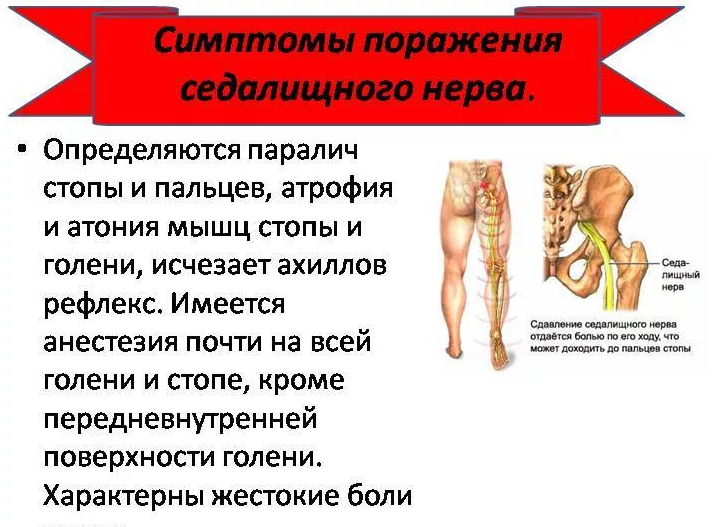
- Ахиллов рефлекс. Пациенту предлагают лечь на кушетку или стать на колени таким образом, чтобы стопы находились за пределами ее края. При ударе молоточком по ахиллову сухожилию в норме икроножная мышца сокращается, а нога рефлекторно сгибается в голеностопном суставе. У пациентов с пояснично-крестцовой радикулопатией этот рефлекс снижен, а в тяжелых случаях отсутствует вовсе.
- Подошвенный рефлекс. При легком раздражении стопы тупым предметом (например, неврологическим молоточком) по направлению от пятки к пальцам происходит рефлекторное сгибание стопы и пальцев внутрь. У пациентов с ишиасом этот рефлекс снижен или отсутствует.
- Коленный рефлекс. Этот тест знаком всем еще с детства: врач предлагает пациенту сесть на стул и поставить согнутые в коленном суставе ноги на пол. Затем он слегка ударяет молоточком по сухожилию, которое соединяет надколенник с большеберцовой костью. У здорового человека происходит рефлекторное выпрямление ноги. При пояснично-крестцовой радикулопатии этот рефлекс снижен или отсутствует.
При неврологическом обследовании также применяются так называемые тесты натяжения. Наиболее популярен тест Ласега: при ишиасе пациент, поднимающий прямую ногу в положении сидя или лежа на спине, чувствует боль по ходу седалищного нерва.
Лабораторная диагностика
При ишиасе никаких изменений в анализах крови и мочи не наблюдается¹. Эти анализы проводятся только в рамках дифференциальной диагностики, когда специалисту необходимо исключить инфекционные, аутоиммунные или онкологические заболевания.
Аппаратная диагностика
При диагностике пояснично-крестцовой радикулопатии аппаратные методы наиболее информативны. Кроме того, они безболезненны и не требуют специальной подготовки пациента.
1. Компьютерная томография (КТ). Позволяет визуализировать как послойные срезы позвоночника, так и получить его трехмерное изображение. Отличительной особенностью КТ является высокая точность и достоверность полученных данных в отношении, преимущественно, костных структур позвоночника.
2. Магнитно-резонансная томография (МРТ). Еще один метод трехмерной визуализации, который, в отличие от КТ, позволяет получить точное изображение не только позвоночника, но и мягких тканей. Поэтому МРТ будет более информативен при необходимости визуализации спинного мозга и нервных корешков. Метод достаточно дорогостоящий. Проведение МРТ противопоказано пациентам с металлическими имплантатами и искусственными водителями ритма.
3. Рентгенография. По точности уступает МРТ и КТ, однако более доступна, поскольку необходимое оборудование есть практически в любой больнице. Рентгенография позволяет исключить спондилез как причину болевых ощущений. Не назначается больным, страдающим ожирением, поскольку в этом случае изображение позвонков на снимках будет недостаточно четким.
4. Электронейромиография. Применяется для того чтобы исключить заболевания периферической нервной системы, которые могут протекать под маской ишиаса. Как правило, это обследование назначают при нарушении чувствительности в конечностях. Но кожу пациента устанавливают электроды в виде пластин или тонких иголочек, которые дают слабый импульс и считывают ответный сигнал, преобразуя его в график. Процедура безболезненная, возможен лишь легких дискомфорт.
Как лечить защемление седалищного нерва?
Как лечить защемление седалищного нерва? Лечение должен подобрать врач после детального обследования. Не стоит прибегать к самолечению – вы можете только ухудшить ситуацию. Расскажем об основных способах лечения защемления седалищного нерва.
Массаж
Массаж при данном заболевании противопоказан, иначе состояние больного может ухудшиться. Однако если врач порекомендовал эту процедуру, отказываться не стоит. Он может направить вас к специалисту, специализирующемуся на данных заболеваниях. Однако самостоятельно делать массаж, особенно до того, как вы пойдете к специалисту, не стоит.
Упражнения
Упражнения могут помочь восстановиться. Однако если у вас острое защемление седалищного нерва, от них лучше отказаться. Упражнения стоит выполнять только в периоде ремиссии. Помогают занятия, когда нагрузка равномерно распределена на обе ноги, т. е. спортивная ходьба или бег, плавание, лыжи. Однако чрезмерные нагрузки вредны, поэтому бег – только легкий, на лыжах нужно ходить неторопливо. Есть еще специальные упражнения, но подбирать такой комплекс лечебной физкультуры должен только лечащий врач. Упражнения помогают улучшить кровообращение в ногах и укрепляют мускулатуру.
Медикаментозное лечение
Если у вас – защемление седалищного нерва, лечение – это и прием различных медикаментов, которые должны снизить боль. При обострении болезни назначаются обезболивающие уколы, которые могут делать внутривенно, внутримышечно или же в эпидуральное пространство. Могут использоваться и местные средства, улучшающие кровообращение, снимающие боль и отек. Чтобы расслабить спазмированные мышцы, прописываются витамины В1 и В6.
Обезболивающие
Как вылечить защемление седалищного нерва? Чаще всего пациенту назначаются обезболивающие препараты, НПВП. Это могут быть как лекарства, которые выдают без рецепта («Аспирин», «Ибупрофен», «Кетопрофен»), так и рецептурные («Напроксан»). Однако необходимо принимать эти лекарства правильно. Если пить их вместе с пищей, то уменьшится вероятность появления дискомфорта в желудке. В противном случае высока угроза развития язвы. Поэтому все лекарственные препараты должен назначать специалист, строго подбирая дозировки. Он же расскажет, как правильно принимать эти препараты, чтобы уменьшить побочные эффекты.
Санаторно-курортное лечение
Если у вас нет обострения, врач может порекомендовать санаторно-курортное лечение, т. е. курсы подводного вытяжения, грязелечение, жемчужные или сероводородные ванны. Это поможет не только справиться с болезнью, но и укрепит иммунитет, а также даст пациенту отдохнуть, восстановиться, что тоже необходимо для выздоровления.
Йога
Помочь справиться с болезнью может йога. Специально подобранные позы способствуют расслаблению мышц, уменьшению боли, улучшению кровообращения. Однако в периоде обострения от йоги лучше отказаться. Не забудьте сначала разогреться, сделать разминку, а уже потом выполняйте более сложные упражнения. Желательно поговорить с профессионалами, которые помогут вам правильно подобрать комплекс асан.
Электрофорез
Врачи отмечают, что хорошо себя зарекомендовали физиотерапевтические методы лечения, в том числе и электрофорез. Он уменьшает боль, способствует прогреванию пораженного участка, убирает отеки, улучшает кровообращение.
Народные средства
Если вы хотите вылечить это заболевание в домашних условиях, используя народные методы, помните, что они ненадежные, т. е. нет гарантий, что вам станет лучше. Однако если вы чувствуете, что народные средства вам помогают, можете и их использовать при условии, что они безопасны. Справиться с болью поможет медовая лепешка. Чтобы ее приготовить, надо на водяной бане разогреть 1 ст. л. меда и смешать ее с 1 ст. л. муки, сделать лепешку. Эту лепешку приложите на больное место, укутайте целлофаном, а потом теплым платком.
Симптомы радикулита
В зависимости от локализации воспалительного процесса, различают шейный, поясничный, крестцовый радикулит.
Ключевым признаком любой радикулопатии является резкая «простреливающая» боль. Страдающего корешковым синдромом человека обычно легко узнать по неестественной скованной позе — так он инстинктивно ищет положение, при котором минимизируются болевые ощущения. Онемение, покалывание, снижение или утрата чувствительности в пораженном участке также говорят о приступе радикулита.

1
Лечение радикулита
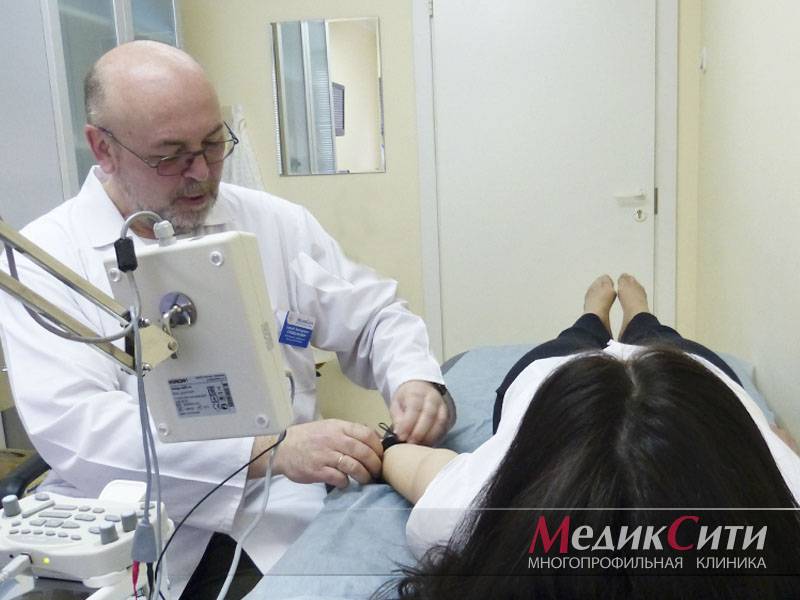
2
Диагностика радикулита: ЭМНГ
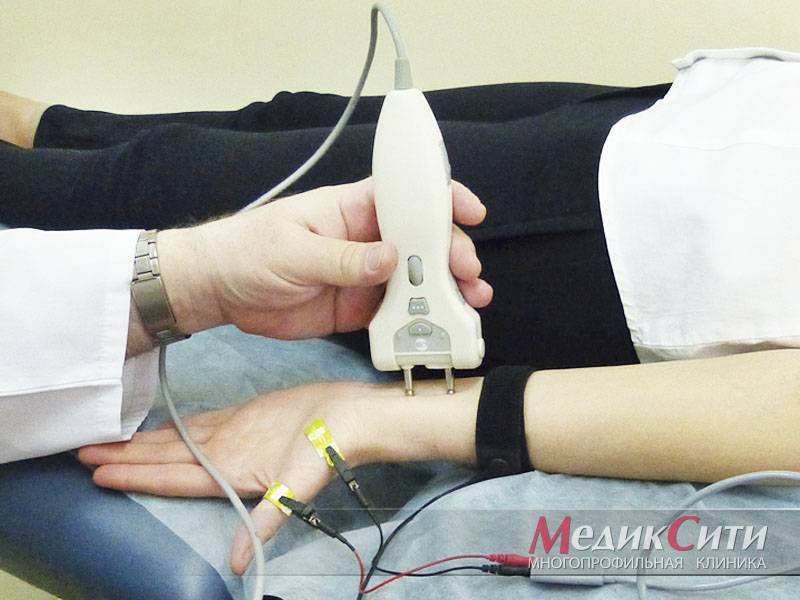
3
Диагностика радикулита: ЭНМГ
Шейный радикулит характеризуется болью и нарушениями чувствительности затылка, задней поверхности головы и плеч. Ощущения усиливаются при движении головой (при кивке, наклоне, повороте). У больного может возникнуть кривошея.
При шейно-плечевом радикулите к перечисленным признакам добавляются боль и онемение в плечах, лопатках, руках; при шейно-грудном — боли в верхней части грудного отдела спины.
Грудной радикулит проявляется сильными болями в груди, кардиалгией (боль в сердце), плечевом поясе и межреберье, а также в животе. Ноющие приступообразные боли при радикулите этого вида сопровождаются покалыванием и онемением, могут иррадиировать в руки. У человека может понижаться температура тела, скакать давление, возникать затрудненность дыхания.
Пояснично-крестцовый радикулит (поясничный радикулит) — самый распространенный вид заболевания, при котором задействовано пояснично-крестцовое соединение. Проявляется острой болью в области поясницы, отдающей в ногу (как по передней, так и по задней поверхности). Боль распространяется ниже колена и доходит до голени и стопы, сопровождается нарушением ходьбы, затруднениями при наклонах, неприятным онемением и покалыванием ноги. С течением времени может наступить атрофия мышц.
Из-за своей подвижности поясничный отдел часто подвергается повреждениям. Для этой части позвоночника характерны такие патологии, как грыжа диска, остеохондроз, спондилоартроз.
В результате сжатия корешков поясничного отдела появляется острая боль, отдающая в ягодицу, бедро, голень и наружную часть стопы. При движении ощущения усиливаются, человек может хромать.
Боль в пояснице — не всегда проявления пояснично-крестцового радикулита, это могут быть другие заболевания позвоночника.

1
Диагностика радикулита: МРТ позвоночника

2
Диагностика радикулита: ЭМНГ
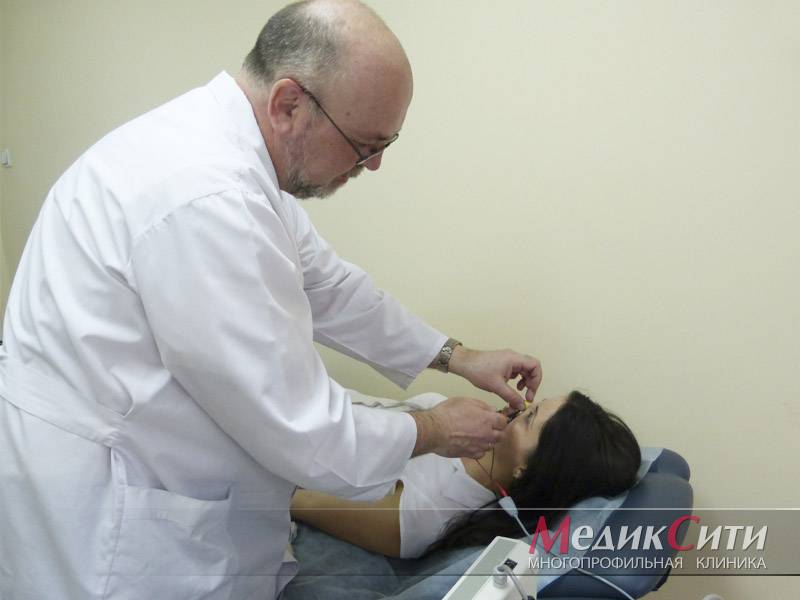
3
Диагностика радикулита: ЭНМГ
Люмбаго
Люмбаго (“прострел”) может быть связан и не связан с радикулопатией. Заболеванию свойственны внезапные интенсивные (стреляющие, рвущие, пульсирующие) боли в нижней части спины, спазмы мышц и нарушения движения. Боль может иррадиировать в ягодицу или ногу.
Боль может сохраняться длительно, до месяца.
Люмбалгии (боли при люмбаго) могут возникать на фоне сильного переохлаждения, значительной нагрузки или при травматическом смещении позвонков.
Приступ люмбаго, в среднем, длится до 5-7 дней. По свидетельству больных, сильнее всего люмбалгия в первые часы приступа и по ночам.
Лечение люмбаго в быту должно быть сведено к купированию болевых ощущений, далее необходимо срочно посетить врача-невролога.
При надлежащем лечении полное выздоровление (с исчезновением всех проявлений люмбаго) наступает в течение 1-1,5 месяцев.
Ишиас
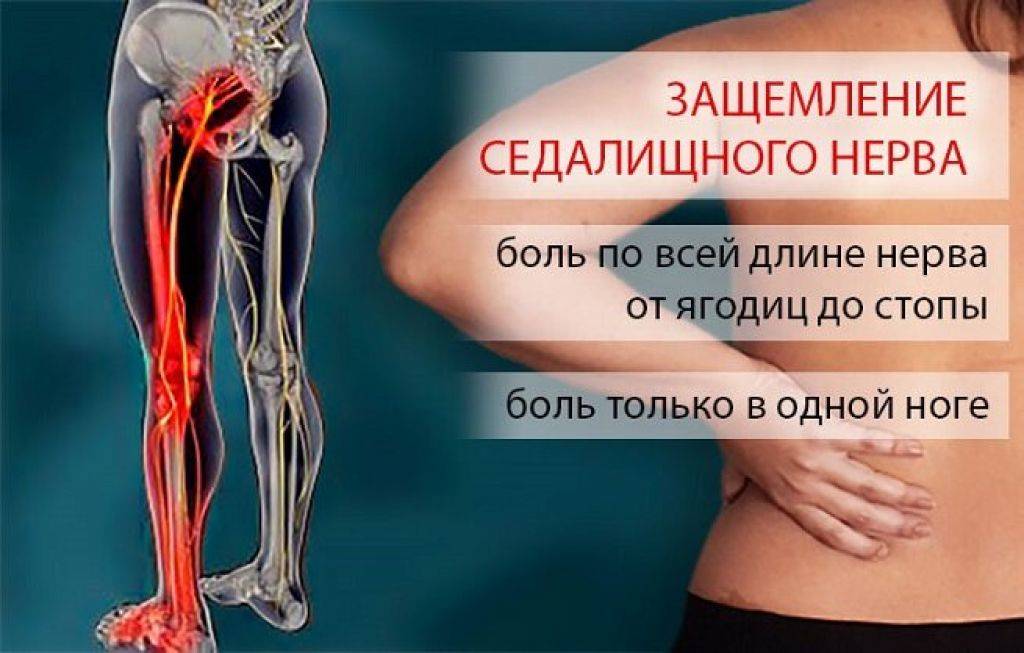
Ишиасу сопутствуют резкие, жгучие боли по ходу седалищного нерва. Поэтому нередко используется еще одно название этого недуга — ишиас седалищного нерва. Болей в пояснице при ишиасе может не быть.
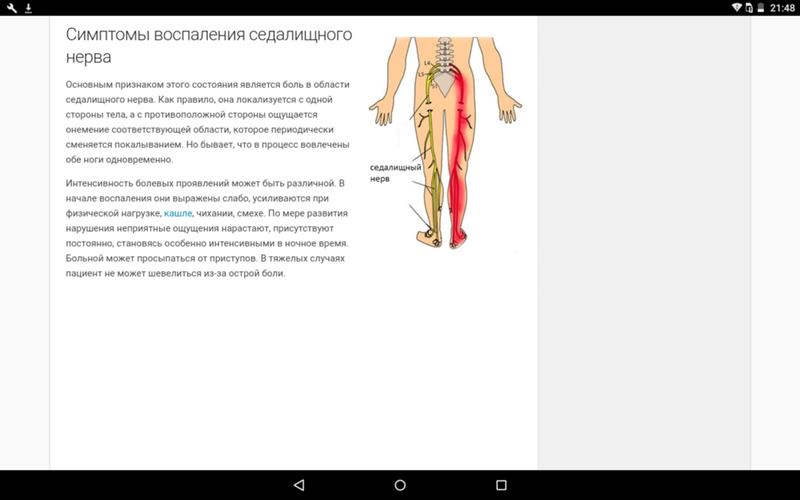
Симптомы ишиаса исчерпываются преимущественно одним словом — боль. Боли при ишиасе описываются пациентами как стреляющие, жгучие, кинжальные. Они могут быть как приступообразными, так и весьма продолжительными, хроническими.
Болевые ощущения при ишиасе, как правило, односторонние. Они могут охватывать ягодицу, заднюю поверхность бедра и голени, иногда достигать кончиков пальцев. Симметричная боль — достаточно редкое явление.
Люмбоишиалгия
При люмбоишиалгии симптомы люмбаго и ишиаса комбинируются и сосредоточиваются на поясничной области с переходом в ягодицы и в ноги. Боли описываются как длительные, глубинные.
Защемления седалищного нерв: традиционные методы лечения
Традиционные методы лечения защемления седалищного нерва – это медикаментозная терапия и физиотерапия. Медикаментозное лечение применяется на первых, острых стадиях заболевания. Физиотерапия позволяет дополнить и усилить действие лекарственных препаратов.
Медикаментозное лечение
При острых болях, когда пациенту трудно ходить, а порой даже и стоять, назначается постельный режим на 2-5 дней. Первостепенной задачей при защемлении седалищного нерва является снятие болевого синдрома и воспаления. С этими целями назначают нестероидные противовоспалительные и обезболивающие препараты, которые могут вводиться в виде внутримышечных инъекций (медикаментозная блокада пораженного участка) или перорально (в виде таблеток). Выбор метода лечения определяется тяжестью состояния больного.
В тяжёлых случаях могут быть назначены стероидные препараты курсом не более 1-2 недель, однако, из-за наличия серьёзных осложнений предпочтительнее проведение обезболивающей блокады.
Хороший эффект при лечение защемления, вызванного в первую очередь мышечными спазмами, дает применение препаратов, улучшающих кровообращение в мышцах в зоне защемления (различные венотоники).
Используются также различные разогревающие и противовоспалительные мази, но в острой стадии заболевания они не очень эффективны, поэтому они могут использоваться как вспомогательные средства.
Также могут быть назначены мультивитамины, и лекарства, улучшающие обменные процессы.
Физиотерапия в лечении защемления седалищного нерва
Физиотерапия является важной частью в процессе лечения ущемления нерва. В современной медицине используют различные методы физиотерапии при защемлении седалищного нерва, такие как:
Магнитотерапия – воздействие на патологическую зону магнитными полями. Обладает мощным обезболивающим действием, а также снимает отёк и спазм, улучшает кровоток и лимфатический дренаж, что способствует усилению обмена веществ и оксигенации.
УВЧ-терапия – воздействие на спастический очаг электромагнитным полем высокой или ультравысокой частоты
Метод обладает сильным антиспастическим (противоспазмовым) действием, что очень важно при защемлении седалищного нерва.
Электрофорез и фонофорез с использованием лекарственных препаратов – метод перемещения (введения) веществ непосредственно в патологическую зону при помощи электрического тока или ультразвука.
Парафиновые аппликации – метод основан на длительном воздействии тепла (тепловая процедура) на зону воспаления. Тепло помогает снять спазм мышц, улучшить кровоток и дренаж лимфы, что снимает отёк, стимулирует обменные процессы и оксигенацию.
Но физиотерапевтические процедуры возможны, кода пациент может уверено передвигаться, то есть когда интенсивность болей несколько снижена.
Другие методы лечения защемления седалищного нерва
После снятия острых симптомов для ускорения процесса выздоровления возможно назначение дополнительных методов лечения, таких как:
- лечебная физкультура;
- иглоукалывание;
- точечный массаж.
При защемлении седалищного нерва массаж и мануальная терапия не рекомендуются, так как это может серьезно ухудшить состояние больного.
Чтобы не допустить обострения , страдающим защемлением седалищного нерва нельзя:
- поднимать и переносить тяжелый груз,
- сидеть на мягких стульях,
- совершать резкие наклоны и повороты туловища,
- допускать переохлаждения поясничной области, –
- даже если боль уже притихла.
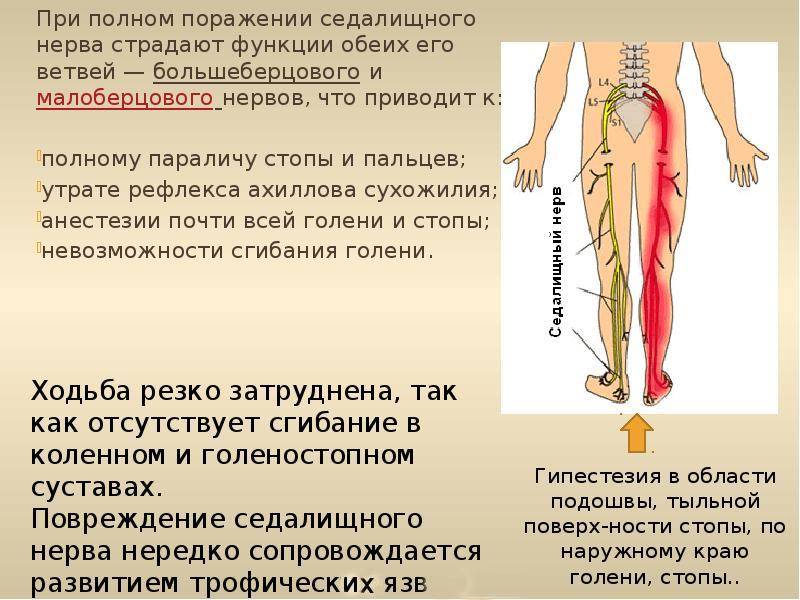
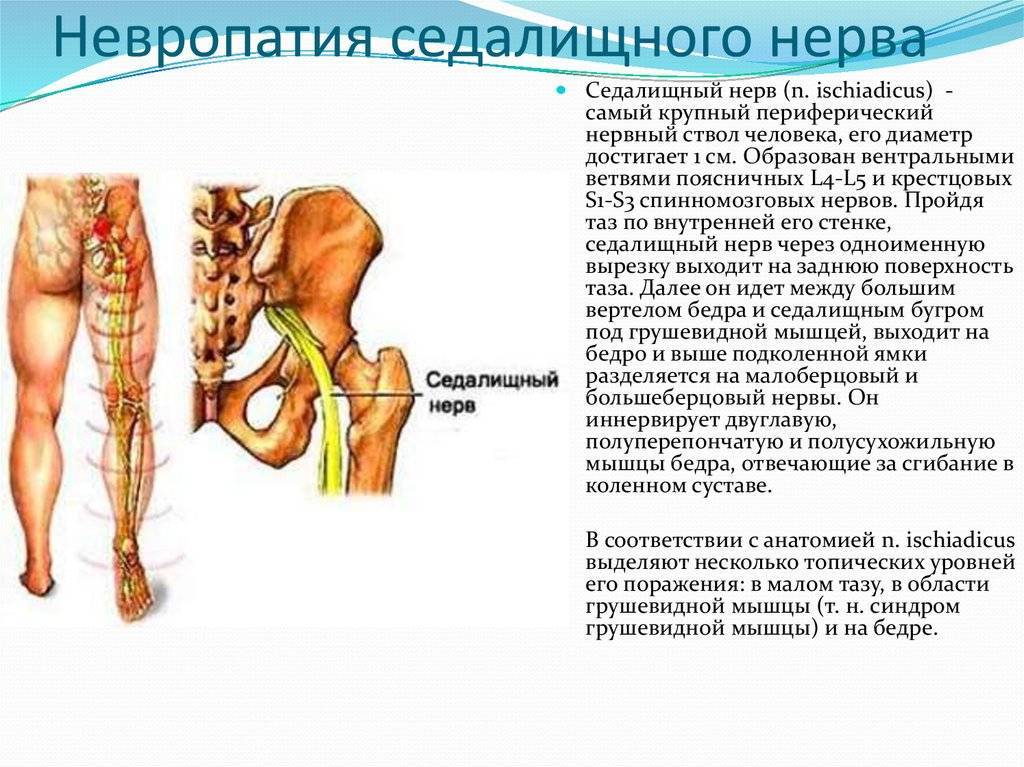
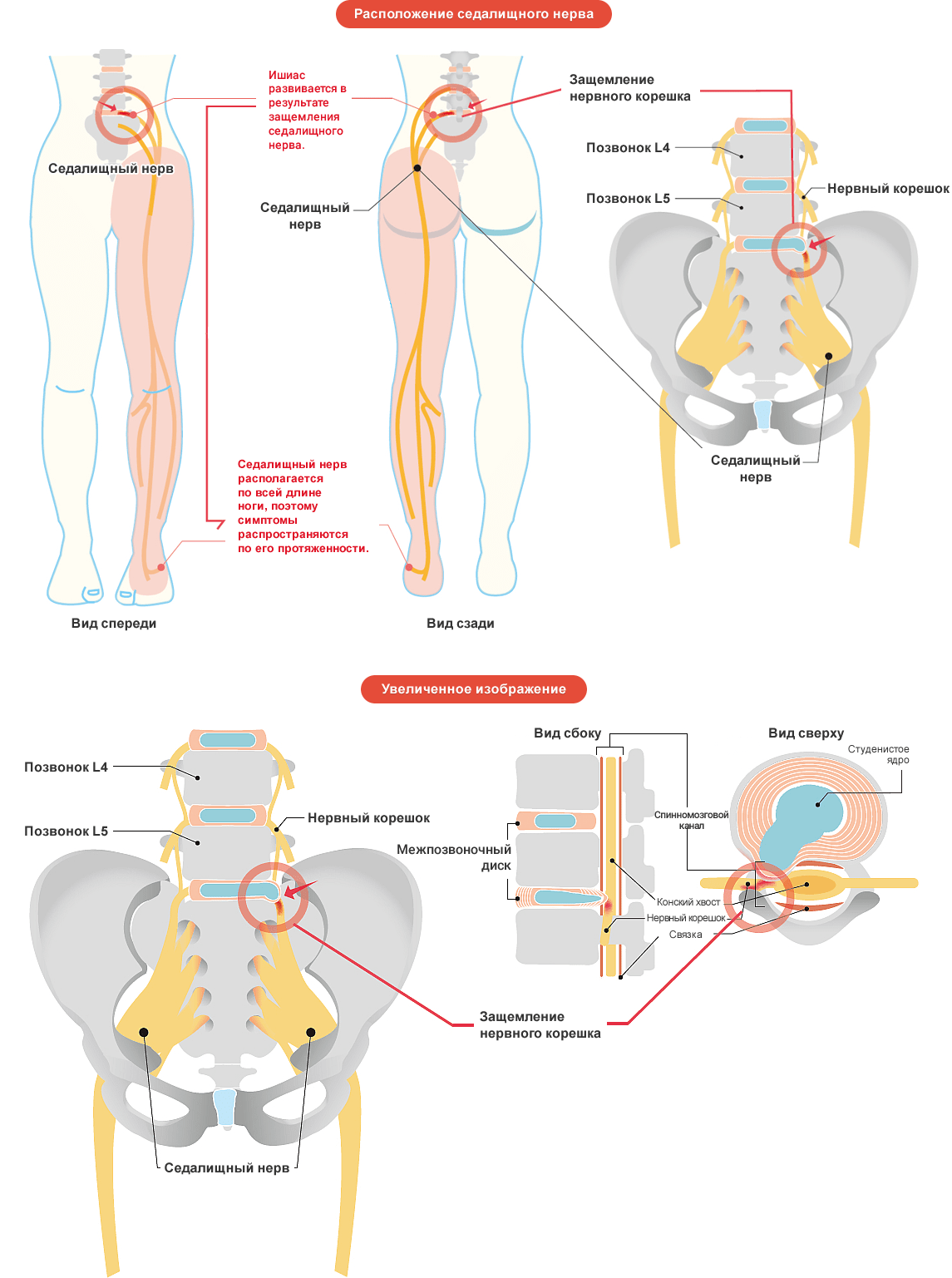
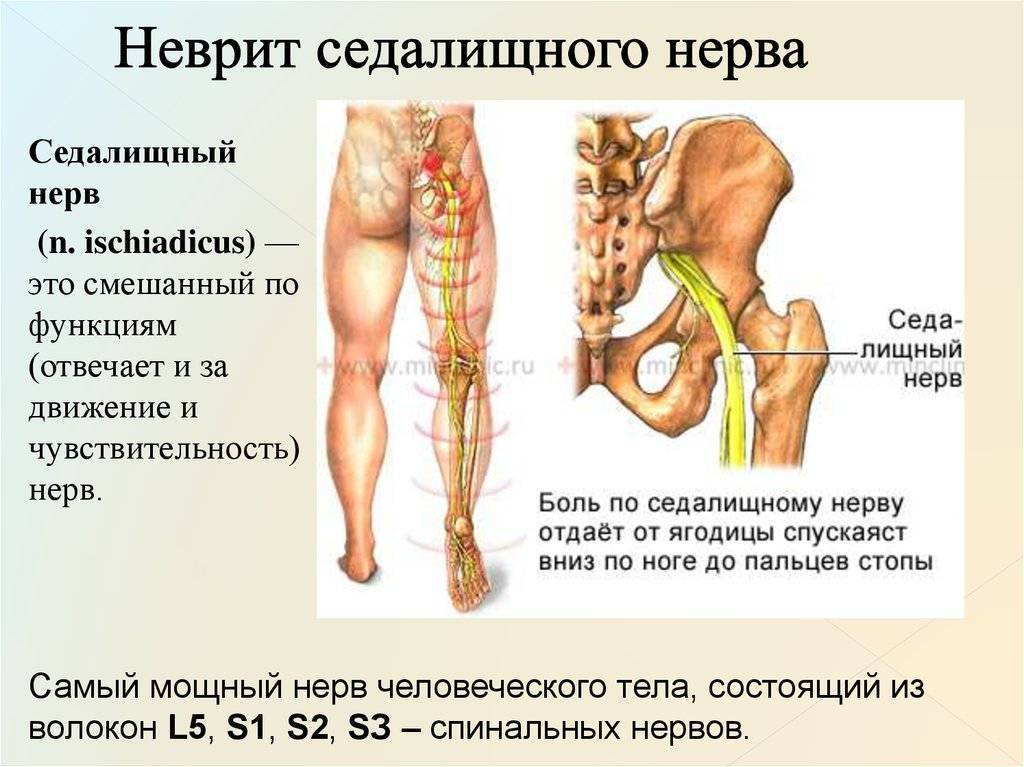
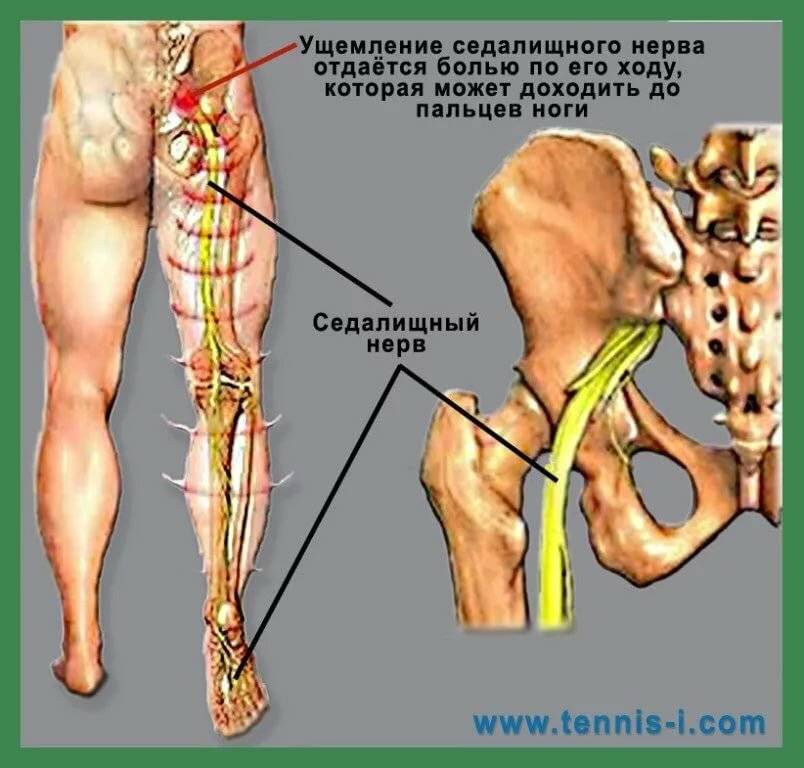
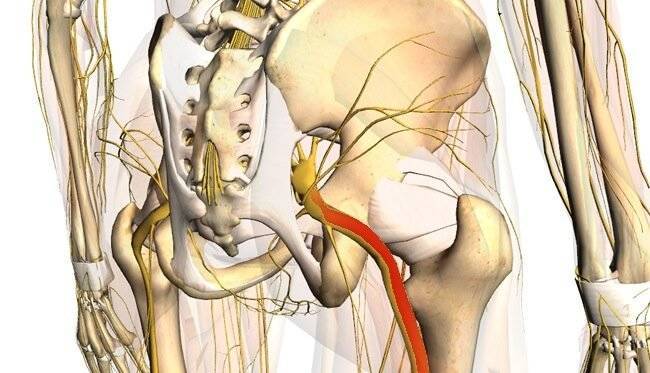
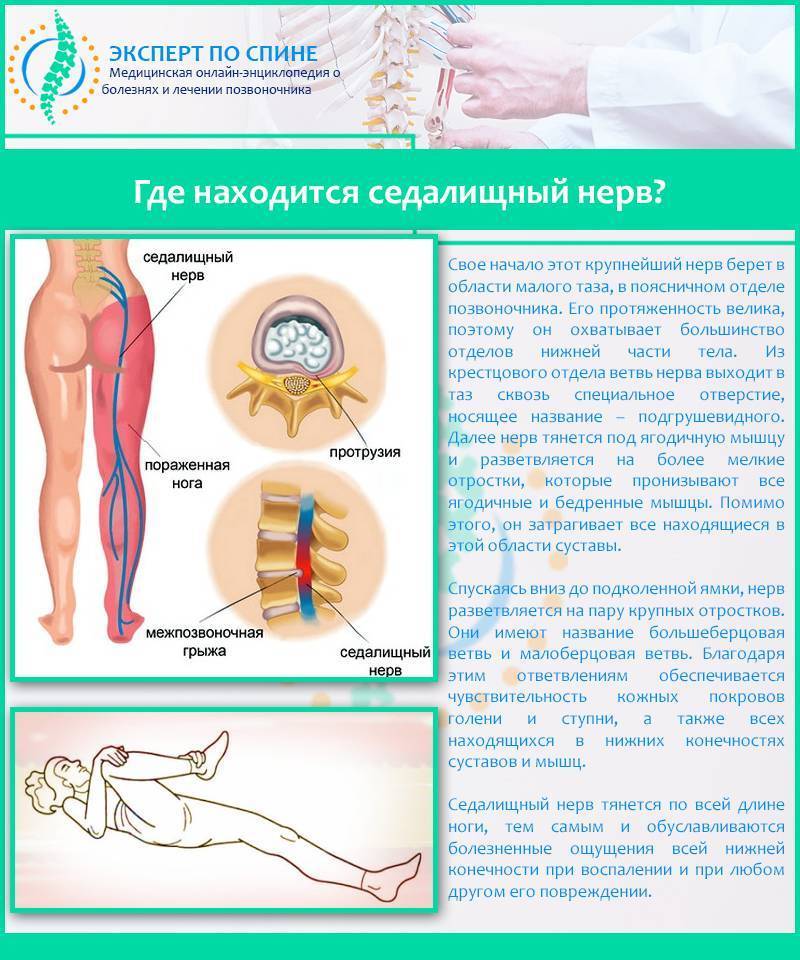
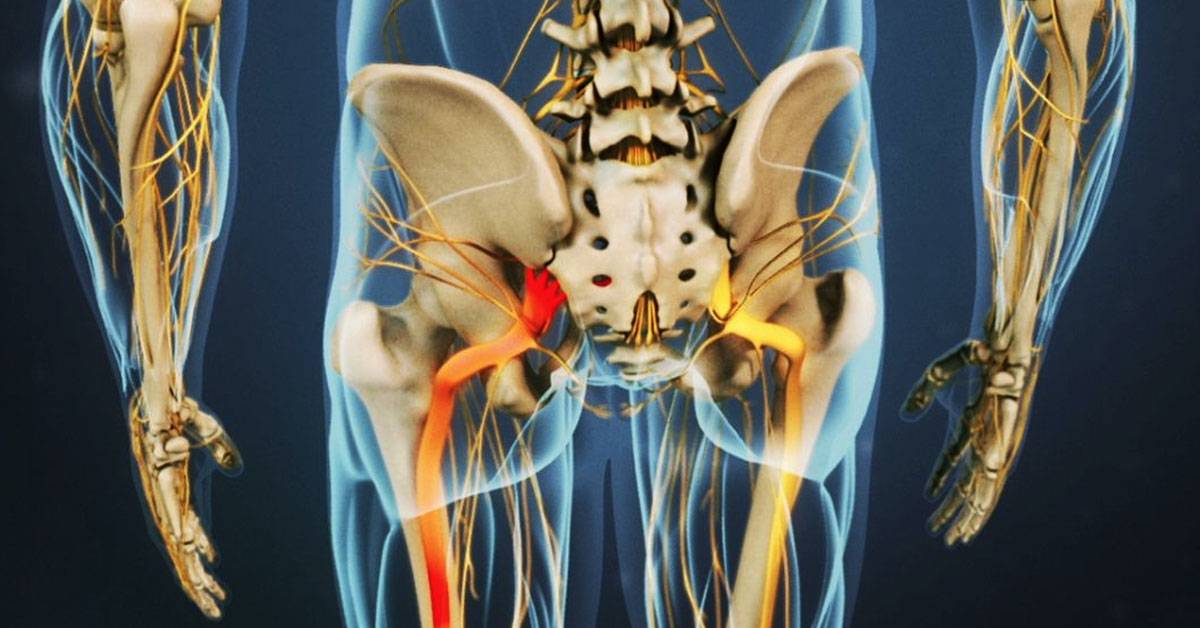
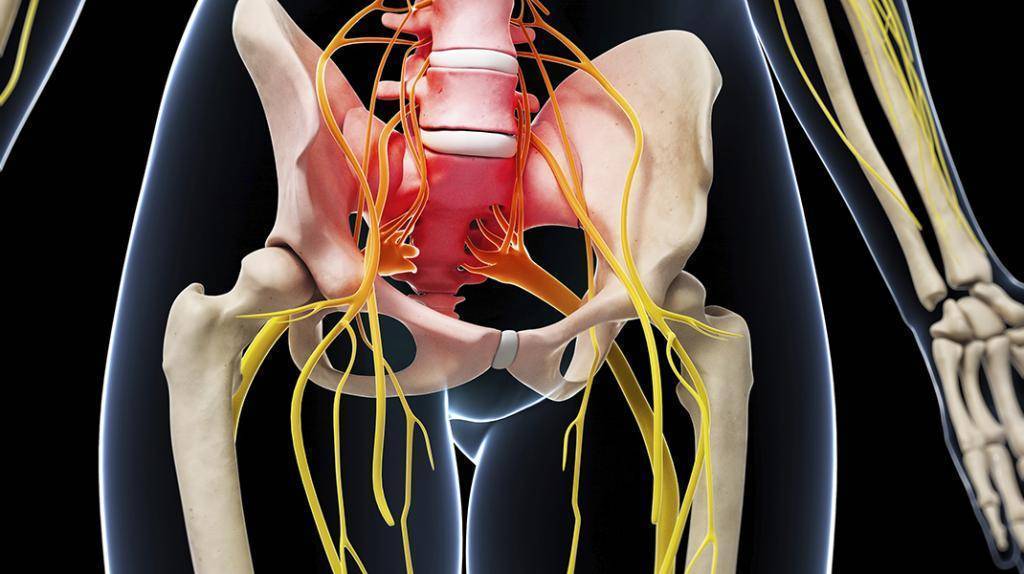
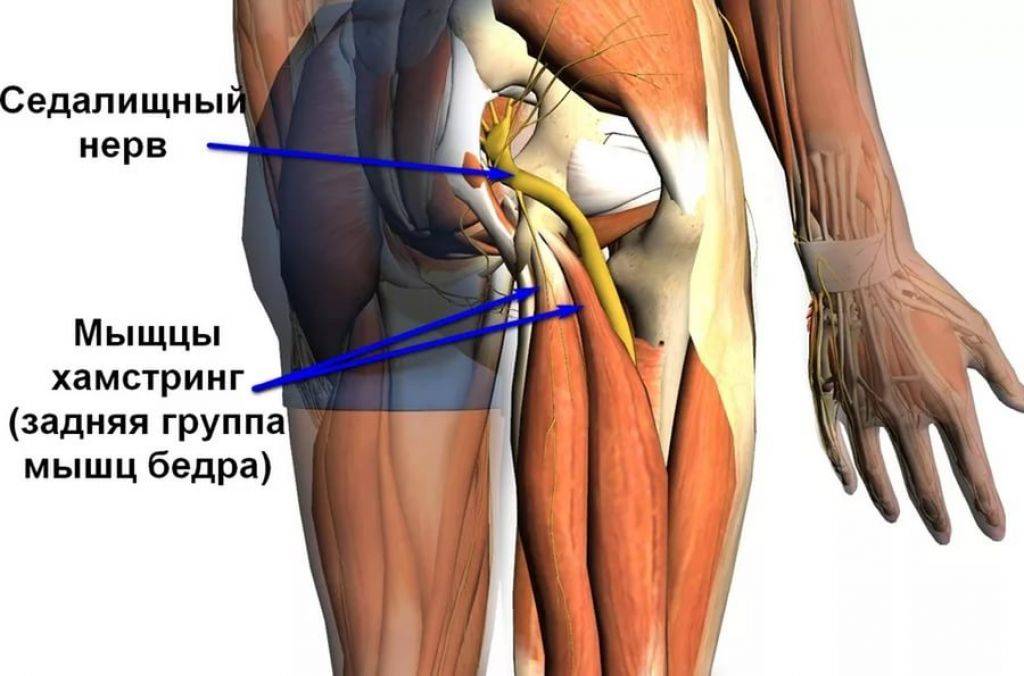
Местоположение седалищного нерва
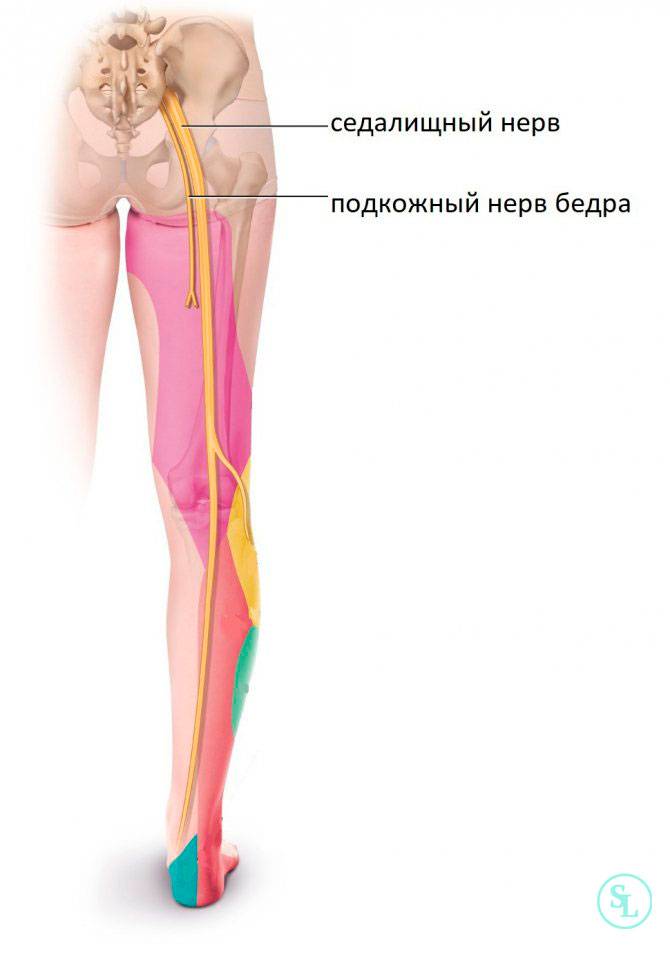
Данный нерв начинается в малом тазу, в поясничном отделе позвоночного столба. Он очень длинный, благодаря чему охватывает большую долю отделов внизу организма. Из крестца его ветвь выходит через подгрушевидное отверстие в таз. Затем он идет под ягодичную мышцу, дальше разделяется на части помельче, которые пронизывают мускулатуру ягодиц и бедер. Седалищный нерв попутно затрагивает каждый сустав из тех, что располагаются в данном районе.
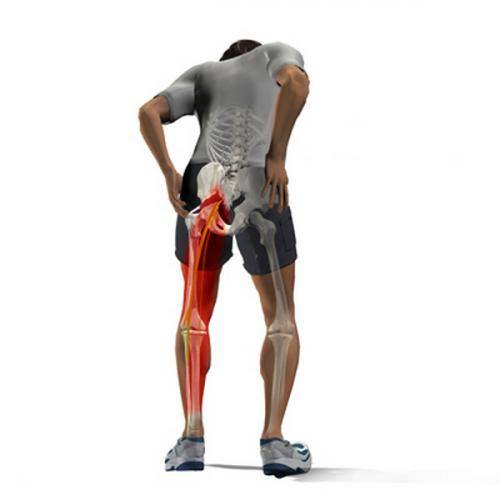
Седалищный нерв обеспечивает чувствительность нижних конечностей
Спускаясь до подколенной ямки, он расходится на два отростка: большеберцовую и малоберцовую ветви. Без этих самых ветвей нерва ни один участок кожи ног не имел бы чувствительности. Также без него немыслима чувствительность мускулатуры и суставов ног.
Седалищный нерв идет вдоль всей ноги. Именно потому какое угодно его повреждение, в том числе и воспаление, обязательно отдается в ней болью.
Симптомы
Симптомы ишиаса у мужчин не отличаются от таковых у женщин, но чаще связаны с тяжелой работой, поднятием большого веса.
Симптоматика довольно специфична и отличается рядом особенностей. Основные признаки:
- Начальная клиника – внезапные, резкие, жгучие боли в пояснице, спускающиеся вниз по задней поверхности ноги. Реже болевой синдром проявляется постепенно и достигает максимума за 4–5 дней.
- Во время приступа нога на стороне поражения краснеет, может отекать.
- При длительном течении объем ноги на стороне поражения уменьшается, что связано с мышечной атрофией.
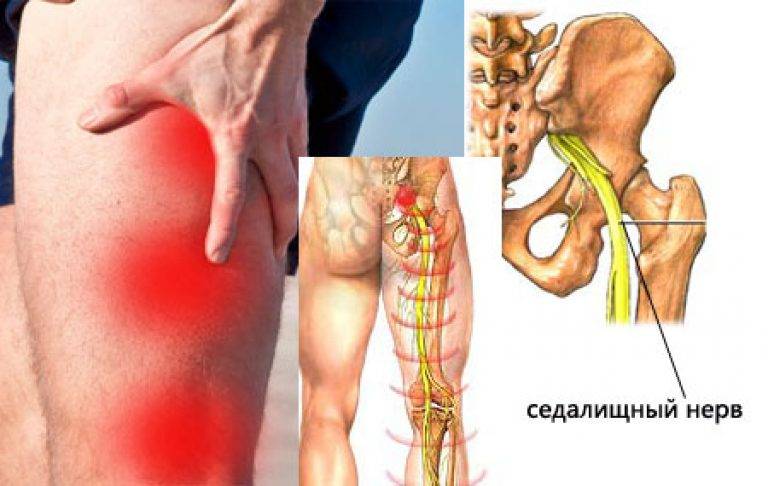
Как понять, что защемило седалищный нерв – типичные симптомы:
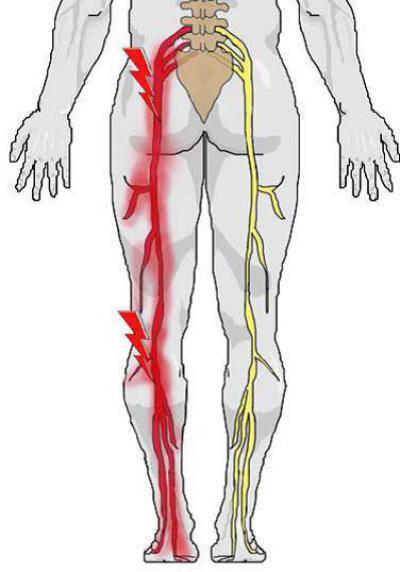
- боль начинается в пояснице и опускается вниз по задней поверхности ноги до пятки;
- неприятные ощущения усиливаются при разгибании ноги, поворотах корпуса в стороны, наклонах, резких движениях – чихании, смехе, кашле;
- физическая нагрузка значительно ухудшает состояние;
- больному тяжело встать после длительного нахождения в положении лежа (после сна, отдыха), поскольку расслабленные мышцы вынуждены вновь сокращаться и зажимать нерв;
- в первую неделю боли выраженные, интенсивные, затем начинают постепенно стихать;
- при раздражении нерва возникают болезненные прострелы в ягодицу, по задней поверхности ноги;
- в большинстве случаев начало заболевания связано с подъемом тяжести, резким наклоном или работой в согнутом положении (чистка снега, прополка, мытье полов).
Средние сроки того, как долго болит седалищный нерв при защемлении составляют 1,5 месяца. На то, сколько длится боль, влияют провоцирующие факторы и причины, вызвавшие патологию. Неприятные ощущения будут длиться до устранения причины защемления.
Присутствие болевых ощущений более 60 дней указывает на произошедшее повреждение нервных волокон.
В случаях, когда произошло разрушение нервных волокон, седалищный нерв будет обновляться от места повреждения до самой крайней нижней точки, что означает довольно долгий процесс восстановления. Вначале сходит отек тканей, затем уже начинаются регенеративные процессы. Скорость обновления нервных клеток не превышает 5–10 мм в сутки, длина нерва составляет около 100 см, максимальная толщина – 1 см, поэтому восстановление после защемления может занимать до 12 месяцев, отдельная симптоматика сохраняться полгода-год.
Особенная черта ишиаса – постепенное угасание проявлений. Если в первые дни боль в целом мешает передвигаться, выполнять обычную работу по дому, то с ходом времени неприятные ощущения проявляются при провоцирующем факторе в виду физической нагрузки, при резком движении, максимальном разгибании колена.
Какие боли при защемлении седалищного нерва:
- простреливающие;
- резкие;
- выраженные;
- схожие с электрическим разрядом;
- реже – тянущие, ноющие.
Нередко при ишиасе немеет нога, отмечается иррадиация в пах, ногу (термин означает, что какие-то ощущения проявляются не в зоне патологического очага, а в области иннервации, которая может быть довольно далеко, т.е. боль, отдает куда-то).
Боли в колене связаны с вовлечением в процесс ветви, идущей к коленному суставу.
Зажатие крупного нерва опасно отмиранием части его клеток и развитием нейропатии.
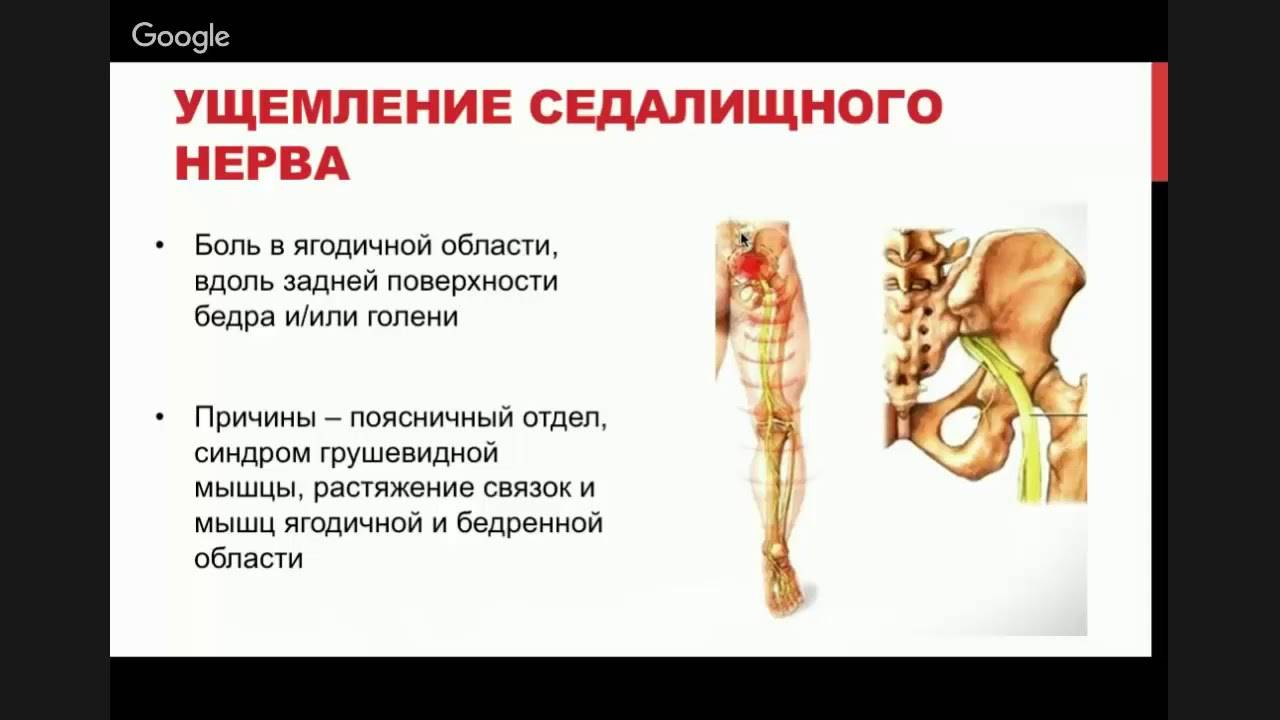
Места и уровни защемления седалищного нерва, проявления и осложнения:
- в тазу или выше – паралич пальцев ног, нарушение чувствительности кожи голени и стопы;
- на уровне подгрушевидного отверстия или защемление седалищного нерва в ягодице – болезненность при нажатии внизу крестца, боли в ягодице, тупые неприятные ощущения в ноге; отличительная черта – нет усиления проявлений при кашле, чихании, не атрофируется ягодичная мышца;
- в бедре или в паху и ниже– отсутствие движений во II–III пальцах, повисание стопы, нарушение чувствительности кожи в области стопы, голени и голеностопного сустава.
Возможно защемление нерва в ноге, например, при переломе большеберцовой кости или операции на колене.
У большинства же больных наблюдается защемление в пояснице, что связано с широким распространением дорсопатий (костно-мышечных патологий позвоночника, спины). Для такого варианта типично усиление болей при кашле и чихании, чего не отмечается при зажатии грушевидной мышцей.
Локальный отек при защемлении седалищного нерва наблюдается при тромбозе, онкологическом заболевании, травме.
Не исключается повышенная температура, как ответ на развившуюся патологию, но чаще она изменена локально – понижена в области ягодицы или по задней поверхности ноги.
Как спать при ишиасе седалищного нерва
Во время патологии формируются сильные боли, особенно при движениях или сдавлении. Поэтому пациенту становится неудобно спать, он постоянно просыпается из-за появления болевого синдрома. Врачи рекомендуют лекарственную терапию перед сном, чтобы выспаться в период обострения болезни:
- уколы Кеторолака не более 1 мл в течение 3 дней;
- употребление Омепразола по 1 таблетке в сутки, чтобы уменьшить нагрузку на желудок.
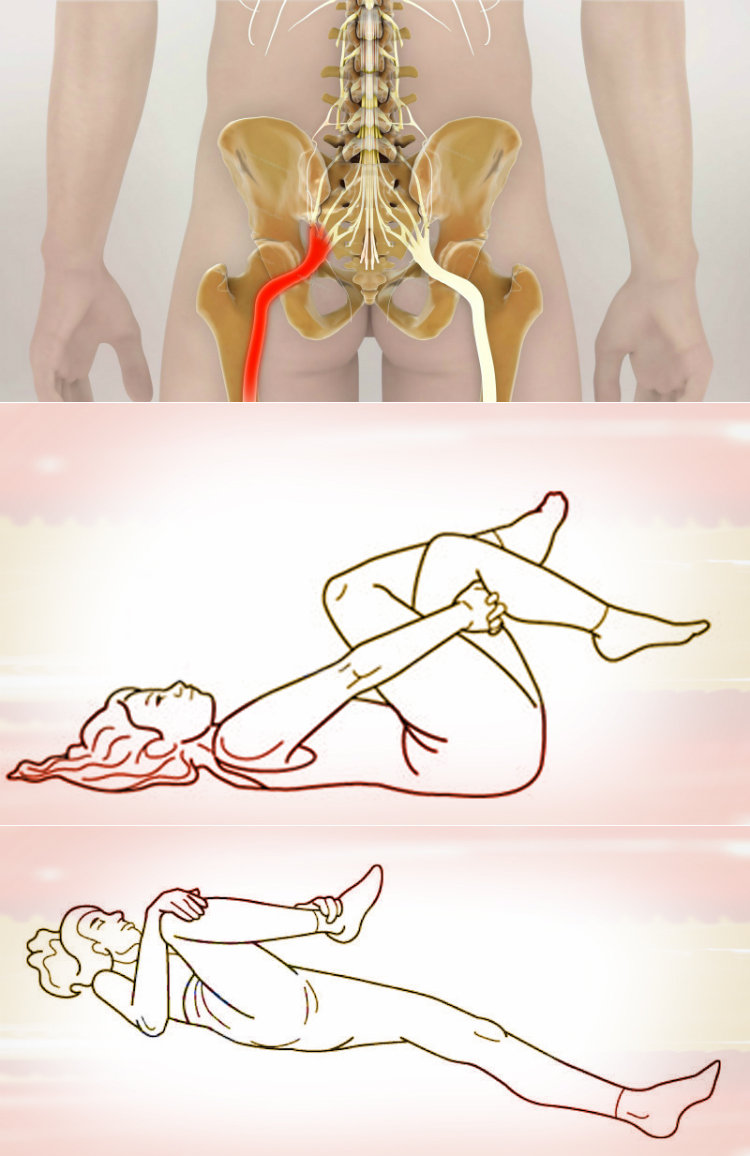
Если обострение продолжительное, каждый день пить или колоть лекарство не рекомендуется. Чтобы спать при ишиасе седалищного нерва – нужно принять удобную позу во сне, лежать можно только на боку. Используют ортопедический матрас, чтобы уменьшить нагрузку на опорно-двигательный аппарат. Упражнения выполняют в кровати:
- из положения лежа на боку верхнюю ногу сгибают в колене, корпус поворачивают в другую сторону (поочередно в обе стороны);
- из положения лежа на спине сгибают ноги в коленях, подтягивают к груди;
- ноги свешены с кровати, поочередно подтягивают груди сначала левую, потом правую конечность.
Упражнения делают перед сном. Их можно выполнить, если пациент ночью почувствовал болевой синдром. Они снимают напряжение, уменьшают нагрузку на нерв.
Причины патологии
Болезнь развивается при защемлении, травмировании либо воспалении седалищного нерва.
Вызвать подобную ситуацию способны разнообразные факторы:
- травмирование области спины;
- корешковый синдром;
- хронические заболевания позвоночника (остеохондроз, межпозвоночная грыжа, артроз, остеопороз, спондилит, сколиоз, протрузия);
- доброкачественные или злокачественные новообразования в области позвоночного столба;
- инфекции, поражающие нервные стволы;
- воспаление мускулатуры спины;
- воспалительные процессы в кровеносных сосудах крестца;
- патологии тазобедренного сустава;
- болезни органов брюшной полости;
- продолжительное нахождение в сидячем положении;
- неудачные инъекции в эпидуральную полость;
- послеоперационные осложнения.
Повышают риск развития болезни и провоцируют рецидивы при хронической форме:
- переохлаждение организма;
- продолжительное нахождение в неудобной позе;
- длительная работа за компьютером;
- неправильное выполнение упражнений во время занятий спортом;
- усиленные физические нагрузки;
- постоянные работы в огороде (иногда люмбоишиалгию именуют болезнью дачников);
- нарушение осанки;
- дегенеративные процессы в позвоночнике, связанные с возрастом;
- лишний вес;
- частые стрессовые ситуации;
- депрессии;
- беременность;
- злоупотребление алкоголем;
- курение.
Лечение медикаментами
Сразу хочется отметить, что любые лекарственные средства назначает исключительно лечащий врач, только после тщательного обследования и выяснения причин ишиаса. Медикаменты помогают купировать болевой синдром, воспаление, расслабить спазмированные мышцы, уничтожить патогенные микроорганизмы, восстановить работу ЦНС.
В домашних условия можно использовать следующие препараты:
- НПВС помогают ослабить или купировать воспаление. Для этого применяют Ортофен, Диклофенак, Нимесулид и т. д. Лекарственные средства представлены в форме таблеток и уколов.
- Наружные средства в форме мазей, гелей и бальзамов с согревающим действием можно применять после устранения отечности. Пациентам назначают препараты на основе НПВС: Диклофенак, Вольтарен. Однако втирать мази нужно легкими движениями, чтобы сжатие нерва не усилилось. Также при неврите назначают Финалгон, Никофлекс, Найз, Капсикам и т. д.
- Миорелаксанты помогают расслабить мышцы вокруг позвоночника. Для этой цели применяют Баклофен, Мидокалм, Сирдалуд. При интенсивной боли показаны миорелаксанты в форме уколов.
- Диуретики ускоряют вывод лишней жидкость и устранение отечности. Рекомендуется принимать калийсберегающие мочегонные средства, к примеру, Верошпирон. После его приема риск судорог минимальный.
- Витаминные препараты помогают улучшить кровообращение, обменные процессы. Пациентам назначают Курантил, Мильгамма, Актовегин, Мельдоний, Рутин и т. д.
При интенсивном болевом синдроме пациентам назначают Трамадол.
Если НПВС не помогли справиться с болью, то врачи назначают опиоидные анальгетики (Трамадол) или препараты со стероидными гормонами (Дексаметазон, Преднизолон).
Обследование
Ишиас отличается характерными симптомами, поэтому для установления диагноза часто достаточно опроса и осмотра больного, а также оценки его неврологического статуса. При подозрении на патологию обращаются к неврологу, а в случае его отсутствия к терапевту.
Яркое проявление ишиаса – положительные симптомы натяжения, которые можно определить разными способами:
- симптом Лассега – попросить лечь на спину и поднять прямую ногу вверх. Боль ограничивает движение ноги, она остается невыпрямленной, могут присоединиться ощущения ползания мурашек, онемения. Если ногу согнуть в колене, то боли исчезнут или уменьшатся. Врач измеряет угол, образованный поднятой ногой и плоскостью кушетки, по его величине можно судить о выраженности поражения нерва, а также об эффективности лечения.
- симптом Леррея (симптом посадки) – больной лежит на спине, врач просить перейти в положение сидя, ноги при этом остаются на кровати прямыми и вытянутыми. Пациент не может это сделать из-за боли.
- симптом Треножника. Максимальное натяжение нервных волокон наблюдается в положении сидя, поэтому пациент рефлекторно старается снять нагрузку с поясницы при вставании с кровати. Он опирается на предплечья, кисти; сгибает ноги в коленях; избегает резких движений. Если необходимо остаться в сидячей позе, то откидывается назад.
- симптом Нери. В положении лежа на спине нужно резко прижать голову к груди, насколько это возможно. При защемлении нерва данное действие вызовет боль, но при этом не будет приподниматься верхняя часть туловища, как это бывает при ригидности затылочных мышц (основной симптом менингита).
- симптом Дежерина. Усиление болей после физической работы, натуживания, любых резких движений (чихания, кашля, и т. д.).
При оценке неврологического статуса при длительно протекающем защемлении седалищного нерва, врач выявляет снижение или отсутствие следующих рефлексов, связанных с частичной атрофией нервных волокон:
- Ахиллова. Пациент ложится на живот, врач ребром ладони или молоточка отрывисто ударяет по ахиллову сухожилию (область между пяткой и началом икроножной мышцы). В норме при этом наблюдается сгибание стопы, как при вставании на цыпочки.
- Коленного. Осматриваемый садится на высокий стул или на край кровати так, чтобы ноги свободно свисали вниз. При нормальном функционировании седалищного нерва в ответ на удар молоточка под коленную чашечку нога разгибается в колене и движется вперед.
- Подошвенного. Врач проводит ручкой молоточка по подошве по направлению от пятки к пальцам, что в норме вызывает сгибание стопы.
Врач назначает обследования при наличии осложнений, при подозрении на травму или в случае, если возможная причина заболевания требует хирургического вмешательства.
Методы инструментальной диагностики, которые могут назначаться при защемлении седалищного нерва:
МРТ пояснично-крестцового отдела позвоночника – проводится при подозрении на наличие дорсопатий, переломов, трещин позвонков. Чаще всего выявляются крупные или распадающиеся грыжи, травматические повреждения тел или дуг позвонков
МРТ позволяет увидеть состояние мягких тканей, отек, гематому, что важно для оценки степени повреждения нерва. Плюс данного метода – отсутствие лучевой нагрузки, можно выполнять беременным со второго триместра и детям; существенный минус – есть не во всех медицинских учреждениях, часть пациентов вынуждена обследоваться на платной основе
Рентген пояснично-крестцового отдела позвоночника – исследование не показывает протрузии и грыжи (за исключением гигантских грыжевых дефектов), но необходимо, чтобы быстро исключить или подтвердить травматическую природу заболевания, выявить остеохондроз.
КТ пояснично-крестцового отдела позвоночника– выполняется множество рентгеновских снимков с высоким разрешением. Аппарат позволяет исследовать пояснично-крестцовый отдел послойно, выполнять виртуальные срезы с шагом в несколько миллиметров. Метод высоко информативен при диагностике травм, грыж, протрузий, но не дает полной картины для оценки состояния мягких тканей, в том числе – нервов.
УЗИ седалищного нерва – относительно новый метод осмотра нервных волокон с помощью ультразвука. Не несет лучевой нагрузки, но требует соответствующей насадки на УЗ-датчик и обученного специалиста.
ЭНМГ (электронейромиография) – назначается для оценки работы седалищного нерва, отражает скорость ответов на раздражители и обратной реакции нервной системы. Метод актуален при дистрофических и атрофических процессах в нерве и зонах его иннервации.
Лечение и профилактика
В случае неэффективности консервативной терапии применяется новокаиновая блокада.
Для ускорения восстановления целостности нерва назначаются препараты, улучшающие кровоток:
- Никотиновая кислота.
- Бенциклан.
- Гидролизаты телячьей крови.
Механическое повреждение тканей сшивается, кости подвергаются репозиции и иммобилизации. Гематомы, грыжи и опухоли (по возможности) подвергаются обязательному удалению.
В период лечения желательно ограничить нагрузку на поврежденную ногу, а также дополнить терапию физиопроцедурами:
- Локальное ультрафиолетовое облучение.
- СМТ – терапия.
- УВО – терапия.
После лечения важно не допустить рецидива. Чаще всего это может произойти в холодное время года. Именно поэтому для предупреждения повторного развития заболевания, необходимо следовать некоторым правилам:
Именно поэтому для предупреждения повторного развития заболевания, необходимо следовать некоторым правилам:
- избегать переохлаждения и перегрева;
- уменьшить физическую нагрузку;
- долго не сидеть на одном месте;
- укреплять мышцы спины.
Благоприятное влияние на область спины оказывает плаванье, которое рекомендуется всем пациентам с невралгией. Лечение заболевания принесет должный длительный эффект только с добросовестным выполнением всех правил.
https://www.youtube.com/watch?v=8lcDLJUeWHU