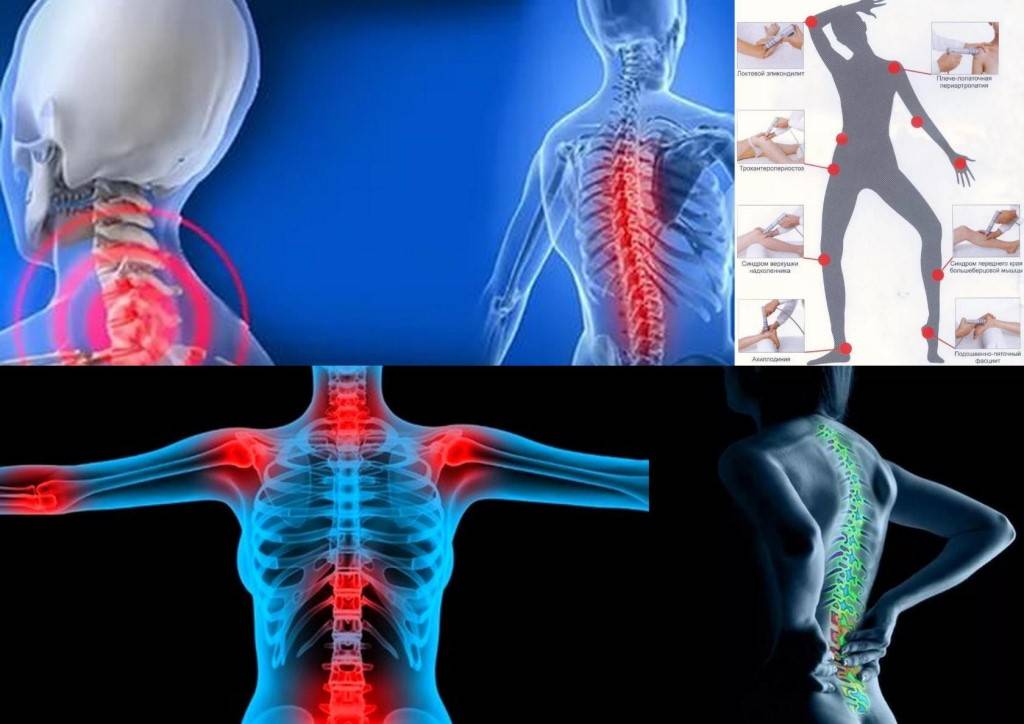
Лечебные мероприятия
Лечить пациента с защемлением нерва в грудном отделе несложно, прежде всего, необходимо выяснить причину, которая привела к развитию данного состояния. Для начала, необходимо попытаться устранить защемление и вернуть функциональную активность пораженного нерва. Мануальная терапия – это замечательное средство, для борьбы с данной проблемой.
Суть методики заключается в легком точечном массаже, который позволяет уменьшить мышечное напряжение, тем самым улучшить состояние пострадавшего. Иногда, даже один сеанс позволяет устранить болезненные позывы. Для того чтобы выздороветь, недостаточно устранить только боль, так как данное явление способно возвращаться с новой силой и ухудшать общее состояние пациента. Для начала стоит выявить причину, которая привела к такому состоянию, а потом начать лечение.
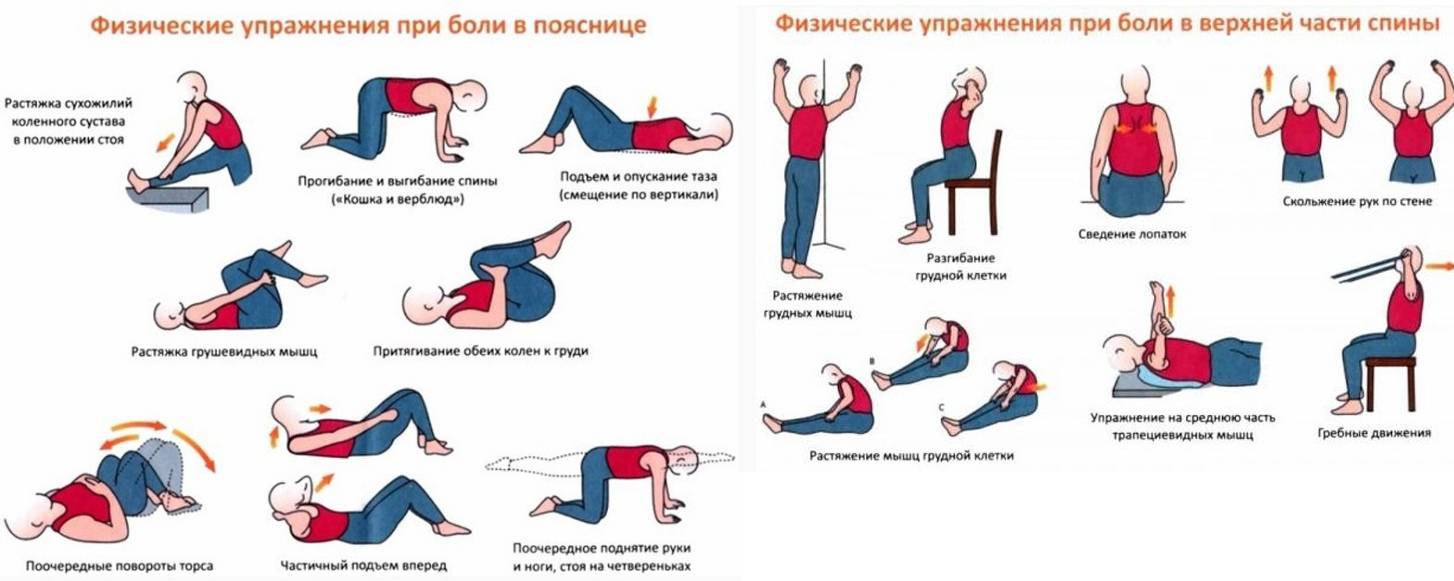
После консультации с доктором, лечебную гимнастику можно будет проводить в домашних условиях
Если защемление спровоцировал остеохондроз, то такой пациент должен находится под постоянным контролем лечащего врача. Больной должен обратиться за консультацией к невропатологу и пройти полную диагностику организма. В медикаментозную терапию включают средства, которые укрепляют сосудистую стенку, снимают болезненные спазмы и улучшают микроциркуляцию крови.
Спазмолитики позволяют устранить тонус мышц и при этом снизить выраженность болевого синдрома. В очень тяжелых ситуациях, пациенту назначают носить фиксирующий корсет на определенное время. Заглушить боль можно лишь на короткий промежуток времени, поэтому необходимо делать все возможное, чтобы устранить истинную причину защемления. Боль – это признак поломки организма и для его нормального функционирования необходимо, чтобы все механизмы работали слажено и нигде не было осечек.
Если больной затянет с лечением, то это может быть чревато тяжелыми осложнениями, такими как частичный паралич, с последующей инвалидностью.
С каждым днем остеохондроз, поражает все больше и больше костных тканей, и если запустить этот процесс, то обратной дороги не будет, так как деформация безвозвратна. Для больного позвоночника необходим постоянный покой и легкие условия труда. Для того чтобы на протяжении года проблема защемления не беспокоила пациента, стоит проводить лечебно-профилактические мероприятия 2 раза в год.
Боль за грудиной, которую пациент может испытывать при защемлении нерва, может свидетельствовать о большинстве серьезных заболеваний. Поэтому при обнаружении данного симптома следует пройти полную диагностику организма, дабы получить точный диагноз и начать лечение. Не стоит пренебрегать сигналами организма, ведь при правильном подходе можно обойтись всего лишь лечебной гимнастикой, без применения препаратов.
Как связаны головокружение и остеохондроз шейного отдела?
Остеохондроз – одна из самых распространённых и частых причин возникновения головокружения. При данном заболевании происходит повреждение хрящевой ткани межпозвоночных дисков шейного отдела позвоночного столба, в результате нарушения их питания или трофики. В результате нарушенного метаболизма в хрящевой ткани формируются дистрофические процессы, что ведёт к уменьшению объёма хряща и его разрушению, в результате этого позвоночный столб теряет значительную степень своих амортизационных свойств. Увеличивается нагрузка на тела шейных позвонков, что приводит к их механической травматизации и последующему разрушению. На позвонках появляются костные наросты или шипы, подвижность и мобильность позвонков значительно снижается, также уменьшается и их высота, что приводит к постепенному вовлечению в воспалительный процесс нейронов спинного мозга и их отростков, которые выходят через боковые отверстия между позвонками в виде чувствительных и двигательных нервных волокон в составе нервных корешков. При отсутствии своевременной диагностики и лечения, остеохондроз прогрессирует и приводит к развитию серьёзных осложнений в виде органического повреждения нервной ткани, одним из симптомов которого и является развитие цервикогенного головокружения.
Основные причины развития остеохондроза
Остеохондроз – мультифакториальное заболевание и выделить какой-то конкретный фактор, приводящий к его возникновению не представляется возможным. Однако среди широкого спектра патогенных факторов можно выделить несколько ведущих, к которым относятся:
- Наследственная генетическая предрасположенность;
- Систематическая длительная гиподинамия или наоборот повышенная нагрузка на опорно-двигательный аппарат;
- Дисметаболические нарушения;
- Наличие хронических инфекционных заболеваний в анамнезе.
Основные причины появления головокружения при остеохондрозе
Может ли кружиться голова при шейном остеохондрозе – вопрос сложный. Конечно в большинстве клинических случаев данный симптом имеется, однако быват и ситуации, когда остеохондроз прогрессирует в скрытой форме без головокружения и других вегетативных проявлений
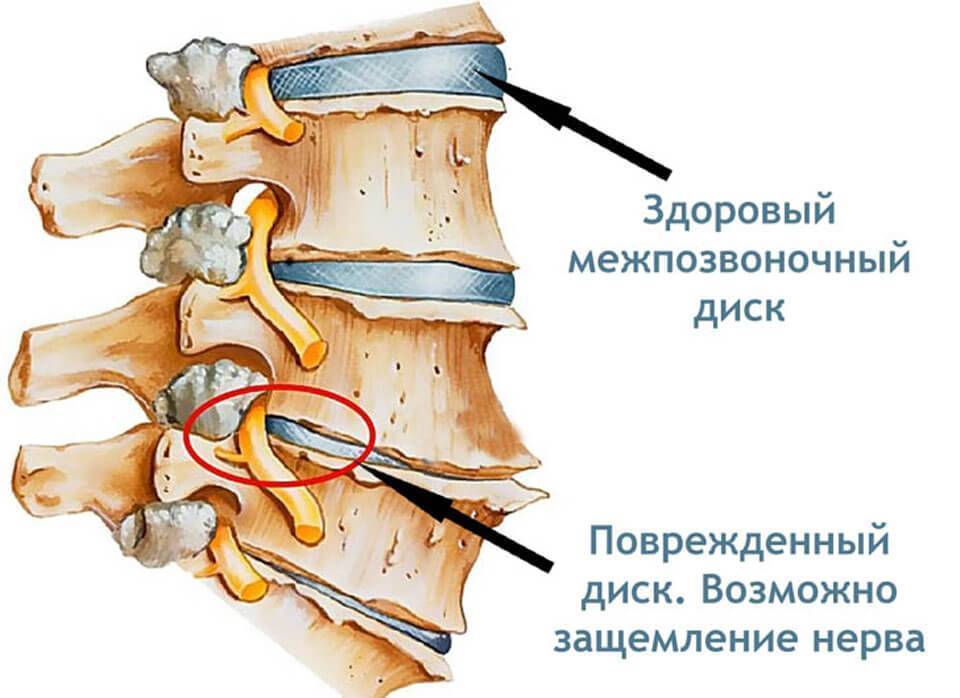
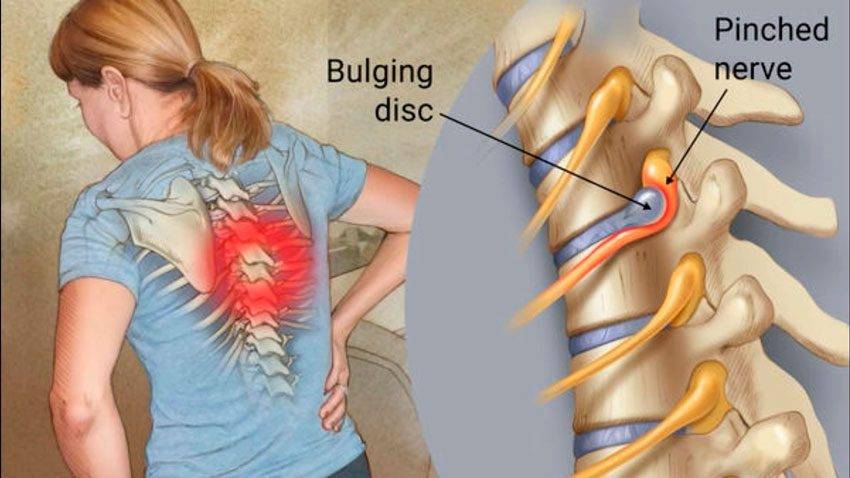
Важно сразу отметить, что только остеохондроз шейного отдела позвоночного столба сопровождается появлением симптома головокружения. Как говорилось выше, остеохондроз приводит к уменьшению площади и объёма межпозвоночных дисков, что приводит к его уплощению и сдавлению или компрессии спинномозговых нервных окончаний, при этом помимо непосредственного влияния на нервную ткань, происходит сдавление вертебральных или позвоночных артерий, что влечет за собой хроническое нарушение оксигенации нервной ткани спинного и продолговатого мозга
Комплексное воздействие хронической ишемии и травматизации нервных волокон приводит к повышению чувствительности и раздражению вегетативных нервных окончаний в следствие чего и появляется цервикальное головокружение.
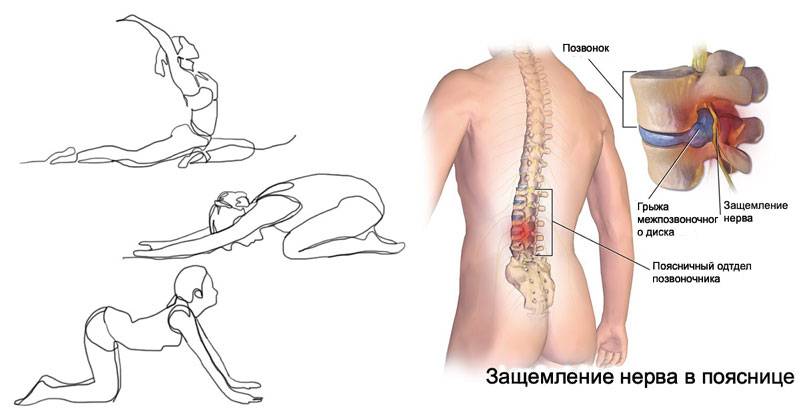
Лечение защемления нерва
В подобных ситуациях подходящее лечение может назначить только врач. Даже если вы раньше сталкивались с подобными симптомами и знаете, как снять боль, не стоит заниматься самолечением. Потому что нет гарантии, что в этот раз боль вызвана теми же причинами. Нередко люди совершают серьезные ошибки, принимаясь прогревать больное место, где и без того сильнейший отек и воспаление. Отек усиливается, и человек попадает к врачу в ужасном состоянии, с болью, которую трудно купировать без инъекций противовоспалительных препаратов. И только после снятия отека и острой боли врач уже может приступать непосредственно к устранению проблемы. Такое лечение обходится дороже и длится дольше. Также опасно заниматься самолечением, не убедившись, что нет новообразований – как злокачественных, так и доброкачественных. Эксперименты над собой могут спровоцировать их рост. Вам ничто не мешает прийти хотя бы на консультацию к врачу, и уже потом принимать решение о том, как лечить защемление.
В некоторых случаях для уточнения диагноза врач может направить пациента сделать рентгеновские снимки или МРТ.
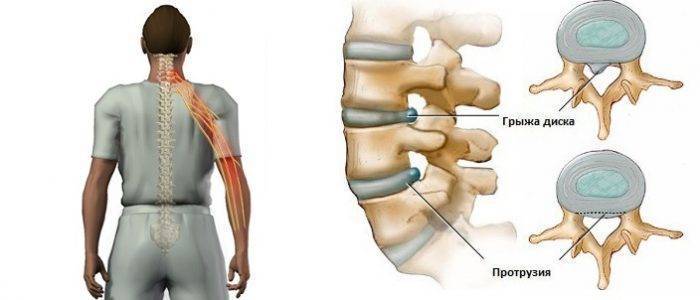
Затем лечение направлено на восстановления функций органов и систем. Если защемление нерва связано с давлением грыжи или протрузии, врач постарается с помощью мануальных техник снять это давление с нервного корешка. Есть подходящие техники и для случаев сближения позвонков.
Если защемление связано с мышечным спазмом, врач применит техники, снимающие спазм. После этого он постарается наладить работу мышечных цепей таким образом, чтобы этот спазм больше не повторялся. Также потребуется работа и с костными структурами, от положения которых тоже зависит работа мышц
А затем будет важно, чтобы пациент выполнял необходимые упражнения для реабилитации
В некоторых случаях врач назначает также физиотерапевтическое лечение,
Профилактика
Чтобы не думать, как можно убрать защемление в грудном отделе позвоночника, профилактируйте патологию. Поддерживайте правильную осанку, держите под контролем свой вес, поднимайте тяжести правильно – не нагибайтесь, а приседайте. Если ваша работа связана с компьютером или долгим нахождением за столом, делайте зарядку и перерывы. Кроме того, нужно следить за питанием, достаточным потреблением витаминов и минералов, наличием элементарных физических нагрузок и вести максимально здоровый образ жизни. В таком случае можно будет сохранить здоровье позвоночника даже в преклонном возрасте.
Лечение защемления нерва грудного отдела позвоночника
Как правило, лечение защемления в позвоночнике проводят с помощью консервативных методов. Выбор метода полностью зависит от причины, которая вызвала защемление. На начальной стадии используют медикаментозные и физиотерапевтические методы. Рассмотрим подробнее специфику лечения защемления в позвоночнике.
Медикаментозная терапия
В большинстве случаев в начале терапии прибегают к медикаментозному лечению. Оно включает в себя прием следующих средств:
- миорелаксанты. Их назначают для устранения болезненных ощущений и мышечного спазма,
- противовоспалительные средства. Они устраняют воспалительный процесс с пораженной области,
- седативные средства. Такие препараты положительно влияют на нервную систему,
- витамины группы B и микроэлементы. Они влияют на регенерацию поврежденных нервных волокон. Для большей эффективно назначают инъекции, а не таблетки.
Физиотерапевтические методы
После купирования болевого приступа, врач может назначить физиотерапевтическое лечение. В острой стадии заболевания его нельзя проводить. Чаще все используют:
- электрофорез,
- пелоидотерапию,
- ультрафиолетовое облучение,
- магнитотерапию,
- иглоукалывание.
Основные противопоказания – высокая температура тела, злокачественные новообразования и некоторые патологии сердечной системы. Так же, освобождение нерва добиваются с помощью мануальной терапии и курсов массажа. Проводить эти процедуры можно только при отсутствии болевых ощущений.
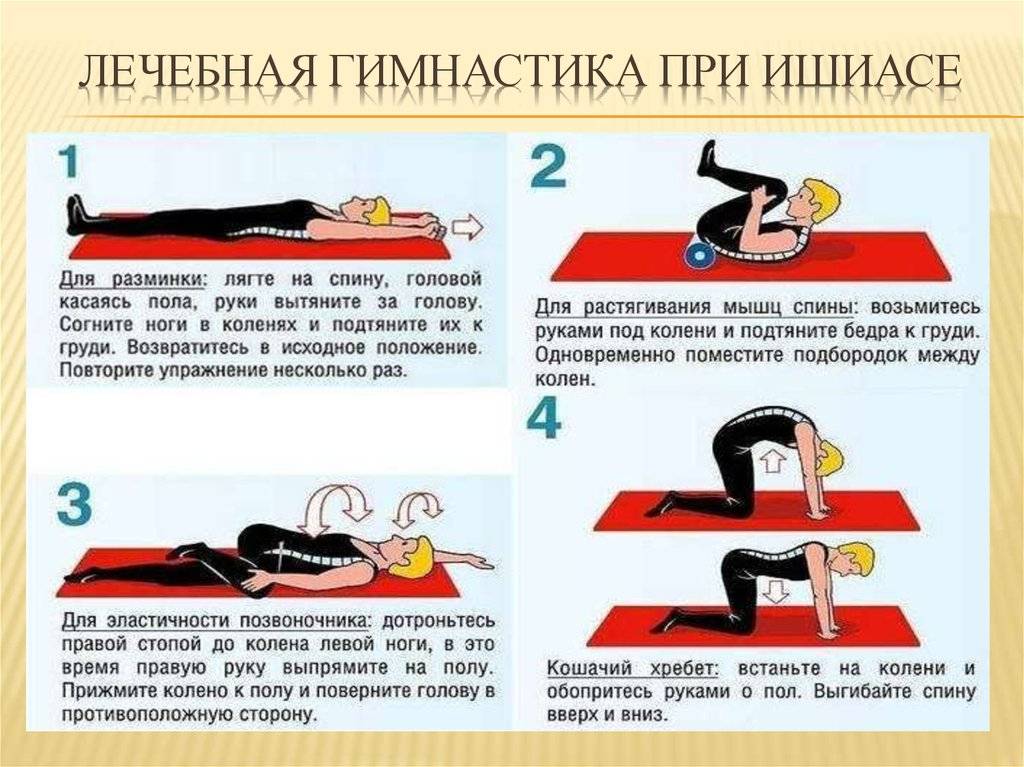
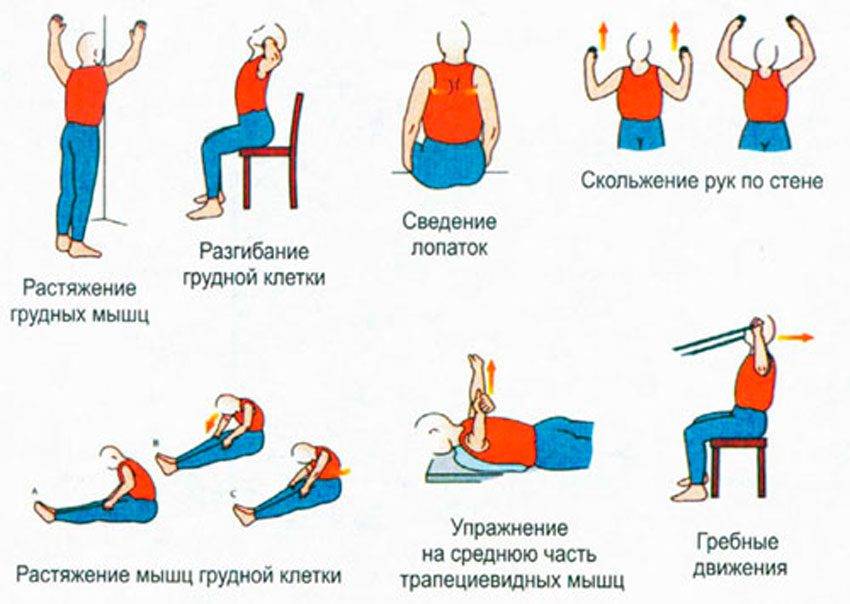
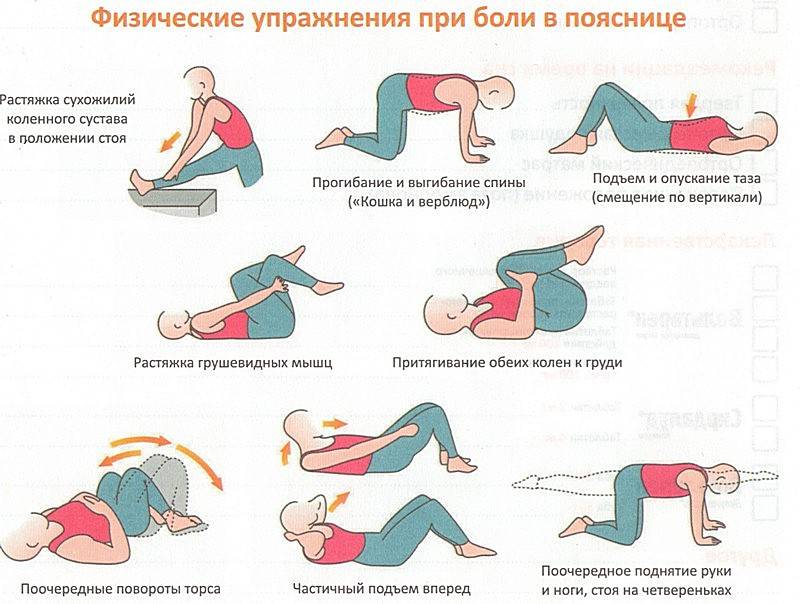
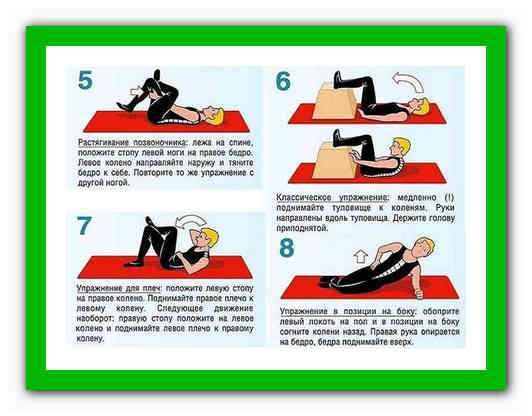
В том случае, если болезнь вызвана дистрофическими-дегенеративными изменения в позвоночнике, назначают курсы лечебной гимнастики. Они направлены на восстановление правильного физиологического положения грудного отдела. С помощью специальных упражнений значительно укрепляются мышцы позвоночного столба, за счет чего уменьшается давление на позвонки.
Наиболее подходящие упражнения подберет лечащий врач в зависимости от возраста, физического состояния пациента и стадии заболевания. В случае появления сильного дискомфорта или других негативных симптомах, занятия следует прекратить и сообщить об этих признаках врачу, чтобы он подобрал другие упражнения.
Хирургическое вмешательство
К оперативному вмешательству прибегают в том случае, когда добиться результатов с помощью консервативного лечения не удалось. Например, если диагностика выявила грыжу – в 90% случаев назначают операцию. Кроме нее, оперативному вмешательству подвергаются доброкачественные и злокачественные новообразования, остеохондроз в запущенной стадии и серьезные травмы.
Существуют разные методы хирургического вмешательства, наиболее подходящий способ выбирают в зависимости от обнаруженной патологии. Операции могут быть радикальные (полное удаление опухоли позвоночника) и малоинвазивные. Для того чтобы удалить выступающий участок диска, чаще всего прибегают к диcкэктoмии.
Народные средства
Средства народной медицины малоэффективны в качестве единственного метода лечения, целесообразнее их применять наряду с вышеописанными методами. Наибольшей популярностью пользуются различные настои, отвары и целебные ванны. Рассмотрим рецепты самых результативных средств:
- Настой (сбор трав). Для приготовления настоя берут тимьян, шиповник, липу и боярышник в соотношении 5:4:2:2. Все ингредиенты измельчают (2 столовые ложки) и заливают 400 мл кипятка. Оставляют настаиваться 2-3 часа и употребляют по 200 мл 2 раза в день.
- Ванна из ели. Кору хвойного дерева (500 г) добавляют к 3 л воды и ставят на медленный огонь. Средство должно провариться около 20 минут, затем процеживают и добавляют в ванну.
- Настой на основе брусники. Для приготовления средства берут 1 столовую ложку листьев растения и заливают 2 л кипятка. По истечении 2-3 часов, употребляют по 100 мл 2-3 раза в сутки.
- Отвар из апельсиновых корочек и мелиссы. Берут указанные ингредиенты в равных соотношениях (по 2 чайных ложкам) и заливают 500 мл горячей воды. Оставляют на 20 минут, после чего процеживают и добавляют 2 чайных ложки настойки валерианы. Употребляют по 250 мл в сутки.
- Обертывания. Берут листья хрена и прикладывают на поврежденную область. Сверху заматывают пищевой пленкой и укрывают теплой тканью. Держат такое обертывание не более 4-6 часов.
Как правило, натуральные ингредиенты безвредны для здоровья, но могут вызывать индивидуальную непереносимость.
Общее представление
Синдром запястного канала (кистевой туннельный синдром) — это комплекс характерных симптомов, которые возникают при сдавлении срединного нерва в области запястья, код по МКБ-10: G56.0. Включает в себя онемение, парестезии и боль в зоне иннервации срединного нерва. Эти ощущения могут сопровождаться объективными изменениями чувствительности и силы в руке.
Диагностика
На первой линии диагностики при онемении пальцев рук в нашей клинике стоит электронейромиография, особенно это актуально для синдрома запястного канала. Для постановки диагноза необходимо сочетание характерных клинических признаков и отклонения от нормы, найденные при электронейромиографии. Также электрофизиологическое тестирование позволяет исключить другие неврологические проблемы (например, в шейном отделе позвоночника). При этом исследовании можно оценить тяжесть поражения нерва, что помогает в выборе дальнейшей тактики лечения и определяет прогноз заболевания. Ультразвуковое исследование может выявить объемные образования, оказывающие давление на нерв.
МРТ при туннельном синдроме назначается исключительно для предоперационного планирования при значимом повреждении сустава или при новообразованиях.
Лечение
Есть данные о пользе аэробных упражнений и контроле массы тела при карпальном синдроме. Велосипед или велотренажер — этом не лучший вариант упражнений, так как при этом руки испытывают постоянное напряжение.
Использование физиотерапии, например ультразвука, может дать временное облегчение.
Многие люди с начинающимся синдромом (по данным ЭНМГ) обычно хорошо реагируют на использование ночной шины для нейтрального положения кисти во время сна (минимум три недели).
Инъекция (блокада) с глюкокортикоидами, например с дипроспаном, показывает хорошие результаты, если более консервативные средства не работают.
Пациенты, которым не помогают консервативные методы, или те, кто изначально пришел с тяжелой степенью заболевания, направляются для оперативного лечения.
Операция при синдроме запястного канала (СЗК) заключается в рассечении ладонной связки, которая сдавливает срединный нерв. Вероятность успеха весьма велика (более 90%), а риск осложнений минимален. Рецидив после полного рассечения ладонной связки кисти случается крайне редко. Успех операции для пациентов с нормальными данными электронейромиографии менее вероятен.
Инструментальная/лабораторная диагностика
Лабораторные тесты
Не существует анализов крови для диагностики кистевого туннельного синдрома, однако они могут быть назначены для выявления сопутствующей патологии (например, диабета или ревматоидного артрита).
Лучевая диагностика
В рутинной практике лучевая диагностика не используется.
МРТ области запястья может быть полезна в предоперационной подготовке для идентификации причин механического сдавления срединного нерва. Изменения МР-сигнала могут отмечаться при хроническом сдавлении нерва, однако они пока не имеют практического значения для определения тактики лечения заболевания.
Многие специалисты сейчас используют УЗИ в дополнение к электрофизиологическим методам исследования. УЗИ может выявить патологические процессы, которые занимают место в запястном канале, подтвердить изменения в срединном нерве (увеличение площади поперечного сечения), которые реально помогают в диагностике.
Электронейрофизиологические исследования
Электронейромиография — это диагностический инструмент первой линии для синдрома запястного канала. Отклонения, найденные на ЭНМГ в сочетании со специфичными симптомами и тестами — ключ к правильному диагнозу. Также электронейромиография позволяет исключить другие неврологические нарушения.
Электрофизиологические исследования также могут определить степень повреждения нерва, что является объективным критерием для прогноза.
Туннельный синдром обычно разделяют на легкий, средний и тяжелый. В зависимости от лаборатории границы значений для этих групп могут отличаться. В целом пациенты с изолированными чувствительными нарушениями относятся к легкой группе, а в случае присоединения моторной дисфункции переходят в среднюю группу. Подтверждение повреждения аксона (выраженное снижение или отсутствие сенсорного/моторного ответа дистальнее запястного канала) свидетельствуют о тяжелой степени заболевания.
Отслеживание динамики при выполнении ЭНМГ помогает определить дальнейший подход к заболеванию.
Другие количественные тесты, такие как термография или виброметрия, менее информативны в сравнении с ЭНМГ и не рекомендованы для практического применения.
Характеристика заболевания
Шейный отдел отличается большей подвижностью позвоночного столба и относительной слабостью мышечно-связочного аппарата, чем и обусловлена его повышенная уязвимость. Именно здесь нервные волокна поражаются чаще всего, и проявления недуга являются более интенсивными, чем в других отделах.
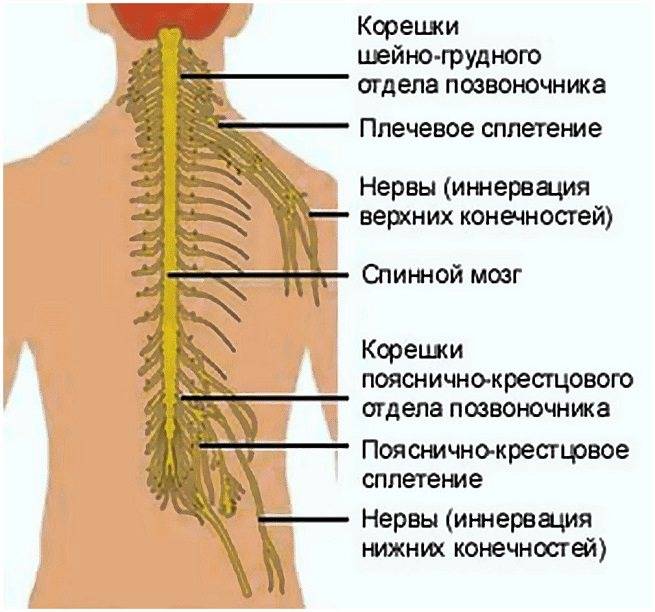
Нервное сплетение в шейном отделе позвоночника
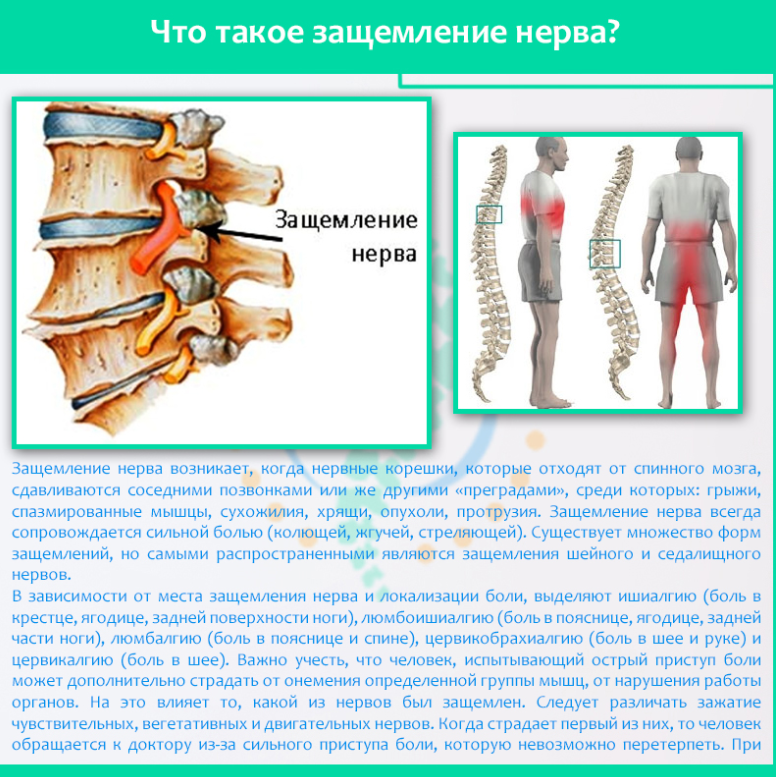
В зависимости от локализации поражения, защемление делится на два типа – затылочную невралгию и радикулопатию, и помимо общих симптомов, каждый тип имеет свои специфические признаки.
Затылочная невралгия диагностируется при сдавливании большого и малого затылочных нервов позвонками, межпозвонковыми дисками и даже мышечными волокнами. Проявляется она чаще всего с одной стороны и затрагивает не только затылок, но и верхнюю часть шеи. По характеру течения невралгия может быть острой и хронической, и, в зависимости от причины защемления, делится на первичную и вторичную. Если своевременно не устранить причину поражения, происходит изменение структуры оболочки нерва, в результате чего невралгия переходит в невропатию – состояние, сопровождающееся почти непрекращающимися сильными болями. В этом случае единственным способом лечения является хирургическое вмешательство.
Самым главным симптомом невралгии затылочного нерва является приступообразная боль
Средства для лечения травм, болей в мышцах и суставах
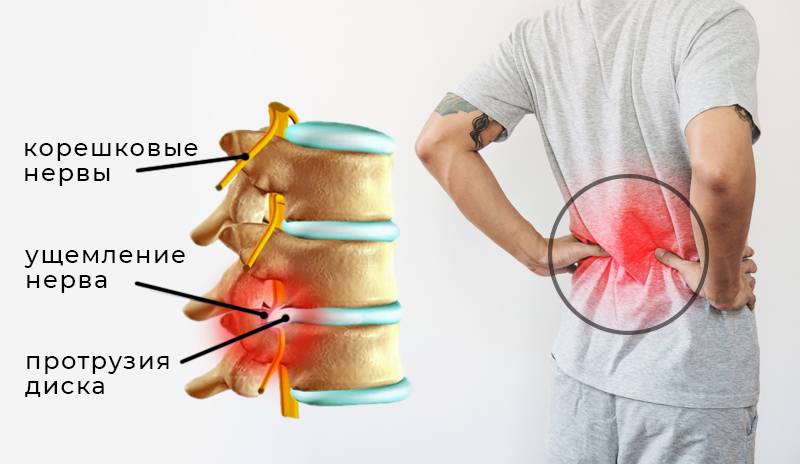
Защемление других нервов шейного отдела называют радикулопатией. Помимо болевого синдрома такое состояние характеризуется наличием воспалительных процессов и мышечных спазмов, но при этом поддается лечению консервативными методами даже на запущенной стадии. Выделяют три вида радикулопатии: первичный (дискогенный), вторичный (вертеброгенный) и смешанный. Интенсивность проявлений прямо зависит от тяжести поражения корешков, это же влияет и на длительность лечебного процесса.
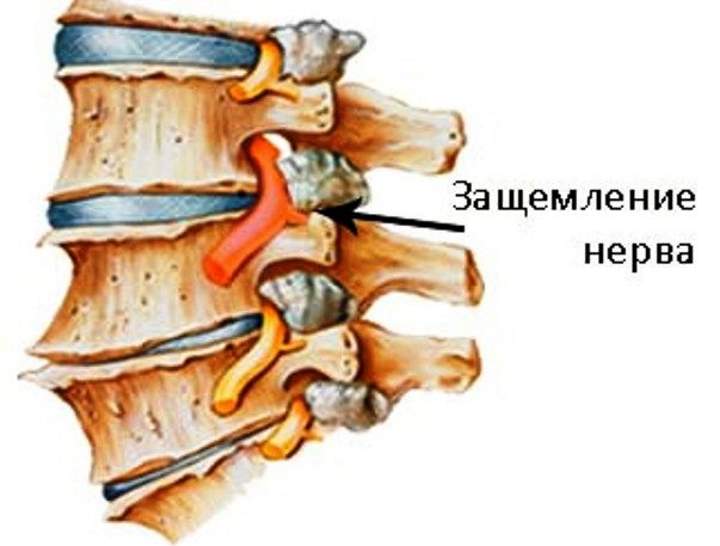
Радикулопатия возникает при ущемлении корешка спинного мозга
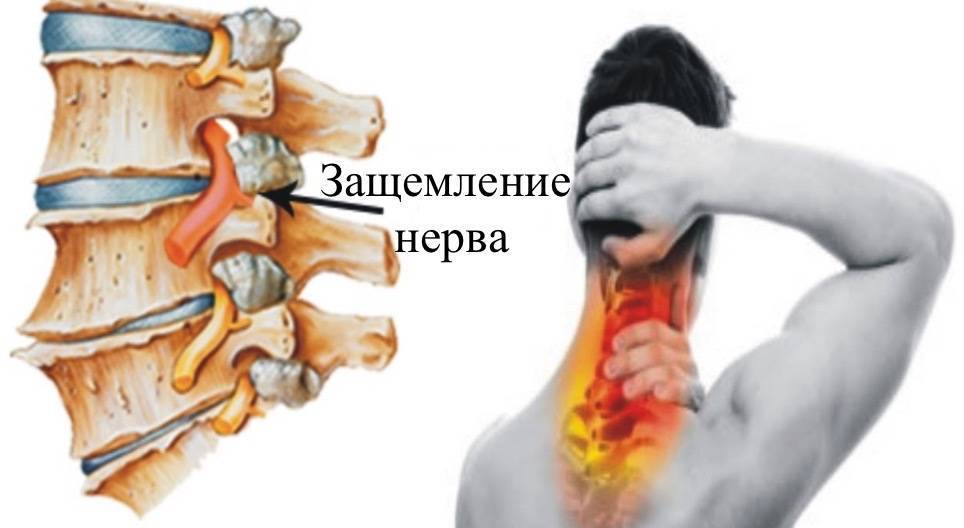
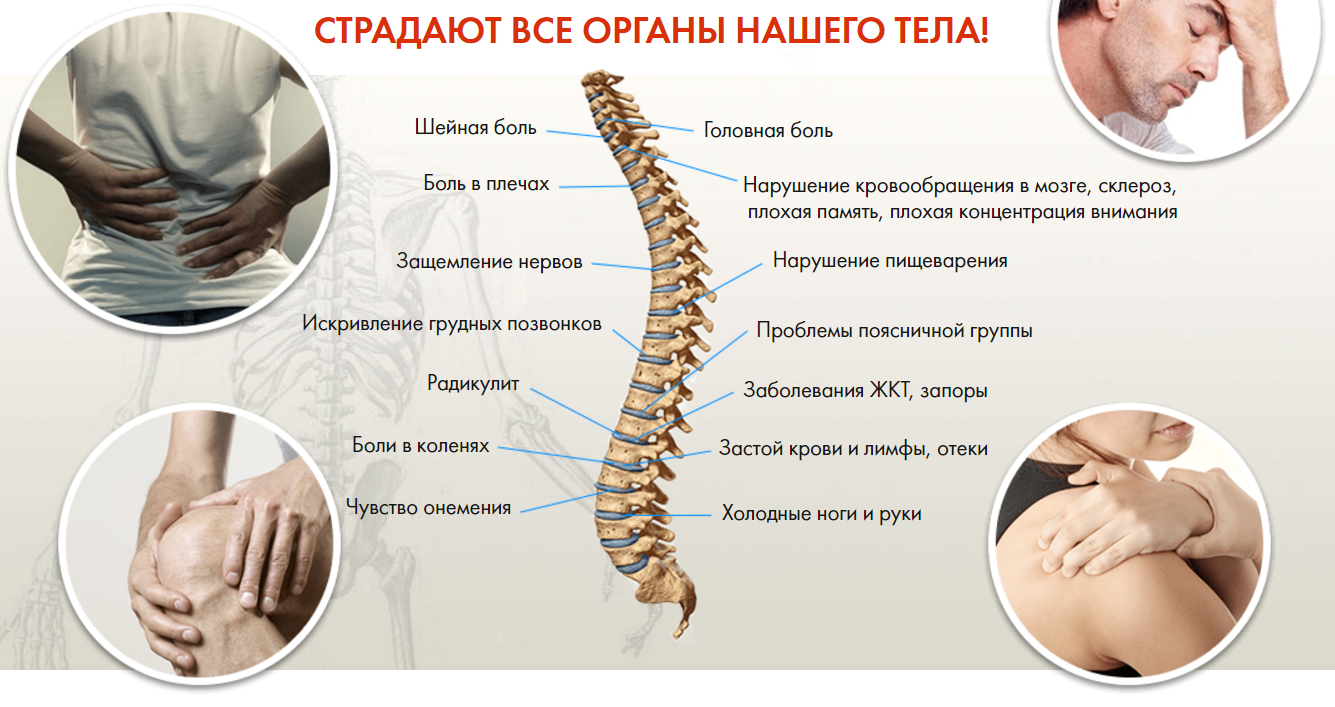
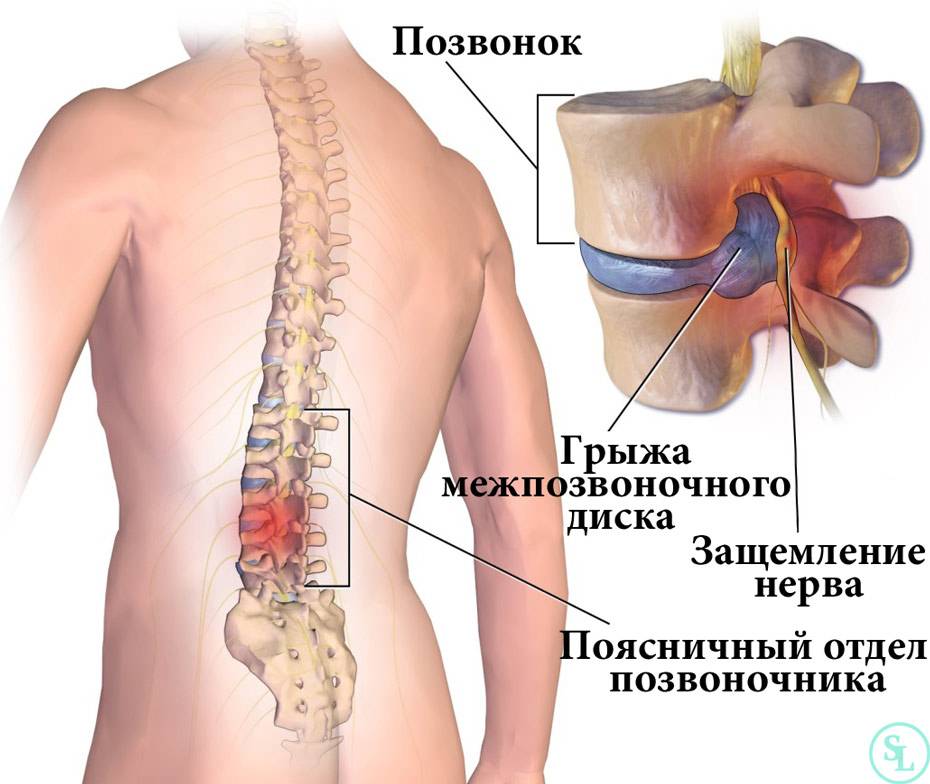
Защемление в шейном отделе представляет серьезную опасность для здоровья: длительное сдавливание корешков нарушает проходимость нервных импульсов, вызывает потерю чувствительности мягких тканей, а воздействие на кровеносные сосуды провоцирует кислородное голодание мозга. В дальнейшем это влияет на общее состояние организма, работу внутренних органов и систем, не говоря уже о значительном ухудшении качества жизни из-за сильных болей и ограничения двигательных функций.
Защемление в шейном отделе представляет серьезную опасность для здоровья
Профилактика как главное средство борьбы за здоровье позвоночника
В интернете часто звучит вопрос: Что делать, если замкнуло спину? Большинство опоминаются лишь тогда, когда беда уже случилась. Но человеческое тело обладает огромным запасом прочности и способности к самоисцелению. Поэтому профилактические меры помогут не допустить спазмов мышц, истончения хрящевых прослоек, возникновения грыжи, сохранят здоровую координацию движений.
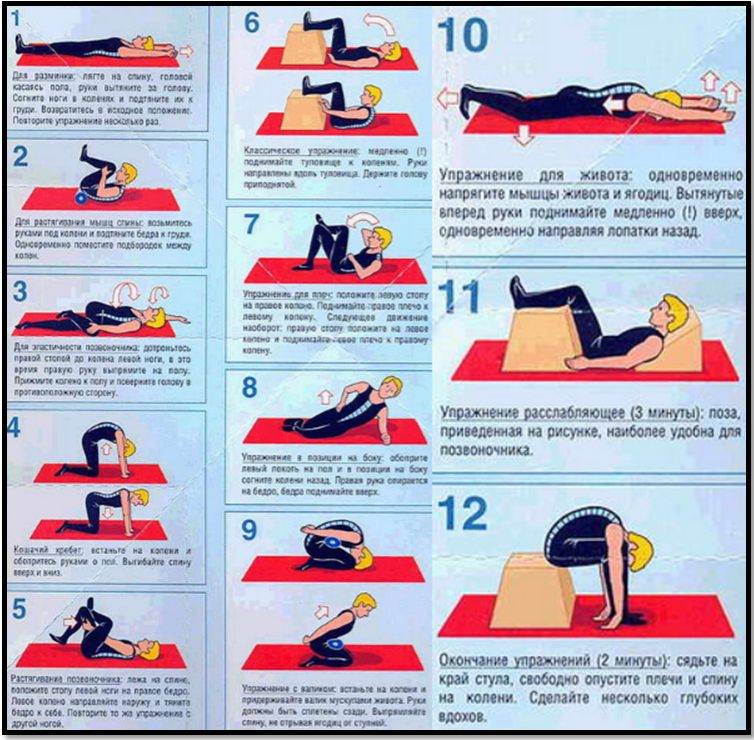
Никогда не поздно начать. Восстановительная гимнастика при защемлении нерва в пояснице поможет регулировать нагрузки, научит мышцы держаться в тонусе. Мышечная ткань, как главный защитник суставов, должна оставаться активной в любом возрасте
Особенно важно сохранять активность после менопаузы, когда изменяется гормональный фон, появляется предрасположенность к плохому усвоению кальция
Регулярные тренировки с опытным наставником научат правильно обращаться со своим позвоночником, предупредят возникновение повторных приступов, вернут радость жизни, здоровье и бодрость.
Симптомы и диагностика
Клинические проявления заболевания зависят от разновидности и степени спондилеза. На начальных стадиях формирования патологического процесса симптомы спондилеза являются слабо выраженными и могут восприниматься как признаки других болезней. Со временем в результате прогрессирования нарушений они становятся более ощутимыми и серьезно изменяют привычный образ жизни больного человека.
Наиболее характерным симптомом спондилеза есть боль в области позвоночника. Она может иметь разную интенсивность в зависимости от характера патологического процесса и степени защемления нервных корешков. Среди других признаков, указывающих на развитие дегенеративно-дистрофического заболевания, выделяют:
ограничение возможности совершения полноценных движений в области спины;
снижение амортизирующих свойств;
появление хруста в области спины и шеи;
развитие интенсивных головных болей и головокружения;
шум в ушах;
ухудшение зрения;
возникновение парастезий в виде ощущения онемения в конечностях, «ползания мурашек», тому подобное;
изменение нормальной осанки, искривление позвоночника;
снижение работоспособности.
В случае отсутствия своевременного и корректного лечения нарушений при спондилезе происходит полное окостенение позвоночника, которое сопровождается полной потерей его подвижности. При таком варианте развития событий человек теряет возможность работать и становится инвалидом.
Перед назначением лечения пациента обязательно направляют на дополнительные обследования для подтверждения факта наличия у него заболевания и определения степени сложности нарушений. С целью диагностики у человека спондилеза врачи назначают такие мероприятия, как:
рентгенография позвоночника, которая позволяет выделить участки утолщения суставов и остеофиты;
компьютерная томография для диагностирования сужения позвоночного канала и измерения высоты щелей между позвонками;
МРТ, как наиболее информативный метод исследования состояния позвоночного столба, который помогает оценить истинные причины патологического процесса и определить наличие защемленных нервов, сдавленных межпозвонковых дисков, тому подобное.
Современные диагностические методики позволяют точно определить наличие спондилеза, дать оценку его агрессивности, степени сложности патологических изменений и подтвердить или исключить наличие осложнений.
Диагностика дегенеративно-дистрофических заболеваний позвоночника
Первый этап диагностики — проведение клинического неврологического исследования (КНИ) пациента .
К инструментальным методам диагностики ДДЗП относятся рентгенологическое исследование, а также магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) .
Лечение дегенеративно-дистрофических поражений позвоночника представляет собой сложный многоэтапный процесс с привлечением разнообразных методов и средств . Само лечение включает в себя медикаментозную терапию, лечебную физкультуру, физиотерапевтические процедуры, в тяжелых случаях, связанных с грыжей межпозвоночных дисков, применяется хирургическое лечение .
Целью медикаментозного лечения является устранение основных симптомов: боль, отеки, мышечные спазмы. К основным препаратам относят нестероидные противовоспалительные средства (НПВС), препараты, уменьшающие напряжение мышц (миорелаксанты). Для улучшения обмена веществ в хрящевой ткани врач может назначать хондропротекторы. Полезным пунктом в медикаментозной терапии могут быть витаминно-минеральные комплексы для поддержания нормального обмена веществ в организме в целом.
Лечебная физкультура является важным элементом в лечении ДДЗП, который требует ответственного подхода со стороны врача и пациента. В каждом конкретном случае врач учитывает характер течения болезни, наличие или отсутствие противопоказаний и определяет индивидуальный комплекс ЛФК и режим физической активности. Задача пациента — строго следовать этим рекомендациям. Любая «самодеятельность» может нанести вред.
Дегенеративно-дистрофические изменения позвоночника развиваются годами и могут привести к необратимым последствиям. Поэтому лечение ДДЗП требует времени и усилий — и от врача, и от пациента. Это и изменение режима питания для борьбы с избыточным весом, и коррекция двигательной активности, включая регулярные занятия ЛФК, и прием рекомендованных врачом лекарств, и своевременное проведение необходимых обследований.
Чем раньше вы обратитесь к врачу, тем больше шансов на успех.
Литература:
! Данная информация не заменяет консультацию специалиста. При наличии каких-либо болезненных симптомов необходимо обратиться к врачу.
Причины защемления нерва
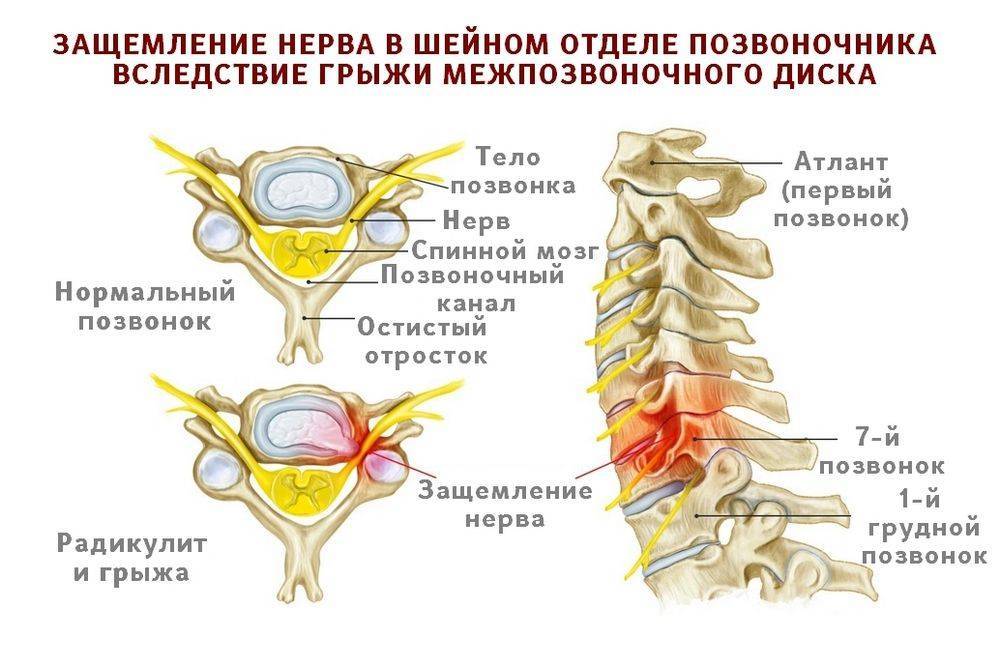
Сжатие нерва в зоне шеи — распространенный недуг, который развивается из-за сдавливания нервных окончаний артерий, расположенных в шейной части позвоночника. Вызвать защемление могут мышцы, межпозвонковые диски или позвонки. Наиболее частым виновником патологии считается остеохондроз и его последствия.
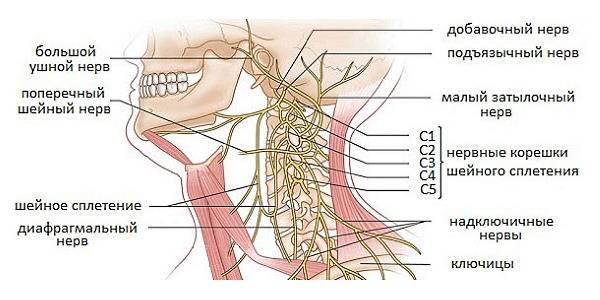 Чаще всего защемление нервов происходит в позвонках (С1, С2, С3, С4, С5)
Чаще всего защемление нервов происходит в позвонках (С1, С2, С3, С4, С5)
К числу иных причин, способствующих появлению расстройства, относятся:
- врожденные пороки развития;
- травмы при выходе из родовых путей;
- генетическая предрасположенность;
- склонность к мышечным спазмам;
- увеличение соединительной ткани;
- наросты на костях;
- травмирования позвоночного столба;
- деформации позвонков.
Спровоцировать сжатие нервного корешка могут следующие факторы:
- резкие наклоны головы;
- частые переохлаждения;
- стресс и другие эмоциональные нагрузки;
- тяжёлый физический труд;
- гиподинамия;
- слабый тонус мышц;
- избыточная масса тела;
- недостаток жидкости в организме;
- дисфункция эндокринной системы;
- заболевания в острой стадии;
- рост новообразований или увеличение рубцов;
- реабилитация после хирургического вмешательства.
Видео: “Защемление нерва в шее”