Виды миозита
В клинической практике чаще всего встречаются следующие виды миозитов:
- Шейный миозит. Наиболее распространенный вариант. Основное проявление — тупая боль в мышцах шеи, чаще всего односторонняя. Иногда может отдавать в ухо, затылок, висок или межлопаточную область. Из-за боли движения головы зачастую ограничены.
- Поясничный миозит. Ключевой симптом — тупая боль в пояснице, которая может отдавать в ногу. Она усиливается при наклонах туловища, нажатии на мышцы поясницы.
- Чаще всего встречается шейный и поясничный миозит. Фото: starast / Depositphotos
- Дерматомиозит. Проявляется слабостью мышц плечевого и тазового пояса, а также пресса и шеи. Из-за этого у больных возникают трудности при попытке встать из сидячего или лежачего положения, подъеме по ступенькам. При тяжелых формах заболевания нарушается дыхание и глотание. При этом боль менее выражена. При дерматомиозите также поражается кожа, что проявляется гелиотропной сыпью (красными высыпаниями на веках, реже — на лице, шее и туловище) и симптомом Готтрона (розовые или красноватые шелушащиеся бляшки и узелки на разгибательных поверхностях локтей, колен). Дополнительно могут возникать нарушения работы легких, сердца.
Миозит у беременных
Миозит у беременных
В некоторых случаях пусковым фактором для развития миозита или усугубления его течения является беременность. Триггерами чаще всего выступают:
- Влияние гормона релаксина на скелетную мускулатуру.
- Смещение центра тяжести и дополнительная нагрузка на мышцы пресса и нижних конечностей.
- Обострение ранее имевшихся патологий в связи с беременностью.
Клинические проявления миозита при беременности ничем не отличаются от симптомов заболевания у других категорий больных. Однако при лечении нужно правильно выбирать медикаменты, избегая препаратов с тератогенным эффектом. Поэтому тактику терапии обязательно нужно согласовывать с лечащим врачом.
Лечение миозита
Лечение миозита, в зависимости от причин его возникновения, может проводиться различными специалистами. Например, при инфекционной этиологии терапия назначается врачом-инфекционистом или терапевтом, травматической — травматологом-ортопедом и т.д.
Используемые при миозитах средства можно разделить на медикаментозные и физиотерапевтические. Реже возникает необходимость в хирургических вмешательствах.
Медикаментозная терапия
При бактериальных миозитах основу лечения составляют антибиотики, при паразитарных — антигельминтные средства. Точный препарат и его группу определяет врач. При аутоиммунных патологиях может требоваться глюкокортикостероидная и иммуносупрессивная терапия. Для борьбы с мышечной болью и повышенной температурой тела используются нестероидные противовоспалительные препараты (НПВП): диклофенак, ибупрофен.
Физиотерапия
Физические упражнения и лечебная физкультура (ЛФК) — важная часть лечения всех видов миозита. Они помогают уменьшить отек, восстановить мышечную силу и улучшить общее самочувствие3. Программу терапии составляет врач-физиотерапевт. Также применяется массаж, магнитотерапия, моксотерапия (прогревание), теплые сухие обертывания, ультразвук.
Сухое тепло при миозите
Сухое тепло при миозите
Один из методов лечения миозитов — сухое тепло. Такая процедура позволяет улучшить кровоснабжение пораженной мышцы и нормализовать ее тонус. Однако она противопоказана при активных инфекционных заболеваниях, в особенности — гнойном процессе, который может усугубиться.
 Сухое тепло помогает облегчить состояние при шейном миозите. Фото: imagepointfr / Depositphotos
Сухое тепло помогает облегчить состояние при шейном миозите. Фото: imagepointfr / Depositphotos
Хирургическое лечение
Оперативное вмешательство проводится при гнойных формах миозита. Суть операции заключается во вскрытии гнойного очага, удалении гнойно-некротических масс и установлении дренажа. После этого проводится активная антибиотикотерапия.
Остеопороз
Еще одно дегенеративное заболевание, которое возникает вследствие нарушения метаболических и обменных процессов в организме, зачастую связанных с возрастными изменениями в биохимических процессах организма. Развитие остеопороза напрямую связано с обменом ионов микроэлемента – кальция витамина Д из группы жирорастворимых витаминов. Остеопороз развивается при недостаточной концентрации ионов кальция в остеокластах костной ткани, что приводит к снижению упругости костей и повышенной их хрупкости. Несмотря на то, что в большинстве случаев остеопороз развивается в старческом возрасте, заболевание может возникнуть в любом возрастном промежутке из-за патологии со стороны эндокринной системы. Так остеопороз может развиться в результате нарушения функционирования гормонов паращитовидных желёз, которые вырабатывают паратгормон – гормон, оказывающий непосредственное влияние на обмен кальция в организме. В клинической картине остеопороза преобладает симптом боли в костях и мышцах всего тела, так как из-за нарушения ионного баланса в организме у больных зачастую возникает судорожный синдром.
Ревматизм
Ревматизм или более правильное название острая ревматоидная лихорадка – заболевание системного характера и аутоиммунной природы. При котором происходит поражение соединительной ткани больного, в том числе происходит поражение опорно-двигательного аппарата. Ревматоидная лихорадка проявляется поражением эндокарда сердца, однако при этом заболевании зачастую страдают еще и суставы с костями. Основным симптомом ревматоидной лихорадки уже на ранних стадиях как раз и становится чувство ломоты костей ног из-за развития воспаления в крупных суставах нижних конечностей. Заболевание может возникнуть после перенесённого в прошлом тонзиллита или ангины, причём сам больной зачастую самостоятельно не может связать два этих заболевания, что затрудняет своевременное лечение. В появлении таких симптомов виноват бета гемолитический стрептококк, который у некоторых людей может вызвать извращённую иммунную реакцию, в ходе которой собственный иммунитет начинает воспринимать ткани организма как чужеродные и вырабатывает на них иммунные комплексы и разрушающие их биологически активные вещества. Ревматоидный артрит серьёзное заболевание, которое требует грамотной и длительной консервативной терапии.
Инфекционно-воспалительные заболевания
Инфекционные заболевания могут поражать костную ткань, что приводит к возникновению сильного болевого синдрома с болью в поражённых костях. Инфекционные заболевания с поражением костной ткани встречаются довольно редко в сравнении с другими формами, однако отличаются тяжёлым течением заболевания. Часто при инфекционной природе заболевания поражается область коленного сустава и кости голени, что приводит к возникновению боли в берцовой кости. Одним из самых тяжёлых воспалительных заболеваний, при которых поражается костная ткань является остеомиелит. При данном заболевании происходит гнойное повреждение костной ткани в результате распространения инфекционного агента внутри кости. Остеомиелит может стать последствием открытого перелома с загрязнением раны или операции выполненной с нарушением правил асептики и антисептики. Так как остеомиелит чаще всего затрагивает только одну анатомическую область, то и болевые ощущения соответственно проявляются в проекции места воспаления.
Почему болят мышцы после тренировки?
Мышечные боли являются следствием силовых или длительных нагрузок, которые не соответствуют степени адаптированности мышц и уровню нагрузки спортсмена. Они могут возникать по двум причинам 58, 59:
- Длительное выполнение упражнений. Продолжительные тренировки с интенсивной нагрузкой приводят к кумуляции продуктов метаболизма в мышечной ткани. Они оказывают на нервные окончания раздражающее действие и вызывают мышечную болезненность. Как правило, такие боли появляются во время тренировки и сохраняются не более нескольких часов.
- Выполнение упражнений максимальной интенсивности. Выполнение эксцентрических упражнений с большим отягощением или непривычных упражнений приводит к повреждению мышечных волокон. В результате происходит отек мышц, развитие DOMS. Такие боли в мышцах после тренировки возникают через пару часов и сохраняются в течение нескольких дней.
На практике чаще всего встречаются боли, возникающие на фоне выполнения упражнений максимальной интенсивности. Но чтобы снять боль в мышцах после тренировки, необходимо знать причины и механизмы ее возникновения. Существует 3 основные причины возникновения крепатуры 58:
- ишемия мышечных волокон;
- накопление молочной кислоты в мышцах;
- повреждение мышечных волокон.
Однако гипотеза о накоплении лактата (молочной кислоты) и ишемии мышц, как основных факторах возникновения крепатуры, не получила достаточного подтверждения. Во-первых, выраженность проявлений DOMS достигает пика между 24 и 48 часами после тренировки, когда показатели содержания молочной кислоты в сыворотке крови приходят в норму. Во-вторых, физические упражнения максимальной интенсивности, после которых чаще всего появляется крепатура, не могут вызвать ишемии мышц. Поэтому первопричиной развития DOMS считается повреждение мышечной ткани. 58, 59

Лечение
В первые сутки пациенту следует соблюдать покой и прикладывать к травмированной конечности компрессы со льдом. Холод уберет отеки, предупредит образование гематом и уменьшит боль в мышцах. Массаж и тепловые процедуры запрещены, они только ухудшат состояние больного и замедлят выздоровление.
Холодный компресс можно дополнить магнитотерапией. Аппаратная процедура восстанавливает кровообращение в травмированных тканях, убирает дискомфортные ощущения и отеки, стимулирует регенерацию и успокаивает воспаление.
Эвакуация крови
Если рядом с местом надрыва образовалась гематома, в подкожный слой вводят специальную иглу и проводят аспирацию (откачивание) крови. Эвакуацию застоявшейся жидкости повторяют и на вторые сутки, чтобы снизить риск образования тромба.
Гипсовая повязка
При крупных надрывах на травмированные участки накладывают гипсовую повязку. Она обездвижит поврежденную конечность и защитит мягкие ткани от нагрузок. Мышечным волокнам необходим покой для быстрого восстановления. Особенно, при поперечных надрывах.
Пероральные препараты
Снять симптомы мышечного надрыва помогают анальгетики и миорелаксанты. Препараты первой группы притупляют боль. Миорелаксанты убирают спазмы и расслабляют мышцы, ускоряя их регенерацию. Препараты второй группы не назначают при сердечной и почечной недостаточности, глаукоме, обширных травмах.
Пациентам с надрывами мышечных волокон также противопоказаны нестероидные противовоспалительные средства. Они не ускоряют регенерацию мягких тканей, но ухудшают работу печени и обменные процессы в организме.
Препараты для наружного применения
Анальгетики дополняют мазями или гелями. Они бывают обезболивающими, противовоспалительными и разогревающими. Мази нужно втирать 2–3 раза в день легкими массажными движениями. Препараты для наружного применения уберут отеки, покраснение и припухлость.
Лечение ударно-волновой терапией
Пациентам с микротравмами и надрывами, не требующими оперативного вмешательства, назначают курс ударно-волновой терапии.
Поврежденную зону обрабатывают инфразвуком. Акустические волны улучшают кровообращение в мышечных волокнах и сухожилиях, стимулируют выработку коллагена для быстрой регенерации и снимают отеки. Ударно-волновая терапия возвращает суставам подвижность, а также убирает воспаление и спазмы.
Процедура также укрепляет мышцы и сухожилия, снижая вероятность повторных надрывов и разрывов. И она, в отличие от пероральных препаратов, не имеет противопоказаний и побочных эффектов.
Электротерапия
Электротерапия работает по принципу ударно-волновой, но вместо инфразвука использует слабые разряды тока. Электрические импульсы восстанавливают мышечные ткани, помогают при воспалении, спазмах и сильных отеках.
Процедура противопоказана при эпилепсии, беременности, высокой температуре и наличии кардиостимулятора.
Стретчинг и плавание
Постепенно к аппаратным процедурам добавляют лечебную физкультуру. Пациент начинает с легких разминок и растяжек. Стретчинг улучшает подвижность мышц и суставов, но его нужно выполнять строго по инструкции.
Травмированные части тела нельзя перегружать. Если во время растяжки появляются болезненные ощущения, нужно либо прекратить занятие, либо уменьшить амплитуду.
Пациентам с надрывами мышц полезно плавание. Занятия в бассейне улучшают кровообращение в мягких тканях, снимают дискомфортные ощущения и спазмы. Если травмированы икроножные или бедренные мышцы, плавание можно дополнить велотренажером, но тренироваться нужно под наблюдением специалиста.
Что делать при растяжении: первая помощь
Сразу после травмы необходимо создать покой поврежденной части тела. В легких случаях достаточно прекратить физическую работу, присесть или прилечь, придав травмированной конечности возвышенное положение. Можно, например, подложить под растянутую ногу подушку или свернутое валиком одеяло, руку подвесить на косыночную повязку и др.
При выраженной боли, нарушении работы сустава нужна более серьезная иммобилизация. В этих случаях накладывают шину из подручных материалов (картона, доски) или прибинтовывают поврежденную конечность к телу в том положении, которое вызывает наименьшую боль.
После иммобилизации или параллельно с ней желательно охладить место травмы. Приложите лед, пакет с холодной водой, наконец, мокрое полотенце. В аптеке можно приобрести аэрозоль для заморозки. Такими препаратами часто комплектуют аптечки на спортивных соревнованиях. Холод ускорит остановку внутреннего кровотечения, поможет сузить сосуды, отсрочит развитие воспаления и замедлит нарастание отека. Кроме того, охлаждение уменьшает боль. При сильной боли можно использовать нестероидные противовоспалительные средства в виде таблеток или инъекций, а также парацетамол.
Чего нельзя делать при растяжении:
- Греть и растирать место травмы. Тепловые процедуры и массаж показаны только на 3-4 день после растяжения, чтобы улучшить кровообращение, ускорить рассасывание гематомы, отека и заживление. Сразу после травмы эти манипуляции оказывают обратный эффект.
- Принимать алкоголь. Это усиливает кровотечение, отек, замедляет восстановление тканей. Алкоголь допустим только тогда, когда медицинская помощь труднодоступна и нечем уменьшить сильную боль.
- Продолжать работу или тренировки через боль. Растянутым связкам или мышцам нужен покой для скорейшего восстановления. Только спустя некоторое время можно будет приступить к выполнению специальных упражнений, помогающих быстрее вернуться к привычной жизни.
Легкие растяжения проходят без специального лечения. Если боль и отек в месте травмы выражены незначительно, и вы можете самостоятельно передвигаться без особых ограничений, то можно обойтись без посещения врача. Чтобы ускорить восстановление необходимо создать покой поврежденной части тела. Этому первые дни будет способствовать боль, напоминающая о том, что нужно щадить сустав или натруженные мышцы. Избегайте физической работы, не поднимайте тяжести. При растяжении суставов ног желательно пользоваться тростью или костылями при ходьбе до тех пор, пока боль существенно не уменьшится.
При растяжении сустава помогает бинтование эластичным бинтом. Можно использовать специальные мягкие фиксаторы. Фиксировать сустав нужно в естественном положении. После наложения туров бинта убедитесь, что повязка не слишком сильно сдавливает тело и не мешает кровообращению. Вы правильно наложили повязку, если поверхность кожи сохраняет обычный цвет и температуру (не холодная и не горячая), а сама повязка не вызывает ощущения дискомфорта.
5 причин постковидного суставного синдрома
1. Воздействие коронавируса на ткани человека.
Частицы коронавирусной инфекции воздействуют на хрящи, кости и суставы, выводят из строя опорно-двигательный аппарат, который недополучает питательных веществ и витаминов. Организм направляет усилия на борьбу с вирусом, при этом хрящевая ткань теряет способность к восстановлению. Дегенеративные явления в ней прогрессируют и вызывают боль.
2. Токсическое отравление.
Погибая, вирус выделяет токсины. Яды отравляют ткани и вызывают внутренние воспалительные процессы. Больше всего от этого страдают суставы, мышцы и органы.
3. Недостаточная физическая активность.
В условиях самоизоляции значительно сократилась физическая активность, поэтому суставы оказались в неблагоприятных условиях. Без движения они также утратили способность к самовосстановлению.
4. Лишний вес.
Избыточный вес вреден для суставов, а в условиях ограниченной физической активности и подавно. Все это ослабляет опорно-двигательную систему, поэтому она становится еще более подверженной повреждениям и реагирует болью на любой раздражитель, особенно если это коронавирус.
5. Хронические заболевания.
У большинства людей старшего возраста уже есть хронический коксартроз или гонартроз, которые переходят в активную стадию на фоне всех вышеперечисленных факторов. Этим и объясняется усиленная боль в суставах в постковидный период.
Ковид приводит к обострению хронических болезней, в первую очередь суставов
Мышечные боли или почему болят мышцы во время и после тренировок?
Давайте разберемся, почему болят наши мышцы во время и после выполнения силовых тренировок. Наверно, вам известно выражение “No pain no gain” – нет боли, нет и результатов. Поэтому наверно, нет ни одного спортсмена, занимающегося силовой тренировкой, который бы не испытывал боли в мышцах во время и после ее окончания.
Виды мышечных болей, вызванных силовой тренировкой
В спортивной медицине различают два вида мышечных болей, возникающих вследствие выполнения напряженных упражнений:
- Мышечные боли, возникающие в процессе и сразу после физической нагрузки. Эти боли называют острыми болезненными ощущениями.
- Мышечные боли, возникающие через один-два дня после изнурительной физической нагрузки. Эти боли называются запаздывающими болезненными ощущениями.
Причины острых болезненных ощущений и запаздывающих болезненных ощущений разные. Давайте разберемся какие ощущения испытывают спортсмены и каковы причины острых болезненных ощущений.
Более подробно строение и функции мышц описаны в моих книгах:
- Гипертрофия скелетных мышц человека
- Биомеханика опорно-двигательного аппарата человека
Острые болезненные ощущения
Острые болезненные ощущения возникают при длительном выполнении упражнений значительной интенсивности (например, работа «до отказа»), а также тогда, когда скелетные мышцы работают в анаэробных условиях. Спортсмены, выполняющие силовые упражнения в таком режиме, испытывают симптомы утомления, «накачивания» и «жжения» в мышцах. Острые болезненные ощущения сопровождаются повышением упругости и вязкости скелетных мышц.
Причина острых болезненных ощущений
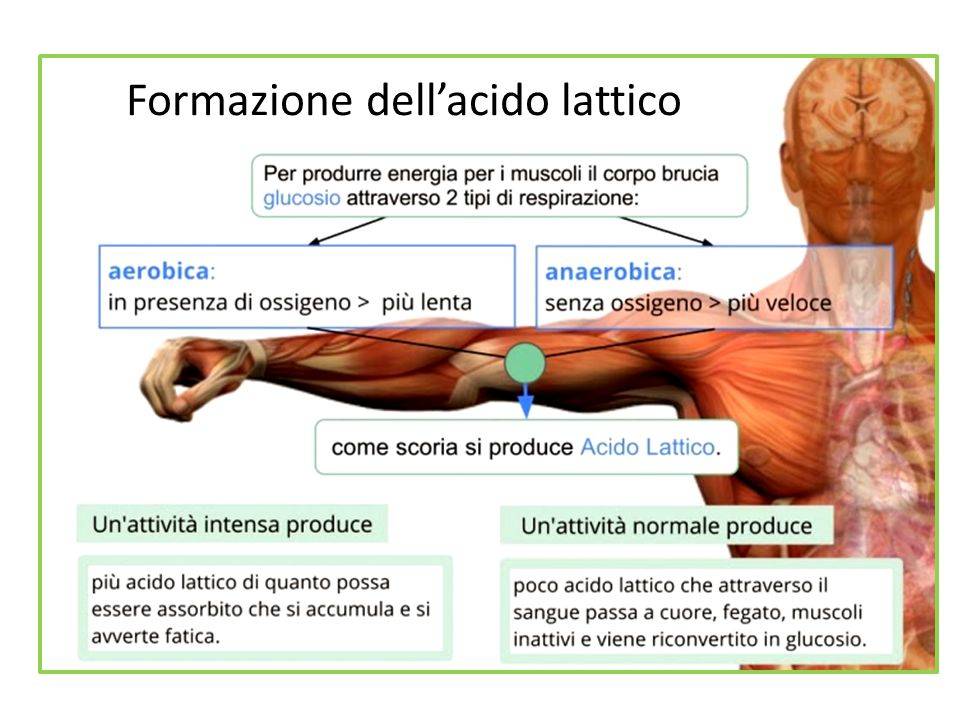
Возникновение острых болезненных ощущений объясняется накоплением в мышцах ионов водорода. Это именно то, что называется «закислением» мышц.
Долгое время считалось, что «закисление» мышц связано с накоплением в мышцах молочной кислоты. Действительно, если в скелетных мышцах ресинтез АТФ осуществляется в виде анаэробного гликолиза, то конечным продуктом является молочная кислота. Однако молочная кислота в мышцах быстро разрушается. В результате образуется лактат натрия или калия и ионы водорода. То есть действительно, накопление молочной кислоты ведет к «закислению» мышцы.
Но оказывается, это не единственный процесс в мышце, который приводит к ее «закислению». Еще больше ионов водорода вырабатывается при гидролизе АТФ. Это убедительно доказано в статье R. A. Robergs (2001). Следовательно, именно гидролиз АТФ является главной причиной ацидоза («закисления») мышечных волокон.
Дальнейшие события разворачиваются в следующем порядке.
1.Накопление ионов водорода сдвигает pH саркоплазмы в кислую сторону и изменяют проницаемость оболочки мышечных волокон (сарколеммы).
2. Накопление лактата в мышечных волокнах в результате гликолиза вызывает повышение осмотического давления. Так как лактат натрия или калия — это соль, то в мышечные волокна начинает поступать вода. Откуда? Вода поступает из плазмы крови и тканевой жидкости.
3. Поступление воды в мышечные волокна осуществляется через транспортные каналы, образованные посредством белка Аквапорин-4. Это вызывает их «отек» или другими словами, мышечные волокна «разбухают».
4. Разбухшие мышечные волокна сдавливают нервные окончания (ноцицепторы), расположенные между мышечными волокнами. Это вызывает боль.
5. Помимо этого, увеличение кислотности саркоплазмы мышечных волокон усиливает работу антитранспортера, посредством которого из мышечного волокна в тканевую жидкость удаляются ионы водорода, а из тканевой жидкости в мышечное волокно поступают ионы натрия. Это приводит к закислению тканевой жидкости.
6. На это реагируют болевые рецепторы (ноцицепторы), чувствительные к повышению кислотности среды (тканевой жидкости). Спортсмены ощущают это как жжение и боль.
7. Повышение кислотности саркоплазмы снижает активность ключевых ферментов гликолиза – фосфорилазы и фосфофруктокиназы. При значении рН саркоплазмы равном 6,4 расщепление гликогена прекращается. Это вызывает резкое снижение уровня АТФ и развитие утомления (Н.И. Волков с соавт., 2000).
Острые болезненные ощущения длятся от нескольких минут до двух часов после тренировки. За это время лактат полностью удаляется из мышечных волокон.
Если спортсмен выполняет физическую нагрузку небольшой интенсивности (заминку), лактат из мышечных волокон удаляется быстрее.
Однако, так как лактат удерживает воду и вызывает механическое напряжение мышечных волокон (а это один из механизмов гипертрофии мышц), тем, кто стремится увеличить силу мышц и добиться их гипертрофии не нужно быстро удалять лактат, так как эффект от силовой тренировки будет уменьшен.
Лечение
Таблетки от судорог в ногах должен назначать только врач после предварительного обследования и выяснения причины такого состояния. Медикаментозно удается купировать приступ судорог, затем назначается комплексное лечение, которое предназначено для устранения причины такого симптома.
В большинстве случаев лечение проводится с помощью консервативных методов. Назначаются такие группы препаратов:
- поливитаминные комплексы;
- препараты для расслабления напряженных мышечных тканей;
- лекарства для улучшения кровоснабжения;
- обезболивающие средства.
Параллельно может назначаться курс массажа, физиотерапия. Лечением сосудистых заболеваний занимается флеболог. Сахарный диабет лечит эндокринолог, поясничный радикулит и миозит лечит невролог или терапевт
Очень важно не медлить с обращением к специалисту, особенно если приступы спазм в мышцах происходят чаще двух раз в месяц
Реакция мышц
Для мышц свойственно реагировать на последовательность команд, которые посылают нервная система либо головной мозг. Также вероятна реакция (рефлекторная) на определенные раздражители. При стимуляции, то есть, появлении команды либо воздействии раздражителя происходит сокращение (напряжение) мышцы.
После прекращения стимуляции начинается обратный процесс, возвращение мышцы в обычное (расслабленное) состояние. Такие процессы (напряжение-расслабление) могут происходить нескончаемое количество раз ежесуточно.
При нормальном функционировании организма циклы напряжение и расслабление мышц остаются практически незаметными для человека, тем более не вызывают боли. Максимум, появляется ощущение усталости. Проблемы (чувство боли) появляются, когда нарушена нормальная работа определенных органов и (или) систем.