Лечение
Целью лечения является облегчение или исчезновение симптомов гипогонадизма вследствие восстановления уровня тестостерона крови. Оценка эффективности терапии должна проводится как минимум через 3-6 месяцев непрерывного лечения.
В настоящее время используют современные инъекционные или гелевые препараты тестостерона. Подбор дозы проводится индивидуально исходя из контрольных анализов.
В случаях необратимого гипогонадизма проводится длительная, пожизненная терапия, которая зарекомендовала себя высокоэффективной и безопасной.
Терапия любыми препаратами тестостерона абсолютно противопоказана мужчинам, жены которых планируют беременность, так как экзогенный тестостерон может снижать или полностью блокировать сперматогенез.
Убирая симптомы гипогонадизма, у пациентов значительно улучшается качество жизни, увеличивается активность, бодрость, подвижность, снижается вес, появляется жизненная энергия, улучшается настроение. Данную терапию можно смело назвать «элексиром молодости».
Будьте здоровы.
Анализы крови
Кардиолог может порекомендовать сдать анализы на холестерин, глюкозу, мочевую кислоту.
Эти показатели отражают состояние обмена веществ в организме: жирового, белкового, углеводного. Отклонение от нормы по этим показателям может говорить о повышенном риске инсульта, инфаркта.
Симптомы, на которые имеет смысл обратить внимание
В первую очередь – уровень давления. Повышение давления – это всегда признак, что необходимо обратиться к врачу. О повышенном давлении косвенно могут говорить такие признаки, как головные боли, покраснение кожи, шум в ушах, головокружения.
Боли в грудной клетке, особенно, — связанные с ходьбой, с физической нагрузкой. Также боль в груди может появляться при повышении давления, при стрессе. Такие боли, скорее всего, указывают на заболевания сердца. Болевой синдром может быть как постоянным, так и появляться только при нагрузке, а в покое утихать.
Одышка – еще один достаточно частый симптом проблем с сердцем.
Важно понимать, что заболевания сердца нередко протекают бессимптомно или со слабовыраженными симптомами. И с возрастом риск их развития возрастает в разы
Поэтому любому мужчине старше 40 лет и женщине старше 50 лет необходимо регулярно профилактически посещать кардиолога. Хотя бы раз в году прийти, выполнить ЭКГ, посмотреть, все ли в порядке.
Большинство заболеваний сердца, «пойманных» на начальном этапе, успешно лечатся. Просто поразителен контраст между тем, насколько не сложная профилактика сердечно-сосудистых заболеваний и насколько тяжелые последствия они могут иметь!
Холтеровское мониторирование ЭКГ
Это обследование представляет собой непрерывную регистрацию работы сердца на ЭКГ в течение суток – с помощью специального портативного устройства, которое крепится на пациенте. Во время исследования пациенту рекомендуется вести обычный образ жизни – для максимально точного результата.
Холтер – это небольшой прибор, который закрепляется на поясе пациента, датчики закрепляются на груди. Сама процедура автоматизирована, пациенту не надо ничего делать с аппаратом. Во время холтеровского мониторирования пациент ведет дневник активности и отдыха, отмечает свое самочувствие. После того, как снимается прибор, данные с прибора и из дневника пациента вводятся в специальную программу, в которой анализируется эта информация и выводится суточная кардиограмма.
Суточное мониторирование позволяет отследить динамику работы сердца человека в течение более продолжительного времени, чем при обычной ЭКГ или замере уровня артериального давления. В результате мы получаем намного более полную и достоверную картину.
Суточное мониторирование артериального давления (СМАД).
СМАД — это автоматическое измерение артериального давления в течение суток и более (при необходимости) через определенные интервалы, согласно заданной программе (обычно каждые 15 минут днем и 30 минут ночью). На плечо пациента надевается манжета для измерения АД, соединенная с портативным монитором небольшого размера и веса (около 200 грамм), который пациент носит на поясе. Измерения проводятся в амбулаторном режиме, в условиях обычной активности пациента. Система обеспечивает автоматическое измерение пульса, систолического и диастолического артериального давления через установленные интервалы времени, на основании чего рассчитываются среднесуточные показатели артериального давления и пульса в дневной и ночной период, определяется степень ночного снижения и утреннего повышения артериального давления, реакция на физические нагрузки и психоэмоциональные стрессы, степень и длительность гипертонической нагрузки на органы-мишени, вариабельность давления и пульса в течение суток, выявляются эпизоды гипотонии. Для более точной оценки пациента просят вести дневник, в котором он описывает свое самочувствие и жалобы во время обследования, свою деятельность, физические нагрузки, указывает время принятия лекарственных средств, отмечает время сна и пробуждения. Единственным ограничением для пациента во время проведения СМАД является необходимость расслабления руки, на которой проводится измерение, для более точной регистрации.
Методика проста, безболезненна и весьма информативна. Она повышает точность оценки истинного уровня артериального давления особенно при подозрении на наличие начальной, нестабильной артериальной гипертонии.
УЗИ сердца. На обследовании врач может оценить особенности строения сердца, состояние камер и клапанов сердца, аорты, размеров сердечных полостей и величину давления в них, толщину стенок сердца, толщину миокарда, сократимость сердечной мышцы, скорость внутрисердечного движения крови.
УЗИ сосудов головы и шеи — это скрининговое обследование на наличие атеросклеротических изменений в стенках артериальных сосудов. УЗИ позволит уточнить состояние артерий и вен, питающих головной мозг, что позволит сделать выводы о наличии риска развития сердечно-сосудистых катастроф, а также увидеть проблемы в кровоснабжении головного мозга, шеи, головы и позвоночника.
Особенно УЗИ сосудов рекомендуется выполнять мужчинам старше 40 лет – к сожалению, у этой категории пациентов нередки изменения в состоянии сосудов, которые можно определить благодаря этом исследованию.
Статистические данные, касающиеся метаболического синдрома.
В странах с развитой экономикой, где множество людей страдает гиподинамией и перееданием, метаболический синдром наблюдается у 10-25% жителей после 30-ти лет. В старшем возрасте показатель увеличивается до 40%. В Европе на сегодняшний день число больных достигло 50 млн человек. По прогнозам в ближайшие четверть века заболеваемость возрастет на 50%.
Тревожная статистика по заболеваемости в юном возрасте, количество детей с метаболическим синдром сейчас достигло 6,5%. Причина этого – превалирование простых углеводов в рационе.
Метаболический синдром больше характерен для мужчин. Женщины страдают этой патологией после наступления климакса и в менопаузе. После 50-ти лет у них возрастает риск возникновения метаболического синдрома в пять раз.
Лечения, которое могло бы полностью избавить пациентов от метаболического синдрома, на данный момент нет. Вместе с тем, правильное питание, здоровая жизнь, позволяют приостановить развитие патологии. Изменения в организме, возникающие при нем, в большинстве случаев обратимы.
Метаболический синдром (МС) — это?
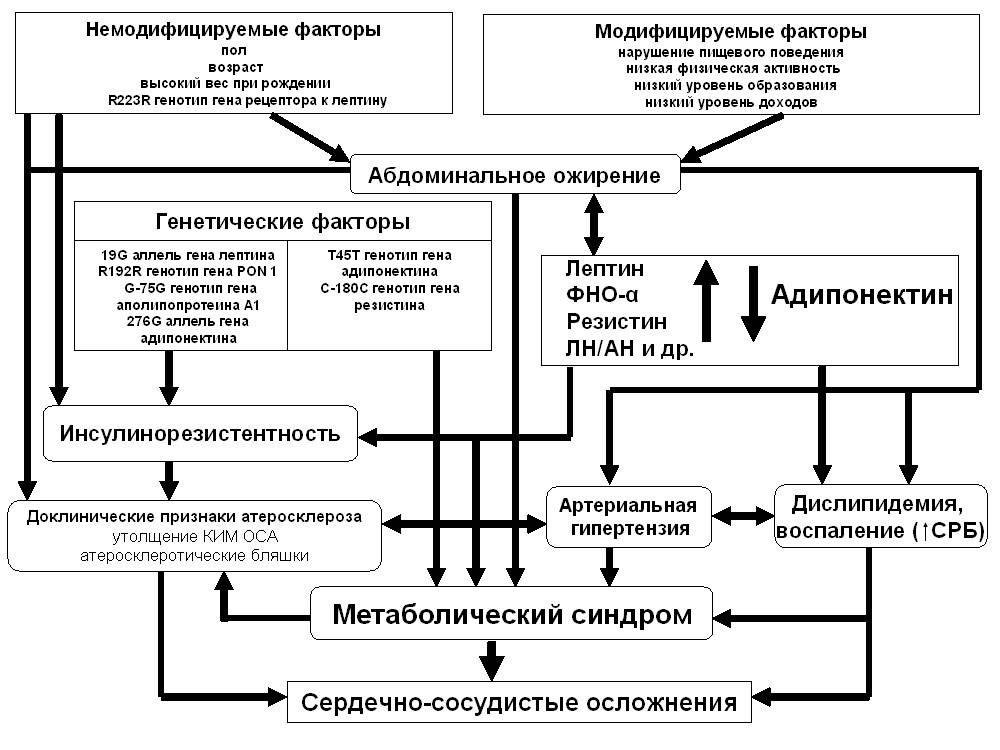
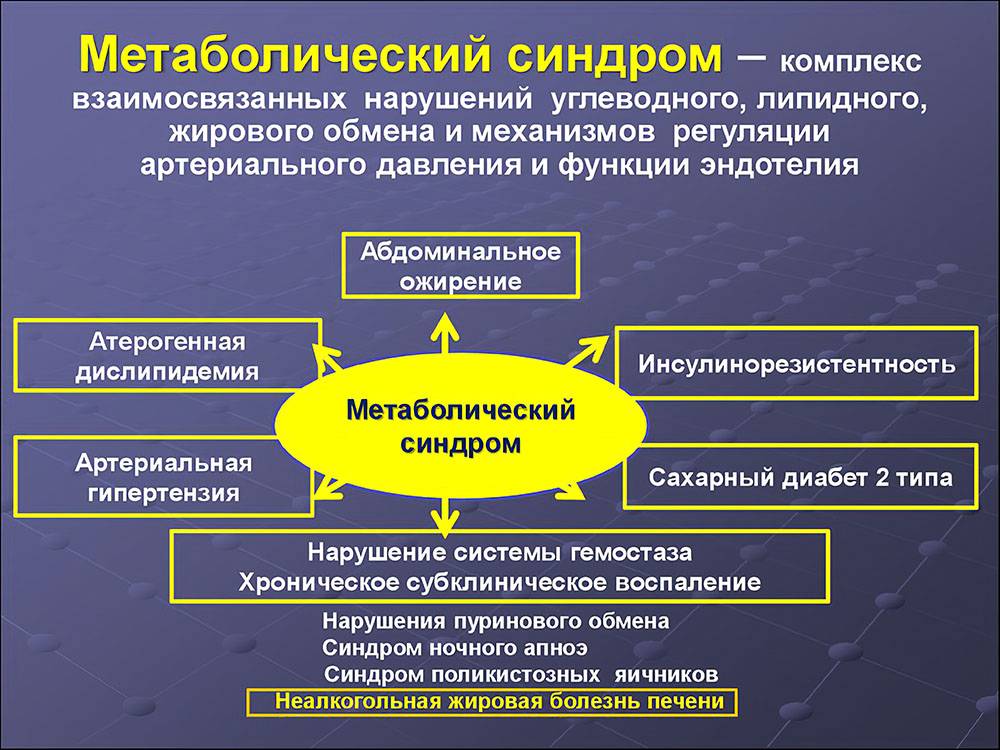
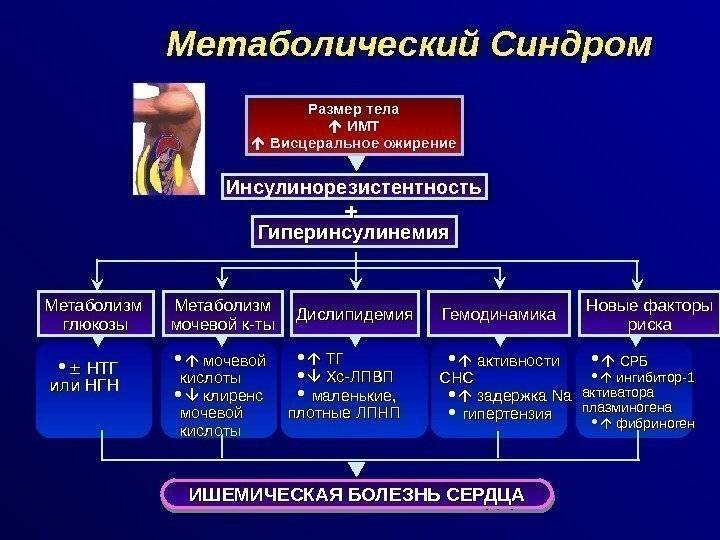
Метаболический синдром — патология, связанная с повышенной инсулинорезистентностью, гиперинсулинемией (повышение уровня инсулина в плазме крови) и нарушением толерантности к глюкозе. В результате развиваются: ожирение (абдоминальное ожирение), артериальная гипертензия, сахарный диабет, гиперурикемия (концентрация мочевой кислоты в плазме крови 500 мкмоль / л (8,5 мг / 100 мл) и выше.
Таким образом, этот синдром, представляет собой сложное клиническое состояние из-за нескольких, взаимосвязанных факторов риска метаболического происхождения. Движущая сила синдрома — ожирение и недостаток физической активности.
Нарушениям такого типа способствуют:
- нарушения жировой ткани, уже упоминавшееся абдоминальное ожирение;
- наследственность;
- старение;
- эндокринные заболевания.
Еще в начале прошлого века ученые указали на связь общих проблем, которые встречаются у пациентов с сопутствующей гипертонией, диабетом, ишемией сердца, ожирением, нарушениями липидного и пуринового обмена. Впоследствии была установлена связь между гипертонией и избыточной массой тела.
В 1966 г. уч. Дж. П. Камю, описывая связь между гиперлипидемией, диабетом 2 типа и подагрой у одного пациента, ввел новый термин «метаболическая трисомия», который позже превратился в метаболический синдром. Этот синдром называется «смертельным квартетом» и означает, что четвертым симптомом, добавленным к гипертонии, диабету и триглицеридемии, является ожирение .
Проявления метаболического синдрома
Основными проявлениями патологии являются центральное ожирение и комплекс обменных нарушений, связанных с ним. Часто состоянию сопутствуют репродуктивная дисфункция, сахарный диабет, поражение суставов, жировая болезнь печени, онкология, заболевания сердца. Нередко наблюдаются эндокринные изменения — гормональный сбой в работе щитовидной железы, надпочечников, половых желез. Многие пациенты страдают синдромом ночного апноэ сна.
Возникновению состояния способствуют следующие факторы:
- лишний вес;
- генетическая предрасположенность;
- низкая физическая активность;
- курение и злоупотребление алкогольными напитками;
- хронический стресс.
Метаболический синдром— как лечить: терапия, клинические рекомендации, диета

Метаболический синдром— как лечить: терапия
Заболевание плохо поддается лечению. Обычно назначается специальная диета, которая позволяет вернуть нормальный вес, и лекарства, которые восстанавливают обмен веществ. Прежде всего, стоит начать с усиления работы обмена веществ, а также бороться с остальными симптомами. Диетолог помогает сбросить вес до нужного. При лечении дают рекомендации, которые обязательны, чтобы больной смог как можно скорее почувствовать себя лучше.
Метаболический синдром – особенно актуальное заболевание в современном мире. Для того чтобы минимизировать негативные последствия, следует выполнять следующие клинические рекомендации:
- Следить за правильным питанием
- Вести ЗОЖ
- Нормализовать вес
- Ограничить себя в потреблении алкоголя, курения и вредной пищи
- Регулярно заниматься спортом
На сегодняшний день болезнь невозможно полностью вылечить, однако при должном лечении можно избежать многих негативных последствий. Главным фактором выступает нормальное питание. Основными принципами употребления здоровой еды является:
- Ограничение простых и быстрых углеводов — сдобный хлеб, фаст-фуд, колбаса, конфеты, консервы, копчености и др.
- Сокращенное потребление соленых блюд.
- Акцент нужно ставить на овощах и фруктах, зелени, крупах, нежирном мясе и рыбе, морепродуктах.
- Питание не меньше пяти раз в день небольшими порциями спустя 3 часа. Исключить переедание и голодание.
- Из напитков допускается прием морсов и компотов без сахара, несладкий чай на травах, минеральная вода.
- Добавление в рацион витаминов, микроэлементов и пищевых волокон.
- Занятия спортом показаны тем, у кого нет проблем с опорно-двигательным аппаратом.
Те пациенты, которые по состоянию здоровья не могут заниматься ничем из перечисленного, предлагают проводить каждое утро зарядку и чаще гулять на свежем воздухе. При медикаментозном лечении назначают такую терапию:
- Таблетки, борющиеся с гипергликемией.
- Препараты для коррекции дислипидемии.
- Лекарственные средства для нормализации АД.
- Медикаменты, подавляющие аппетит, и те, что помогут снизить усвоение жиров.
Если выполнять все предписания врача, то можно минимизировать риски появления нежелательных последствий болезни, а также улучшить качество жизни.
Гипертоническая болезнь
Гипертоническая болезнь или артериальная гипертония (АГ) – очень распространенное состояние, связанное с хроническим повышением артериального давления. Это заболевание может развиваться как следствие некоторых других состояний (вторичная АГ), либо само по себе (первичная АГ).
У здорового человека систолическое АД колеблется в пределах 100–140 мм рт. ст., а диастолическое около 70–80 мм рт. ст. В норме цифры давления могут колебаться в зависимости от состояния человека: повышаться при физической или психоэмоциональной нагрузке, снижаться во время сна.
Причины, по которым нарушается нормальное артериальное давление, в большинстве случаев, установить не удается. Известны определенные факторы, которые повышают риск развития у человека АГ. Их можно подразделить на немодифицируемые (которые мы изменить не можем) и модифицируемые.
Немодифицируемые причины:
- Возраст. С возрастом стенки крупных артерий становятся более жесткими, ригидными, из-за этого повышается сопротивление сосудов кровотоку, следовательно, повышается артериальное давление.
- Наследственная предрасположенность. Генетический фактор считается основным в развитии эссенциальной гипертензии. Однако гены, отвечающие за возникновение этого заболевания, пока что не обнаружены.
- Пол. Чаще артериальной гипертонией страдают мужчины.
Модифицируемые причины:
- курение;
- избыток соли в рационе;
- чрезмерное употребление алкоголя;
- абдоминальное ожирение (отложение жира в области живота, «пивной» живот);
- низкая физическая активность;
- хронический стресс;
- повышение сахара крови;
- храп, особенно с остановками дыхания;
- изменение липидного (жирового) состава крови. Искоренение данных «пороков» современной жизни является основой профилактики не только АГ, но и всех сердечно-сосудистых заболеваний в целом.
Симптомы АГ
- головная боль,
- головокружение,
- мелькание «мушек» перед глазами.
Чаще всего АГ не сопровождается никакими симптомами и выявляется случайно при измерении артериального давления или после развития ее осложнений, самым опасным из которых является инсульт. Поэтому для профилактики развития АГ рекомендую регулярно измерять артериальное давление, если что-то беспокоит – сразу обращаться к врачу.
На фоне внезапного повышения артериального давления может произойти гипертонический криз. сопровождающийся патологическими изменениями со стороны мозга и сердечно-сосудистой системы на фоне вегетативных нарушений (озноб, дрожь, потливость, чувство прилива крови к голове, чувство нехватки воздуха и т. д.). Уровень артериального давления, при котором появляются клинические проявления, индивидуален (у одного пациента это 240/120, у другого — 130/90 мм рт. ст.) — это зависит от исходного уровня артериального давления. Если пациент — гипотоник, даже небольшое повышение АД может вызвать клиническую картину гипертонического криза.
Если гипертонический криз сопровождается интенсивными болями в грудной клетке, одышкой, потерей зрения, нарушениями координации движений, рвотой — немедленно вызывайте Скорую помощь! Такие кризы представляют опасность для жизни больного и требуют немедленного снижения артериального давления в условиях стационара. Осложнениями криза могут быть инфаркт миокарда, нарушения сердечного ритма, кровотечения, инсульты, острая энцефалопатия, острая почечная недостаточность и др.
Диагностика
Итак, что же делать, как определить, что вы больны?
К какому врачу идти, какие анализы сдавать
При вышеописанных симптомах мы не мучаемся годами со словами «ну что вы хотите, возраст», а идем к терапевту, флебологу и эндокринологу, от которых нам нужно:
Измерения вашего ИМТ и окружности талии. Врач должен определить, в норме ли ваш вес и каково содержание жира в теле, имеется ли ожирение по абдоминальному типу.
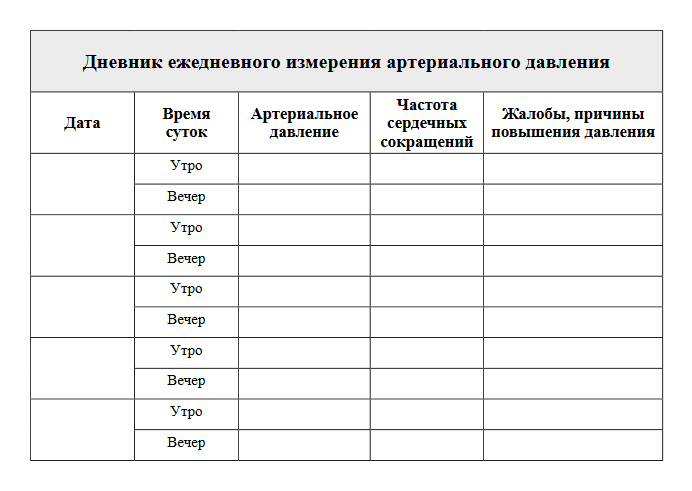
Определение артериального давления, желательно в динамике. Вы должны будете завести дневник вашего давления и привычку измерять его около 5 раз в день, в разное время суток и в разном психологическом и физическом состоянии. Желательно при этом описывать ваше самочувствие и настроение.
Периодическое или стойкой повышение артериального давления от 140 до 180 мм. рт. ст. = гипертония.
Направление на общий анализ крови и биохимию. Нужно проверить уровень сахара, инсулина и холестерина в крови, уровень мочевины, кальция, креатинина и белка острой фазы для определения подагры.
Основаниями для постановки диагноза являются следующие результаты анализа: повышение концентрации триглицеридов в крови (>1,7 ммоль /л), снижение концентрации ХС ЛПВП (3,0 ммоль/л, гипергликемия натощак (концентрация глюкозы в плазме крови натощак >6,1 ммоль/л), нарушение толерантности к глюкозе (концентрация глюкозы в плазме крови через 2 ч после нагрузки глюкозой в пределах >7,8 и
Анализ на ТТГ, Т3, Т4 для исключения проблем со щитовидной железой, которые имеют похожие симптомы.
Анализ на половые гормоны для исключения поликистоза яичников и общей проверки состояния организма.
УЗИ брюшных органов — для определения состояния органов пищеварения и наличия висцерального ожирения печени и других органов.
Коагулограмма – проба крови на свертываемость. Оно продемонстрирует, насколько качественно и быстро может свернуться кровь, не существует ли проблем с ускоренным сворачиванием, то есть образование тромбов.
ЭКГ и, если понадобится, УЗИ сердца с консультацией у кардиолога. Сердце — ваш пламенный мотор нужно контролировать минимум раз в полгода.
Причины возникновения, симптомы, постановка диагноза и терапия метаболического синдрома.
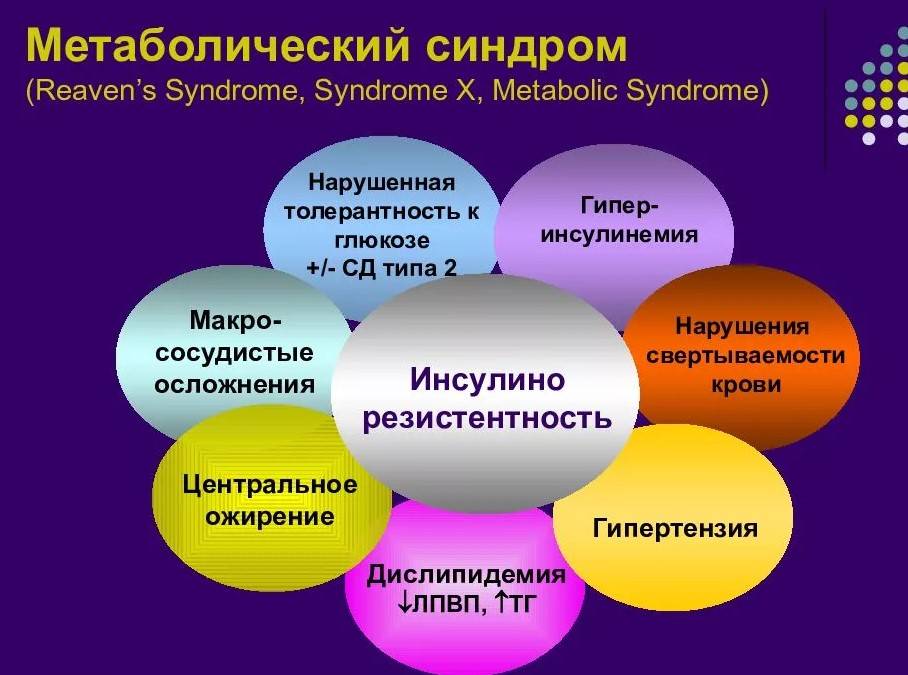
Метаболический синдром – это комплекс изменений, связанных с нарушением обменных процессов в человеческом организме. Снижается восприятие клетками инсулина, гормон перестает выполнять свои основные функции. Инсулинорезистентность вызывает снижение усвоения клеточными структурами глюкозы. В результате во всех органах и тканях наступают патологические изменения.
Согласно десятой версии международного классификатора заболеваний, метаболический синдром не относят к отдельной патологии. При таком состоянии в организме одновременно выявляют четыре болезни:
- Гипертонию
- Ожирение
- ИБС
- Сахарный диабет второго типа.
Лекарственная терапия метаболического синдрома
Главная цель терапии метаболического синдрома с помощью медикаментозных методов – снижение резистентности клеток к инсулину, уменьшение глюкозы в крови, нормализация обмена липидов.
Группа лекарств | Механизм терапевтического действия | Аналоги | Способы приема |
Терапия нарушений обмена липидов | |||
Гиполипидемические средства (статины и фибраты) | Уменьшают выработку холестерина внутри клеток, способствуют выведению из кровеносного русла холестерина с низкой плотностью. Фибраты уменьшают количество мочевой кислоты, повышая выведение ее солей через почки. | Розувастатин | Назначают по 5-10 мг раз в день. Спустя четыре недели делают анализ, чтобы определить холестерин крови и откорректировать дозу. |
Фенофибрат | Назначают по две капсулы дважды в сутки, вместе с завтраком и ужином. | ||
Борьба с резистентностью к инсулину и нормализация глюкозы | |||
Лекарства, снижающие инсулинорезистентность | Увеличивают проникновение глюкозы через клеточные мембраны без стимуляции синтеза инсулина. Уменьшают выработку жирных кислот, стимулируют превращение глюкозы в гликоген. Повышают чувствительность клеточных структур к инсулину, ускоряя его связывание. | Метформин | Доза зависит от количества глюкозы в плазме, составляет 1-4 таблетки. Суточную дозу делят на 2-3 приема, пьют лекарство после еды. |
Лекарства, увеличивающие тканевую чувствительность к гормону инсулину. | Лекарства уменьшают всасывание глюкозы в тонкой кишке, замедляют распад гликогена в печени, делают клеточные мембраны более чувствительными к инсулину. Также они уменьшают чувство голода, что помогает бороться с ожирением. | СиофорГлюкофаж | Начинают прием с дозы 500-850 мг. Назначают лекарства 2-3 раза в день, после еды. Спустя 2 недели дозу корректируют, учитывая количество в крови глюкозы. |
Витамины | Альфа-липоевая кислота для регулировки функции печени, она оказывает влияние на обмен холестерина. Повышает усвоение глюкозы скелетными мышцами. | Альфа-липон | Назначают по таблетке 2-3 раза в день, три недели или месяц. |
Лекарства, нормализирующие метаболизм и артериальное давление | |||
Ингибиторы АПФ (ангиотензин-превращающего фермента). | Блокируют АПФ, который вызывает сужение сосудов. В результате просвет сосудов расширяется, падает давление, уменьшается нагрузка на сердце. | Каптоприл | Назначают в суточной дозе 25-150 мг, разделенной на три приема. Пьют на голодный желудок |
Эналаприл | Назначают по 0,01 грамму раз в сутки, независимо от еды. | ||
Антагонисты кальция, блокирующие кальциевые каналы | Способствуют снижению артериального давления, уменьшению нужды миокарда в кислороде, улучшают питание сердечной мышцы, имеют незначительное мочегонное действие. | Фелодипин | Доза – 5 мг, назначают по таблетке раз в день, независимо от еды. |
Борьба с ожирением | |||
Ингибиторы всасывания липидов | Уменьшают активность ферментов в системе пищеварения, что ведет к нарушению расщепления и усвоения липидов в тонкой кишке. | Ксеникал | Доза одноразовая – 120 мг, пьют по капсуле при каждом приеме пищи или через час после его завершения. |
Орлистат | Доза одноразовая – 120 мг, принимают трижды в день, во время еды. Если в порции мало жирных продуктов, лекарство можно не пить. | ||
Лекарства, которые подавляют аппетит, действуя на ЦНС. | Изменяют пищевое поведение пациентов, уменьшают психологическую зависимость от еды, подавляют аппетит. Помогают легче переносить диеты, так как чувство голода не такое сильное. | Флуоксетин | Препарат из группы антидепрессантов, пьют его по 1-3 таблетки сразу после еды. |
НЮАНСЫ
Лекарства аноректики, которые подавляют аппетит, нельзя использовать для похудения при метаболическом синдроме. Эти препараты еще больше увеличивают инсулинорезистентность. К этой группе относят Флуоксетин, Прозак, Меридиа, Редуксин.
Причины возникновения метаболического синдрома
Впоследствии метаболический синдром получил множество других названий, в том числе: «синдром X», «смертельный квартет», «синдром Reaven», «синдром резистентности к инсулину». Всемирная организация здравоохранения охарактеризовала метаболический синдром как «чуму XXI века». У такой оценки есть свои основания – сегодня симптомы метаболического синдрома распознаются у 20-40% населения, в том числе у детей. В Европе метаболическим синдромом страдает около 50 миллионов человек. Первые признаки начинают проявляться еще в подростковом возрасте, и протекают на фоне увеличения жировых отложений.
Причины метаболического синдрома (далее – МС) очевидны, и они являются следствием новейших достижений нашей цивилизации. Это малоподвижный образ жизни и неправильное питание в совокупности с курением и употреблением алкоголя. Впервые метаболический синдром стал диагностироваться врачами около 30 лет назад. Первоначальный симптом – появление избыточного веса. Но это лишь вершина айсберга, за которой следует целый «букет» заболеваний вплоть до инфаркта и инсульта. По статистике уровень смертности у людей, страдающих метаболическим синдромом, гораздо выше, чем у тех, кто не подвержен этому заболеванию.
Как понять, что у вас метаболический синдром?
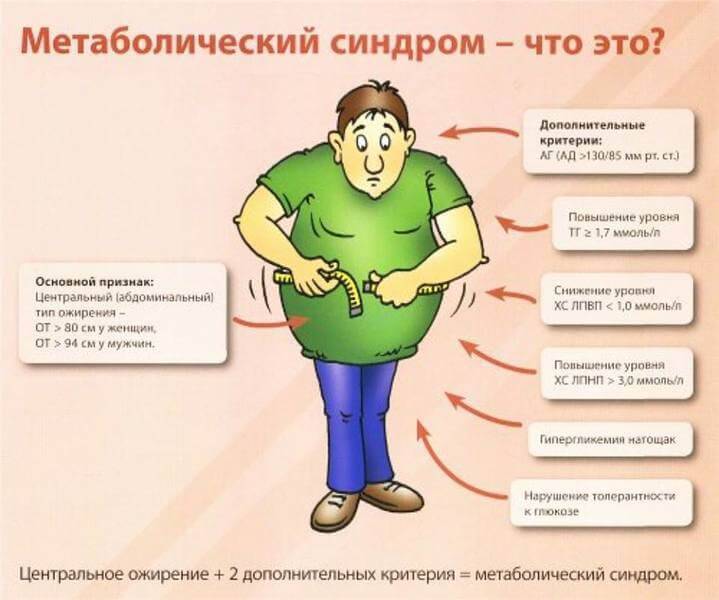
Слово «метаболический» в названии этого синдрома означает «относящийся к биохимическим процессам, которые отвечают за нормальное функционирование организма». Соответственно, под термином «метаболический синдром» понимают разнообразные нарушения, связанные с биохимическими процессами в теле. Врачи выделяют пять признаков метаболического синдрома, причем диагноз ставится только при наличии как минимум трех из них. Вот эти признаки:
1. Высокий уровень глюкозы в крови;
2. Низкий уровень липопротеинов высокой плотности (так называемый «хороший холестерин»);
3. Высокое содержание триглицеридов;
4. Повышенное артериальное давление;
5. Абдоминальное ожирение, то есть избыточное отложение жировой ткани в области живота. В качестве критерия наличия абдоминального ожирения эксперты установили обхват талии более 102 см для мужчин и более 88 см для женщин.
Специалисты подчеркивают: если у пациента наблюдаются один или два из перечисленных факторов, то это, безусловно, повышает риск развития определенных заболеваний, но не говорит о наличии метаболического синдрома.
Метаболический синдром — весьма распространенное состояние. Согласно исследованиям, от него страдают около 20–25% взрослого населения мира. Такие пациенты в несколько раз чаще становятся жертвами ряда серьезных заболеваний.
Как предупредить метаболический синдром
Что сделать, чтобы избежать патологии?
- Правильное питание. Есть нужно 5-6 раз в день маленькими порциями. В перерывах не должен возникать голод. Если человек голодает, организм переживает стресс и начинает откладывать питательные вещества в виде жира.
- Адекватные нагрузки. Физическая активность способствует сжиганию жировых отложений, улучшает метаболизм. Нужно больше гулять, ходить пешком, подниматься вверх и спускаться вниз по ступенькам.
- Регулярные занятия спортом в зале или в бассейне, бег по утрам.
- Курсы массажа и домашний самомассаж. После процедур нормализуется кровоток, особенно в конечностях, в ткани поступает больше кислорода, что увеличивает их восприимчивость к инсулину.
- Физиотерапия. Хорошие результаты дает лечение в барокамере, электрическая стимуляция мышц, криотерапия, грязевая терапия. Назначить курс физиотерапевтических процедур, может лечащий врач любой специальности.
- Гирудотерапия. Лечение с помощью пиявок нормализует реологию крови, улучшает кровообращение, стимулирует процессы регенерации, регулирует обменные процессы.
- Контроль холестерина. Людям, которым исполнилось 40 лет, нужно хотя бы раз в год определять холестериновый профиль. Своевременное выявление его нарушений позволяет быстро начать терапию, избежать осложнений.
Чего нельзя делать?
- Не стоит увлекаться специями и острыми приправами, которые повышают аппетит, и стимулируют переедание.
- Нельзя питаться фастфудом, есть в спешке и на ходу.
- Развитие метаболического синдрома провоцируют вредные привычки, курение сигарет и спиртное.
- Метаболический синдром со сниженной восприимчивостью клетками инсулина развивается у людей, которые мало двигаются.
Каждый третий житель Земли рискует получить метаболический синдром. Избежать патологии помогает нормальная диета и спортивные тренировки.
Запись на прием осуществляется ежедневно по тел. +7 (812) 308-88-15, +7 (931) 308-44-15.
Мы находимся по адресу: СПб, В.О., ул. Одоевского 28 (5 мин. ходьбы от ст. м. «Приморская»)