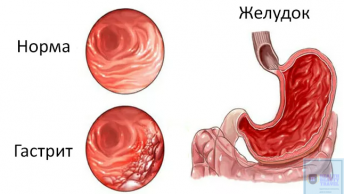
Диагностика подагры
Для обследования используются следующие методы:
- пункция сустава и исследование синовиальной жидкости на наличие МУН (кристаллов мононатриевых уратов);
- анализ мочи для определения количества мочевой кислоты;
- анализ крови на уровень мочевой кислоты;
- рентгенография суставов (выявление деформации суставов и подкожных тофусов;
- КТ и МРТ (позволяют определить наличие тофусов).
При дифференциальной диагностике необходимо исключить другие заболевания, такие как псевдоподагра, ревматоидный артрит, артроз, инфекционные заболевания, бурсит большого пальца стопы.
1
МРТ суставов
2
Диагностика подагры
3
МРТ суставов
Принимайте поливитамины
Нехватка витамина D, кальция и других микроэлементов повышает риск болезней суставов. Что обычно советуют для профилактики дефицита минералов и витаминов? «Правильно питайтесь!» — вот что вы прочтете в большинстве журналов. Там подробно рассказывают, что в каких продуктах содержится, и предлагают меню: нужно есть вот это и вот это…
Увы, невозможно учесть все и сразу. Очень трудно спланировать рацион так, чтобы получать все необходимые минералы и витамины в достаточных количествах. А если кому-то и удается, то через неделю или две это, как правило, надоедает. И история повторяется: забота о витаминах уходит на второй план, а питание возвращается к прежнему меню — «что нашла в холодильнике».
Кроме того, женщины, заботящиеся о фигуре, едят слишком маленькими порциями. Часто такие объемы пищи не позволяют получить весь объем необходимых нутриентов.
Можно упростить себе задачу и принимать поливитаминные комплексы — в них содержится полный набор витаминов и микроэлементов в суточных дозировках.
123RF/ Valentina Gabdrakipova
Черта артроза
Гонартроз или артроз коленного сустава определяется как острое приобретенное болезнь суставов двигательного аппарата. Артроз стимулирует формирование патологических действий снутри определенного сочленения, которые разрушают главно внутрисуставной хрящ, потом поражаются костные фрагменты и прилегающие к суставу ткани, что и приводит к деформациям конечности.
Статья доктора Евдокименко для книжки «Артроз» представляет таковые факты:
- Артроз поражает около 10% всего населения планетки;
- Каждый 3-ий человек в возрасте 50 лет сталкивается с артрозами разного типа и степени поражения;
- Пожилые люди, которым около 70 лет, мучаются артрозом с соотношением 1 к 2;
- Остро гонартроз протекает у людей, мучащихся излишним значим или болезнью сосудов (к примеру, варикозной заболеванием).
В книжке Павла Васильевича Евдокименко «Артроз. Избавляемся от боли в суставах» дается ясное определение артроза, а также черта разных степеней прогрессирования заболевания. Способы исцеления Евдокименко обрисовывает на базе проведенных исследований почти всеми спецами, собственной долголетней практике и вариантов различных групп пациентов.
Анализы и диагностика
Диагностикой артроза занимается врач-ортопед. Он проводит подробный опрос пациента для выявления жалоб и анамнеза. Врач подробно расспрашивает о времени появления первых признаков и скорости их развития, перенесенных травмах и болезнях, наличии подобных проблем у родственников.
Общий анализ крови позволяет выявить воспалительный процесс, который нередко сопровождает артроз.
Основным методом диагностики является рентгенография. На снимке хорошо визуализируются следующие признаки:
- сужение суставной щели;
- изменение контуров соприкасающихся костей;
- нарушенная структура кости в пораженной зоне;
- костные разрастания (остеофиты);
- искривление оси конечности или пальца;
- подвывих сустава.
Для более детальной диагностики могут быть назначены:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- УЗИ сустава;
- артроскопия (внутреннее исследование суставной полости с помощью камеры, введенной через небольшой прокол);
- сцинтиграфия (оценка состояния костей и обмена веществ в них с помощью введения радиофармацевтических препаратов).
При подозрении на вторичный характер заболевания назначаются соответствующие анализы и консультации узких специалистов.
Дисплазия тазобедренных суставов
Это врожденная патология, связанная с неправильным развитием сустава, встречается достаточно часто. По статистике, с нею сталкиваются до 3% новорожденных. У девочек она встречается чаще, чем у мальчиков. Нарушения могут быть связаны с недоразвитием или неправильным формированием сустава.
В зависимости от локализации патологического процесса различают три вида заболевания:
- нарушение развития вертлужной впадины;
- дисплазия верхнего отдела кости;
- нарушение геометрии костей (ротационная дисплазия).
Патология может развиться на одном или обоих суставах. Если у ребенка развивается односторонняя дисплазия, она может проявиться асимметрией кожных складок. Однако если процесс затрагивает оба сустава, складки могут быть симметричными. Поэтому только этого признака недостаточно, чтобы поставить диагноз.
Более информативным для врача является признак укорочения бедра. В этом случае колени малыша в положении лежа расположены асимметрично, что говорит о врожденном вывихе бедра – тяжелой форме дисплазии.
Также во время осмотра новорожденных врач проверяет подвижность суставов. При отсутствии патологии ножки младенца отводятся до положения 80-90°. У детей с дисплазией угол не превышает 50-60°.
Осложнения
В раннем детском возрасте болезнь проявляется укорочением бедра, ограниченностью или гиперподвижностью сустава. При отсутствии лечения усиливается слабость связочного аппарата, что приводит к смещению головки бедра, подвывиху и вывиху. В старшем возрасте дети испытывают боли, хромают при ходьбе, быстро утомляются.
Во взрослом возрасте возможно развитие диспластического артроза тазобедренного сустава. У девушек он может впервые проявиться во время беременности. Заболевание проявляется болезненностью, ограничением подвижности сустава, деформационными изменениями. С течением времени развивается так называемая порочная установка бедра, из-за которой нижняя конечность находится в анатомически неправильной позиции. Это ограничивает подвижность, вызывает стойкий болевой синдром. При прогрессировании болезни пациент вынужден прибегать к эндопротезированию.
Причины
Статистика показывает, что частая причина заболевания – неблагоприятная наследственность. Дети с патологией чаще рождаются у родителей, которые имели аналогичное заболевание в детстве.
Вторая важная причина – тазовое предлежание плода. Оно в 10 раз повышает вероятность дисплазии. Также среди причин специалисты отмечают маловодие, крупный вес ребенка при рождении, прием матерью некоторых лекарств во время беременности, сильный токсикоз, неблагоприятную экологическую обстановку. На развитие опорно-двигательного аппарата новорожденного негативно влияет тугое пеленание.
Диагностика
Диагностикой дисплазии тазобедренных суставов у детей занимается детский ортопед. Если патология была выявлена сразу при рождении, врач оценивает клиническую картину и составляет план лечения. В целях профилактики невыявленных дисплазий все новорожденные в течение первого года жизни подлежат обязательным осмотрам специалистом. Если врач обнаруживает признаки неправильного развития тазобедренного сустава, малыша направляют на обследование.
Основным методом диагностики является ультразвуковая диагностика. В 2-3-месяца врач может назначить рентген. До этого времени такую диагностику не используют из-за низкой информативности. У новорожденных большую часть сустава формирует хрящевая ткань, которая на рентгене не отображается.
Лечение
Если у ребенка обнаружена дисплазия, успех лечения зависит от его своевременности. Для фиксации нижних конечностей в анатомически правильном положении отведения и сгибания используют специальные ортопедические приспособления. Они различаются по конструкции и жесткости. Как правило, используют изделия, которые фиксируют сустав, но при этом сохраняют подвижность нижних конечностей.
Кроме ношения бандажей и шин, при дисплазии сустава показаны специальные упражнения, массаж.
При врожденном вывихе детям в возрасте от 2 до 5 лет проводят одномоментное закрытое вправление и накладывают гипс для ограничения подвижности сустава, чтобы зафиксировать его в правильном положении. В тяжелых случаях может потребоваться хирургическое лечение.
Влияние веса человека на здоровье его суставов
Ежедневное сбалансированное питание не только поможет восполнить дефицит ценных макро- и микроэлементов, но и поможет поддерживать оптимальную массу тела. Вес — это очень важный фактор, влияющий на нагрузку на суставы, скорость их старения и вероятность травм (как микротравм, так и полных).
Регулярная физическая активность имеет важное значение, так как косвенно влияет на поддержание здоровой массы тела. Разумные и хорошо спланированные упражнения и занятия укрепят мышцы, а не дадут дополнительную нагрузку на суставы
Укрепленные части мышц помогут при повседневных движениях и различных занятиях, а также снимут некоторую нагрузку с самих суставов и эти структуры лучше защитятся от травм. По этой причине решающее значение имеют физическая активность и поддержание правильного режима движений.
Лечение боли в суставах
Лечение артралгии будет эффективным только в том случае, если доктора выяснят причину симптома, установят, о развитии какого заболевания он сигнализирует. Для снятия воспаления пациенту могут назначать:
- Хондопротекторы. Замедляют прогрессирование остеоартроза, блокируют дальнейшее разрушение суставного хряща, уменьшают воспаление. Примером таких лекарств из данной группы являются комбинированные препараты, содержащие в составе 2 компонента хряща, хондроитин и глюкозамин в лечебных дозировках, хондроитин сульфат 1200мг, глюкозамин 1500мг, форма выпуска капсулы. Данные компоненты активизируют регенеративные процессы в хряще, за счет чего боли постепенно сходят на нет, состояние больного улучшается.
- Нестероидные противовоспалительные средства. Устраняют болевые ощущения, препятствуют распространению воспалительных реакций. Нормализуют температуру тела.
- Миорелаксанты. Призваны минимизировать скованность скелетной мускулатуры.
- Антибактериальные препараты. Используются при артритах инфекционной природы.
- Витаминно-минеральные комплексы. Для нормальной работы суставов и их скорейшего восстановления необходимы витамины А, Е, С, группы В. Также важны селен, кальций и др.
- Гормоны, стероиды. Используются, если сустав воспален очень сильно, а проведенное медикаментозное лечение оказалось неэффективным.
Параллельно с приемом таблеток, внутримышечным и внутривенным введением лекарственных средств пациенту могут назначаться согревающие, обезболивающие и противовоспалительные мази.
Если боль нестерпимая, возможно выполнение блокады нервных окончаний. В ходе процедуры используются сильнодействующие лекарства, которые помогают надолго забыть о симптомах артралгии.
Среди дополнительных методов терапии суставных болей можно выделить:
- лечебную физкультуру;
- массаж;
- мануальную терапию;
- механотерапию;
- вытяжение суставов с помощью специального оборудования;
- диету.
Из физиотерапевтических процедур больному показаны:
- Ударно-волновая терапия;
- озонотерапия;
- фонофорез;
- миостимуляция и некоторые другие.
Хирургическое лечение
В сложных случаях устранить дискомфортные ощущения в области одного или сразу нескольких суставов с помощью неинвазивных методов невозможно. Тогда пациенту рекомендуют сделать операцию. Это может быть:
- Артроскопический дебридмент. Хирург выполняет крохотные разрезы и через них удаляет из полости сустава омертвевшие ткани. Операция предусматривает применение современного эндоскопического оборудования.
- Пункция. Используя специальную иглу, врач вытягивает из сустава скопившуюся жидкость.
- Околосуставная остеотомия. С целью снижения нагрузки и улучшения подвижности пораженного сустава доктор надпиливает суставные кости, чтобы они срослись под определенным углом.
- Эндопротезирование. Очень серьезная операция, которая применяется только в том случае, если восстановить сустав уже невозможно. Тогда вместо него устанавливается протез.
То, какой способ лечения болей в суставах показан конкретному пациенту, врач решает в индивидуальном порядке с учетом возраста, анамнеза, симптоматики и некоторых других факторов.
Причины и механизм развития артроза
Причины развития суставного дегенеративно-дистрофического процесса многообразны. Артроз – это заболевание, начинающееся постепенно на фоне врожденных особенностей строения соединительной ткани, а также длительного микротравмирования, перенесенных острых суставных повреждений и заболеваний. Почти все хронические воспалительные процессы (артриты) со временем переходят в дегенеративно-дистрофические с периодическими рецидивами воспаления. Наконец, самая большая группа артрозов – возрастные.
Факторами, предрасполагающими к развитию и прогрессированию данного патологического процесса являются:
- малоподвижный образ жизни;
- тяжелые профессиональные или спортивные физические нагрузки;
- профессии, связанные с длительным нахождением в положении стоя, без движения;
- лишний вес;
- эндокринные заболевания и гормональные расстройства, приводящие к нарушению кровообращения и обмена веществ: сахарный диабет, атеросклероз, заболевания щитовидной железы, ожирение;
- венозная недостаточность;
- неправильное нерегулярное питание, вредные привычки (курение, злоупотребление алкоголем) – усиливают обменные нарушения;
- наследственная предрасположенность к заболеваниям опорно-двигательного аппарата.
Под действием всех перечисленных причин начинают постепенно разрушаться клетки хряща, покрывающего суставные поверхности костей. Хрящ сначала истончается, теряет свою эластичность, а затем растрескивается. Подхрящевая костная ткань начинает тереться о такую же полуразрушенную костную поверхность на другой стороне сочленения и разрушаться. Реакцией костной ткани на такой процесс является ее разрастание, особенно по краям сустава, что приводит к ограничению подвижности и суставной деформации.
Суставная деформация при артрозе
Особенностью клеток суставных тканей является способность реагировать на любые, даже незначительные травмы. Разрушенные клетки продуцируют провоспалительные (вызывающие и поддерживающие воспалительный процесс) цитокины. Поэтому разрушение хрящей и костей сопровождается асептическим воспалительным процессом в синовиальной оболочке (синовитом) и выпотом воспалительной жидкости в суставную полость. Периодически развивающееся воспаление способствует еще более активному отмиранию клеток твердых тканей и прогрессированию заболевания.
Процесс длительный, поначалу он никак себя не проявляет, так как хрящевая ткань не содержит нервных окончаний, поэтому болевых ощущений на ранних стадиях у больных нет. Они появляются при травмировании расположенной под хрящом надкостницы и при обострении воспалительных процессов (надкостница и синовиальная оболочка очень хорошо иннервированы).
Тяжелее протекает артроз, развивающийся на фоне хронических воспалительных процессов. Происходит полное разрушение суставных тканей с формированием анкилоза (неподвижности) и инвалидизацией. Возрастные нарушения протекают не так агрессивно и редко приводят к тяжелым нарушениям.
В группе риска женщины после 50 лет, мужчины после 40 лет, лица, страдающие эндокринной патологией и хроническими артритами, а также лица, занимающиеся тяжелым физическим трудом, профессиями, связанными с длительным пребыванием в положении стоя, спортсмены (тяжелоатлеты и занимающиеся травмоопасными видами спорта). Для данных лиц особое значение имеет профилактика артроза.
Дозируйте физические нагрузки
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Физические нагрузки могут быть как полезными, так и вредными для суставов. В первую очередь нужно избегать травм. Если вы решили заниматься тяжелым спортом, делайте это с тренером. Он не только спасет вас от ошибок, характерных для новичков, но и поможет сохранить суставы и связки в целости и сохранности.
123RF/Viktoriya Kuzmenkova
Известно, что один из факторов риска артроза — это повышенная нагрузка на сустав, из-за которой он попросту «изнашивается». Хрящ постепенно «стирается», а новый не отрастает. В хрящах нет сосудов, поэтому регенерируют они очень медленно. Если у вас тяжелая физическая работа, связанная с высокими нагрузками на колени и тазобедренные суставы, — вы в группе риска по остеоартрозу.
Пищевые добавки для укрепления суставов
Если вы хотите оставаться в форме на долгие годы, к сожалению, вам не обойтись без соответствующих пищевых добавок, таких как глюкозамин или коллаген для суставов. Добавки для здоровых суставов, однако, не должны заменять консультации с врачом, если появляются беспокоящие симптомы, такие как болезненность или опухание. Особенно серьезно следует относиться к укреплению суставов людям, которые интенсивно тренируются или имеют избыточный вес.
Выбор таких препаратов достаточно обширен, на аптечных полках полно всяких добавок, поддерживающих работу суставов. Основными ингредиентами, которые должен содержать выбранный вами препарат, являются коллаген, глюкозамин, хондроитин, витамин C, гиалуроновая кислота и сера.
Почему врачи часто рекомендуют коллаген для коленных суставов? Потому что это естественный белок соединительной ткани, входящий в состав мышц и суставов. Коллаген также содержится в вашей коже и обеспечивает ей должную эластичность. Существует несколько его типов, но для суставов наиболее важен коллаген II типа, который содержится в суставном хряще.
Коллаген для суставов стоит принимать, так как он решает, среди прочего, вопрос о сопротивлении и выносливости хряща в суставе
Обратите внимание на увеличение количества коллагена в своем ежедневном рационе. Вы также можете принимать его как пероральную добавку
Однако наиболее эффективно он вводится в виде внутрисуставных инъекций. Поэтому в некоторых случаях врач может порекомендовать поддерживающую терапию или реабилитацию с помощью таких инъекций.
Глюкозамин — это строительный блок из химических соединений, входящих в состав суставного хряща, а также компонент, без которого обновление синовиальной жидкости было бы невозможным. Хотя он вырабатывается в организме естественным путем, к сожалению, с возрастом его выработка снижается. Это особенно тяжело для суставов, поэтому хорошо дополнить его добавками, что укрепит их и восстановит в местах повреждений.
Лучше всего выбирать глюкозамин в форме сульфата, потому что в таком виде он имеет наибольшую биодоступность — целых 89%. Это означает, что практически весь глюкозамин, содержащийся в таблетке, будет использован вашим организмом.Глюкозамин нельзя принимать людям, у которых была аллергическая реакция на морепродукты, потому что он может вызвать аллергию.
Суставной хрящ ослабевает, когда в организме слишком мало Хондроитина. Это мукополисахарид, заполняющий межклеточные пространства соединительной ткани. Он отвечает за устранение трения между элементами стыка. Поэтому стоит восполнить его нехватку.Не стоит забывать о витамине C
Это очень важно, потому что этот витамин увеличивает абсорбцию глюкозамина и Хондроитина вашим организмом. Гиалуроновая кислота — это компонент физиологической синовиальной жидкости
Его можно принимать перорально или в виде внутрисуставных инъекций. Часто его назначают при остеоартрите, где он может эффективно уменьшить боль, особенно в коленных суставах.
Обратите внимание, есть ли в выбранном вами препарате сера. Этот микроэлемент необходим для профилактики первых дегенеративных изменений
В натуральном виде органическая сера содержится в сырых овощах и фруктах, рыбе, а также в непастеризованном коровьем молоке. Однако в результате термической обработки органические соединения серы могут окисляться, становиться менее ассимилированными и терять свои свойства. Укрепление суставов — это только одно из направлений действия серы, кроме того, она влияет на выработку таких важных веществ, как кератин, коллаген и различные типы ферментов и антител.
Поможет ли физиотерапия
Иногда улучшить состояние суставов и избавить человека от навязчивой ночной боли помогает курс физиотерапевтических процедур. Они улучшают метаболизм в тканях, снимают воспаление и способствуют хорошей трофике. В зависимости от причины боли и клинической картины могут назначить такие процедуры:
- УВТ;
- электрофорез с медикаментами;
- лазеротерапия;
- ИК-терапия;
- грязелечение и лечебные ванны.
Если суставы периодически болят, необходимо обеспечить им регулярную нагрузку, которая увеличит диапазон движений. Главное – не доводить до боли и не переступать через силу болевой порог.
Виды
Существуют разные классификации болей в суставах. По месторасположению артралгии различают:
- Моно Артралгию (болит 1 сустав).
- Олиго Артралгию (поражение 2—5 суставов).
- Полиартралгию (болезненность более 5 суставов).
В зависимости от расположения суставов артралгия подразделяется на общую и локализованную.
По характеру артралгия бывает:
- Острой и тупой.
- Преходящей и постоянной.
- Слабой, умеренной и интенсивной.
Особенности и условия возникновения артралгии зависят от диагноза. Наиболее часто отмечаются следующие признаки боли в суставах:
- Стартовые. Артралгия возникает при ходьбе вначале, затем по мере движения проходит. Она связана с трением суставных поверхностей костей, которые покрываются разрушенной хрящевой тканью. Через несколько шагов эта масса скапливается в заворотах суставной капсулы и артралгия исчезает.
- Ноющие. Появляются после физической работы суставов, проходят в покое.
- Ночные. Подтверждают сильное поражение сустава и обусловлены застойными явлениями, кровь давит на костную ткань под хрящом. После ночного сна появляется ощущение скованности в суставах, а по мере движения дискомфорт проходит.
- Постоянные. Возникают при воспалении в капсуле сустава.
- Внезапные (блокада сустава). Обусловлены ущемлением части кости или хряща, застрявших между двумя суставными поверхностями.
- Мигрирующие. Сначала болит один сустав, затем боль переходит на другой.
- Отраженные. Ощущаются не в том суставе, который поражен, а в близко расположенном. К примеру при болезни тазобедренного сустава болит колено.
В каком случае вам нужен врач
Иногда ночные боли в суставах вполне объяснимы и проходят сами через короткое время. Если на утро вы забыли о них и ведете привычный образ жизни, беспокоиться не о чем. Однако в ряде случаев нужна консультация ортопеда или ревматолога, чтобы не пропустить проблему и не запустить хроническое заболевание.
Отправляйтесь на диагностику, если:
- суставы болят по ночам регулярно, эпизоды дискомфорта повторяются изо дня в день;
- вы не можете нормально спать;
- просыпаетесь из-за боли чаще, чем привыкли;
- заметили повышение температуры тела;
- появилась необъяснимая потливость.
Ночные боли в суставах бывают при артрозе
Виды
В зависимости от причины заболевания различают первичный и вторичный артроз. В первом случае патология возникает самостоятельно на фоне комплексного воздействия предрасполагающих факторов. Вторичная форма является следствием других заболеваний и делится на следующие группы:
- поражение суставов, возникшее вследствие нарушений обмена веществ или эндокринных заболеваний (подагра, сахарный диабет, акромегалия, гиперпаратиреоз);
- разрушение, связанное с врожденными патологиями (болезнь Педжета, врожденный вывих бедра, сколиоз, гемофилия и т.п.);
- посттравматический артроз, возникший на фоне переломов, трещин, некротических процессов или хирургических операций, а также возникший вследствие особенностей профессии.
Наиболее востребована классификация остеоартроза в зависимости от локализации патологического процесса:
- гонартроз: поражение колена, одним из разновидностей которого является паллетофеморальный артроз – разрушение сустава между бедренной костью и надколенником);
- артроз голеностопного сустава: возникает на фоне большой нагрузки и частых травм;
- артроз суставов стопы: наиболее часто страдает большой палец в месте соединения со стопой; поражение развивается на фоне подагры или вальгусной деформации;
- плечевой артроз характеризуется поражением плеча и часто встречается в молодом возрасте на фоне повышенной физической нагрузки (грузчики, спортсмены, строители);
- коксартроз: поражение тазобедренного соединения; может быть, как односторонним, так и двусторонним и является одной из частых причин инвалидности у людей старше 50 лет;
- вертебральный артроз: разрушение хрящевых дисков между позвонками, наиболее часто затрагивает шейный и поясничный отдел позвоночника;
- артроз суставов кисти: чаще всего поражаются суставы пальцев рук, патологии особенно подвержены женщины в менопаузе;
- артроз височно-нижнечелюстного сустава: встречается довольно редко, чаще всего на фоне хронического воспаления из-за нарушений прикуса или неправильного протезирования;
- артроз локтевого сустава: редкая форма заболевания, наиболее часто связанная с травмами этой области.
Почему болят кости?
Боль в костях может иметь совершенно разный характер и зачастую проявляется сугубо индивидуально у каждого отдельно взятого человека, однако по характеру болевых ощущений уже можно сделать предположение в том или ином направлении, чтобы более эффективно начать полноценную диагностику.
Боль в костях на медицинском языке называется оссалгия и характеризует большое количество состояний и заболеваний.
Не связанные с заболеваниями
Порой боль в костях и мышцах всего тела не связана с каким-либо заболеванием и носит транзиторный характер, т.е. проходит, если устранить фактор, который повлиял на возникновение таких болевых ощущений. К таким факторам можно отнести:
- Большую физическую активность. Нагрузка, связанная с перенапряжением опорно-двигательного аппарата может вызвать большое количество микротравм мышечных волокон, перерастяжение мышечных сухожилий и соответственно болевые ощущения в костях конечностей. Такая боль носит непостоянный характер и проходит самостоятельно без применения медикаментозной терапии в течение нескольких дней. Боль в костях ног и рук в данном случае носит острый характер.
- Избыточная масса тела. Лишний вес или даже ожирение неменуемо приводит к повышенной нагрузке на костно-суставной аппарат организма человека, что приводит к изменениям в клеточном и химическом составе костной ткани, а также может вызвать деформацию при высоких степенях ожирения. Чаще всего пациенты страдающие ожирением предъявляют жалобы на боль в костях ног.
- Возрастные изменения. В пожилом возрасте происходят необратимые медленные дегенеративные изменения во всём организме, в том числе страдает и опорно-двигательная система. Костная ткань подвергается процессу деминерализации, что приводит к истончению костей и снижению их гибкости. Ухудшение питания костной ткани и замедление метаболических процессов вполне может привести к появлению периодических болевых ощущений в костях самой различной локализации.
Связанные с определёнными болезнями
Намного чаще боль в костях возникает как отдельный характерный симптом какого-либо заболевания, что значительно ухудшает положение дел, так как в таком случает требуется лечение, а лечение в свою очередь далеко не всегда быстрое и лёгкое. Оссалгия может возникать при большом количествен заболеваний, так что давайте рассмотрим те из них, которые встречаются чаще всего и имеют определённую актуальность.
Системная красная волчанка
Системная красная волчанка относится к аутоиммунным заболеваниям. Этиология этого заболевания пока не известна. Предполагают определенную генетическую детерминированность . Провоцирующими факторами могут быть инфекции, стрессы, солнечная инсоляция, ультрафиолетовое облучение, изменения уровня гормонов при беременности или при приеме контрацептивов. Причина образования аутоантител непонятна. Женщины болеют в 9 раз чаще мужчин и, как правило, дебют происходит в фертильном возрасте. СКВ характеризуется чередованием обострений и ремиссий, причем эти периоды могут быть разной продолжительности. При обострении может быть подъем температуры, воспаление и боли в суставах. Периоды ремиссии могут быть длительными и на этот период времени до 20% пациентов не нуждаются в лечении. При СКВ возможно поражение других органов и систем ( почки, сердце, кожные покровы).




![Как вылечить подагру на ногах [эффективный метод увт]](https://put-sily.ru/wp-content/uploads/f/d/f/fdf710909488a06f22cd589a35b01328.jpeg)