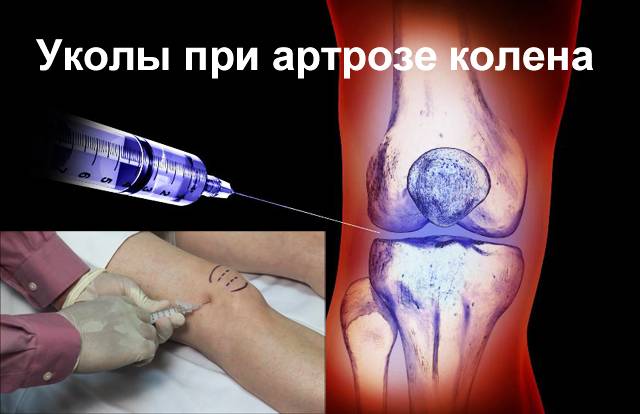
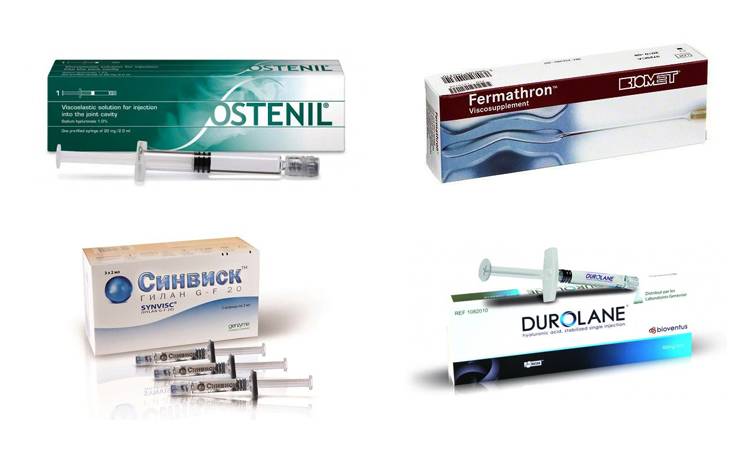
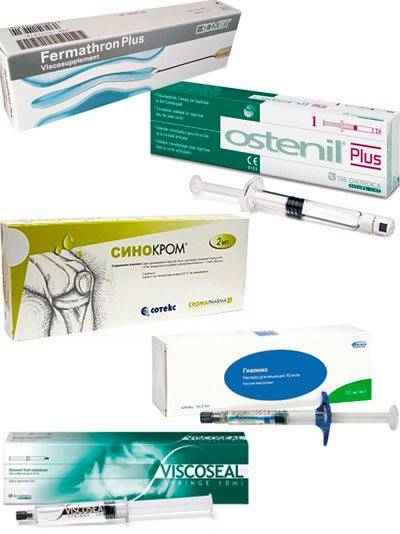
Для чего нужна суставам гиалуроновая кислота
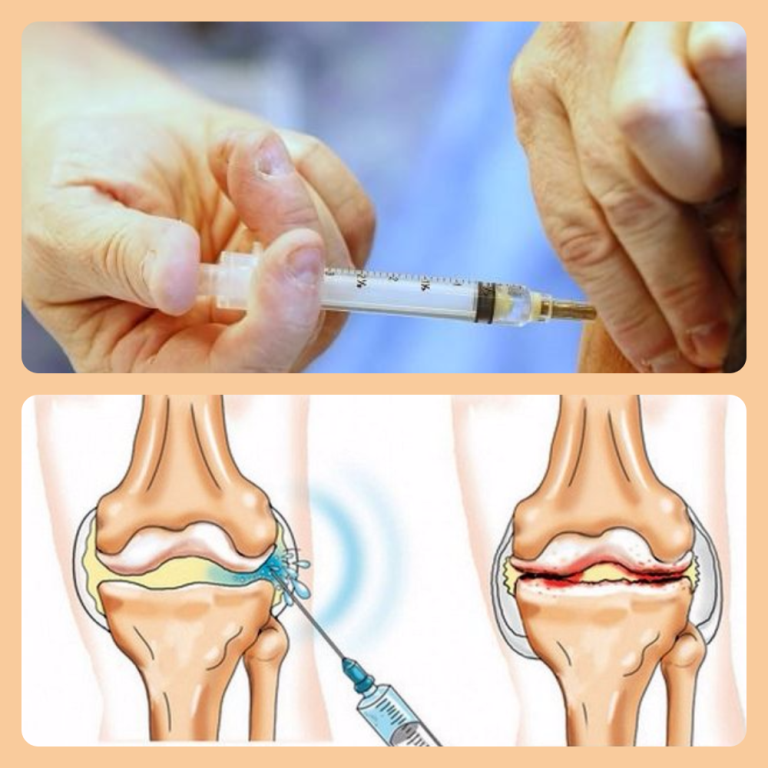
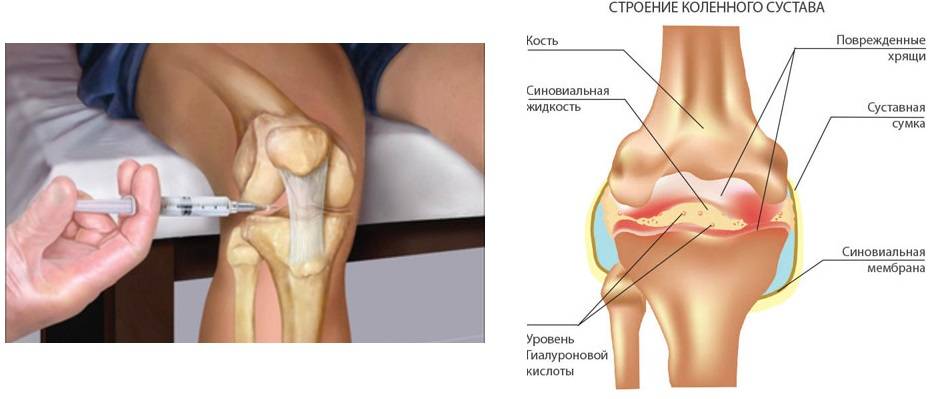
Гиалурон находится в эпителиальной ткани, в соединительных и нервных волокнах. Данный компонент имеется в составе жидкости суставов. Она выполняет функции по предотвращению трения суставных элементов, что улучшает амортизацию.
Модификация состава и числа смазочного материала может быть спровоцировано:
- Лишним весом;
- Наследственной предрасположенностью;
- Избыточными физиологическими нагрузками;
- Возрастом и так далее.
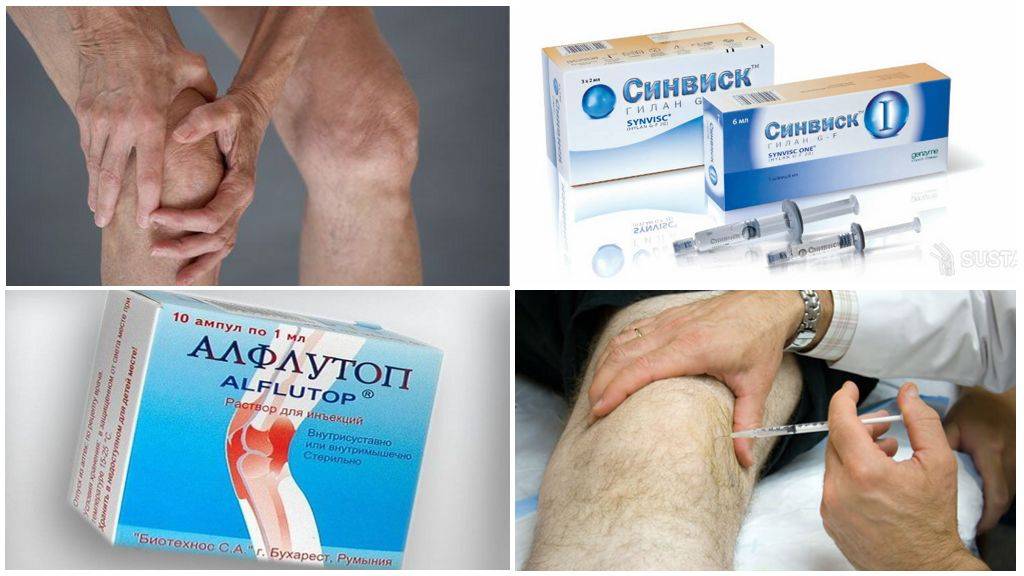
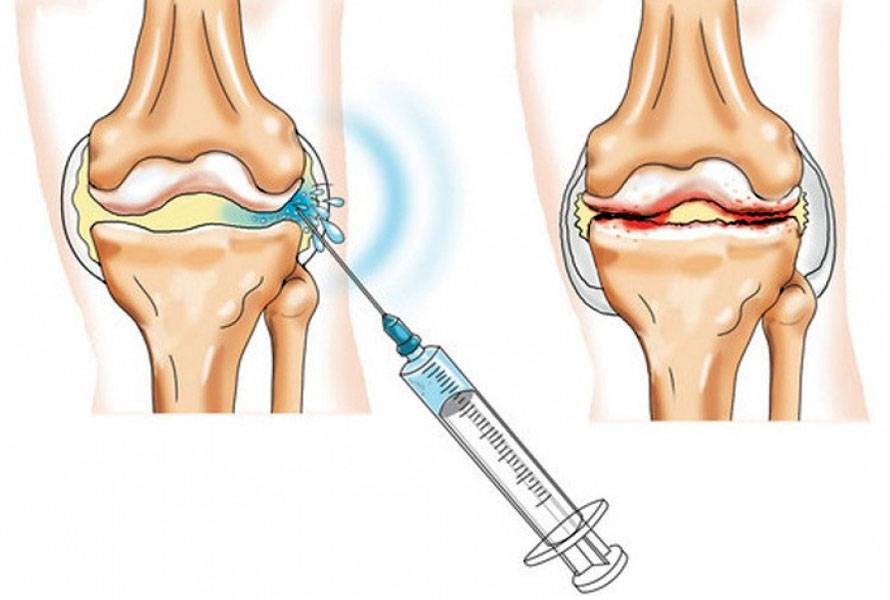
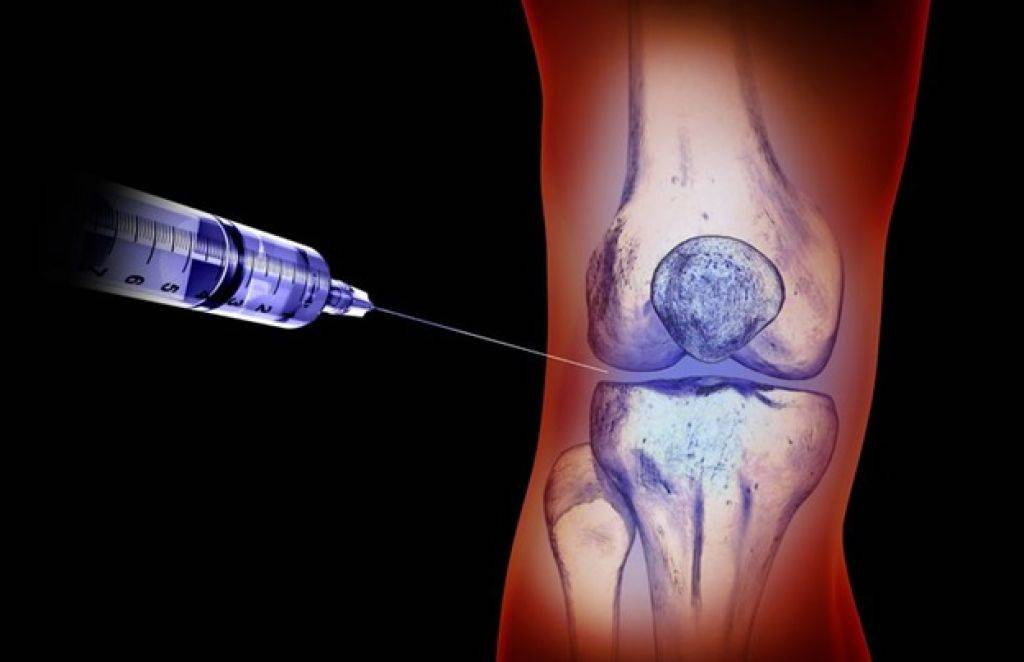
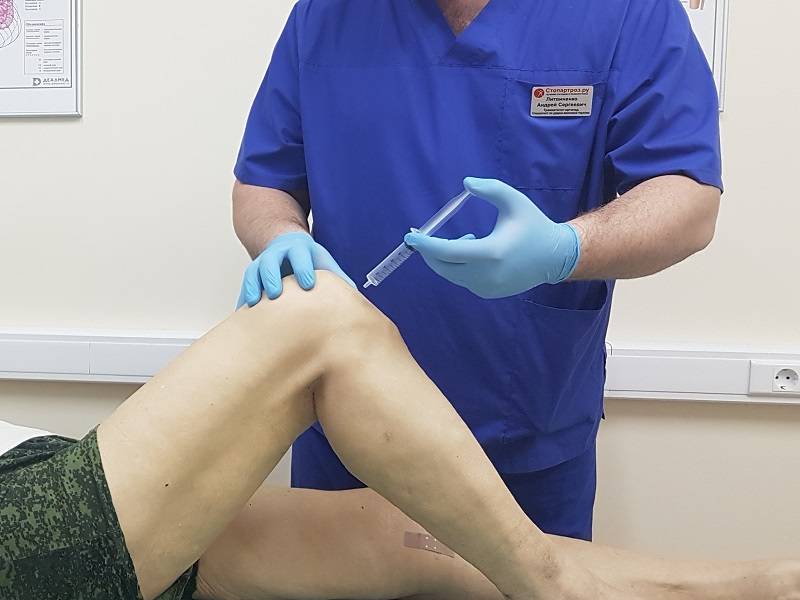
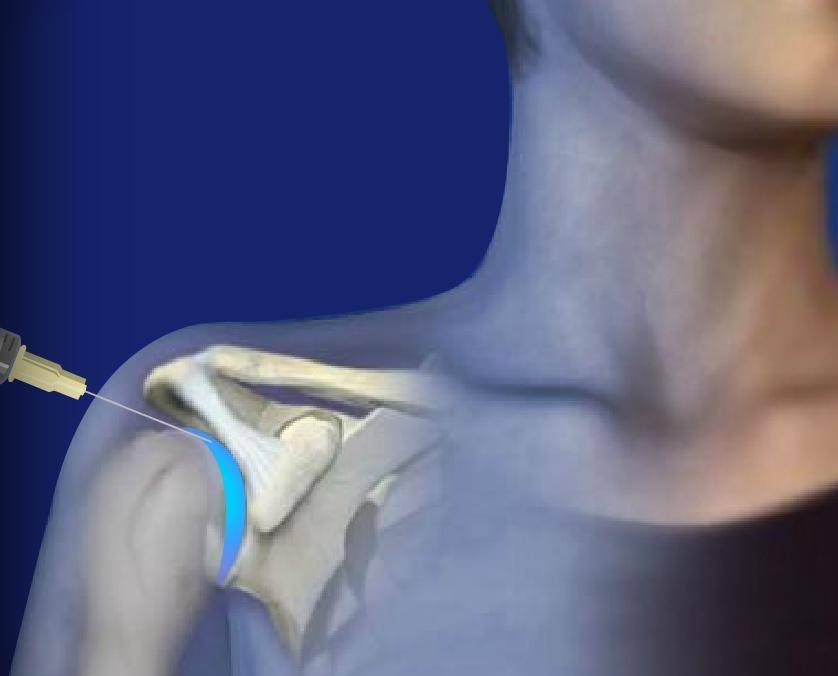
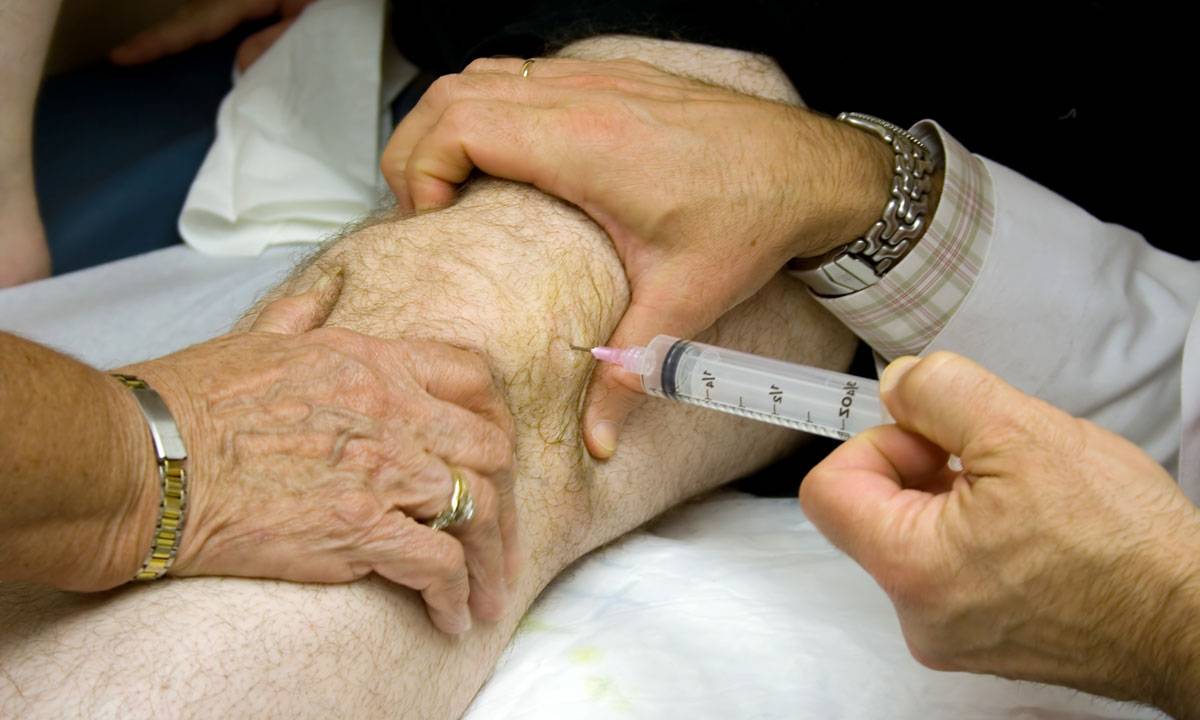
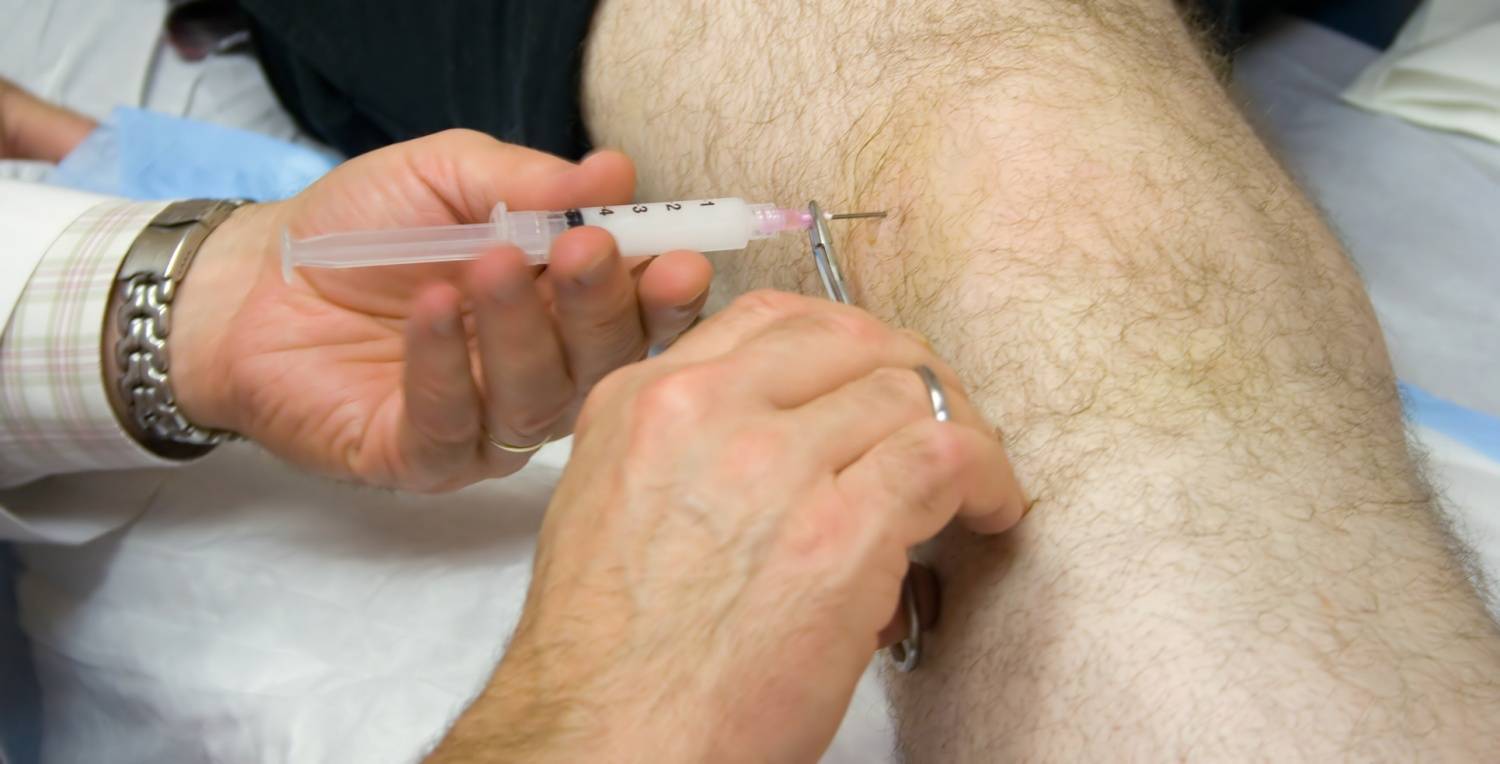
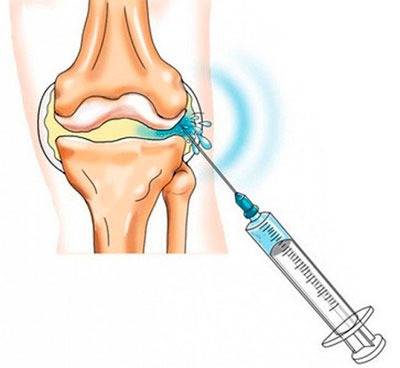
Когда есть так называемое «пересыхание» суставов, то врач часто рекомендует применять инъекции гиалуроновой кислоты. Во врачебной практике подобная терапия используется при таком заболевании как артроз. К примеру, для коленного сустава гиалуроновая кислота употребляется во всех случаях, независимо от причины возникновения. Более того ее прописывают в реабилитации после артроскопии либо трав суставов.
Как проводится процедура PRP
После окончательной обработки, насыщенную тромбоцитами плазму набирают в шприц. Кожу в предполагаемом месте инъекции трехкратно обрабатывают антисептиком.
Сначала берут шприц с анестетиком, постепенно придавливая поршень, вводят иглу в полость сустава. После этого, шприц с анестетиком меняют на тот, что содержит PRP-плазму и вводят препарат.
Сколько таких процедур понадобится и с какой периодичностью, зависит от особенностей процесса у конкретного человека. Как правило, большинству пациентов достаточно на курс 2-3 инъекции с интервалом между ними в 1-2 недели.
Максимальный эффект развивается спустя 3 недели от первой инъекции, а достигнутый результат сохраняется от 6 месяцев до года.
Проведение процедуры и дозировка
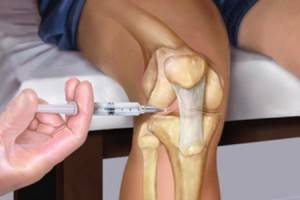
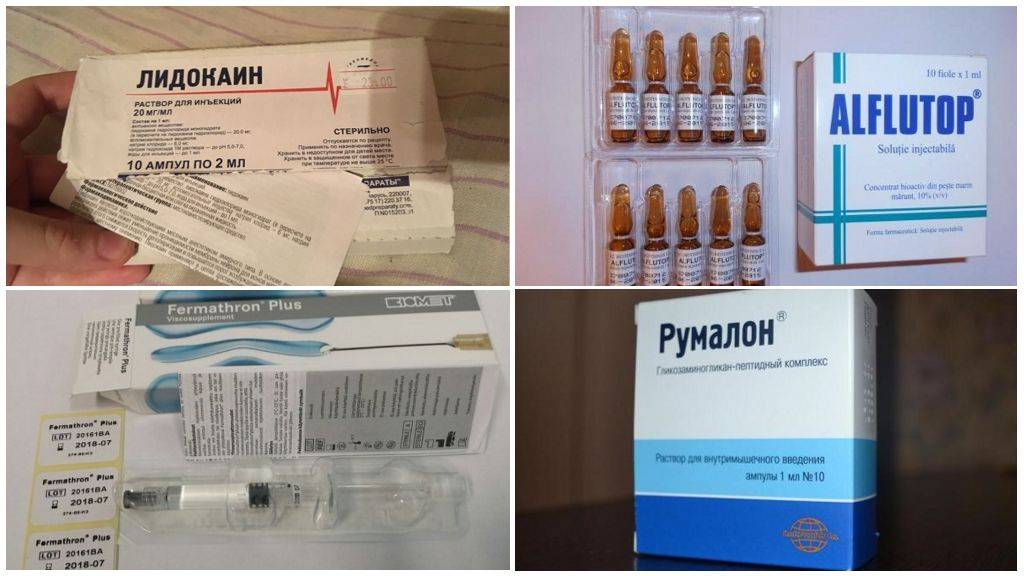
Стандартная процедура инъекции гиалуроновой кислоты заключается во вводе средств в больной сустав. Уколы проводят в виде курса единожды в 7 дней. В целом он варьируется от 3 до 5 уколов. Иногда допускается делать инъекции препарата сразу в ряд мест сустава. В некоторых случаях специалист назначает дополнительно курс терапии.
Схема процедуры проходит в несколько этапов:
- Медик разрывает упаковку, в котором находится препарат с заполненным шприцем;
- Затем шприц аккуратно вынимается;
- Далее колпак снимается и надевается канюля, обязательно соответствующая размеру, которая закрепляется простым поворачиванием;
- Из шприца выпускается воздух, и иголка вводится в сустав.
Рекомендовано каждые полгода-года повторно проводить курс. Если воспаление началось внутрисуставно, то прежде чем делать уколы, пациент проходит лечение кортикостероидами. Все это даст возможность снять воспалительный процесс и увеличит эффективность терапии гиалуроном.
Есть установленные и принятые условия проведения инъекции:
- Укол в коленный сустав осуществляется лишь в стерильных условиях;
- Когда укол делают 5 раз и улучшений не наступает, то лучше всего прервать процедуры и прибегнуть к другим лечебным действиям;
- Если при лечении наблюдается снижение уровня жидкости внутри коленного сустава синовиальной жидкости, то проводят его пункцию;
- Необходимо избегать попадания в глаза препаратов;
- При инъекции препарата нельзя, чтобы были задеты и повреждены кровеносные сосуды.
Что собой представляет блокада суставов?
Процедура представляет собой введение в пораженный дегенеративно-дистрофическим заболеванием сустав лекарственных препаратов одной либо нескольких групп для купирования боли, устранения воспаления, отечности и нормализации функционирования сочленения. Кроме этого, блокада голеностопного сустава, тазобедренного, коленного, плечевого или лучезапястного помогает избежать негативных последствий, которые могли бы возникнуть при пероральном употреблении некоторых видов препаратов. Если дегенеративная суставная болезнь прогрессирует, блокады назначаются как обязательные процедуры, входящие в схему комплексной терапии.
Как проходит процедура
В нашей многопрофильной клинике процедуру озонотерапии делает специалист с большим опытом работы. Наши врачи одни из первых в Туле успешно начали применять эту процедуру для лечения пациентов. Этапы процедуры:
- Врач ознакамливается с состоянием пациента, убеждаясь в том, что нет противопоказаний и процедура озонотерапии может быть использована.
- Доктор назначает курс лечения.
- Специалист определяет способ введения озона в организм человека.
- Подготавливает инструмент, препараты, физиологический раствор.
- Дезинфицирует поверхность кожи, подготавливает пациента.
- Врач осуществляет процедуру, это могут быть инъекции, кремы и масла, ванны и прочие.
- Пациент немного отдыхает и далее может быть свободен.
Показания
Среди заболеваний коленного суставапоказаниями к использованию PRP считаются следующие заболевания и состояния:
Артроз коленного сустава или гонартроз. Дегенеративно-дистрофическое заболевание, связанное с постепенной деградацией суставных хрящей. Применение PRP на 1-2 стадиях позволяет улучшить регенераторные процессы в хрящевой ткани. Благодаря такому эффекту достигается существенное замедление развития патологического процесса. При помощи PRP врачам удается устранить многие симптомы артроза, отсрочить необходимость в эндопротезировании колена, а то и отказаться от операции полностью, если применяется эффективная схема консервативной терапии, в которой PRP является одним из элементов.
Травмы. Колено часто травмируют спортсмены. Чаще всего это разрывы связок, повреждение менисков. Встречаются внутрисуставные переломы. Если врач приходит к выводу, что консервативного лечения достаточно, он может использовать PRP для ускорения заживления повреждений. В противном случае они могут восстанавливаться очень долго. Этот процесс занимает недели, а то и месяцы.
Операции. После проведенных артроскопических хирургических вмешательств на колене следует реабилитационный период. Он продолжается до тех пор, пока восстановятся все повреждения тканей. Для ускорения этого процесса может использоваться PRP.
Дефекты суставной поверхности. PRP применяется при дефиците хрящей суставных поверхностей любого происхождения. Причиной могут быть травмы, артроз, воспалительные заболевания колена, метаболические патологии, псориаз, системные поражения соединительной ткани и другие болезни. При небольшом дефекте возможно усиление регенераторных процессов PRP. При значительной площади истончения хряща показано хирургическое лечение.
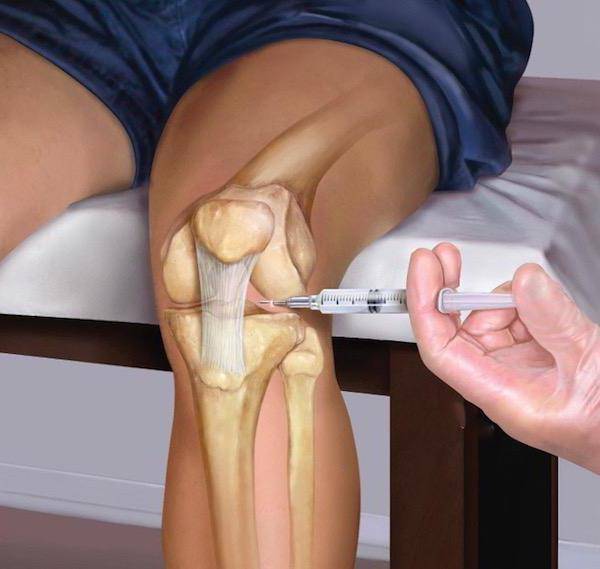
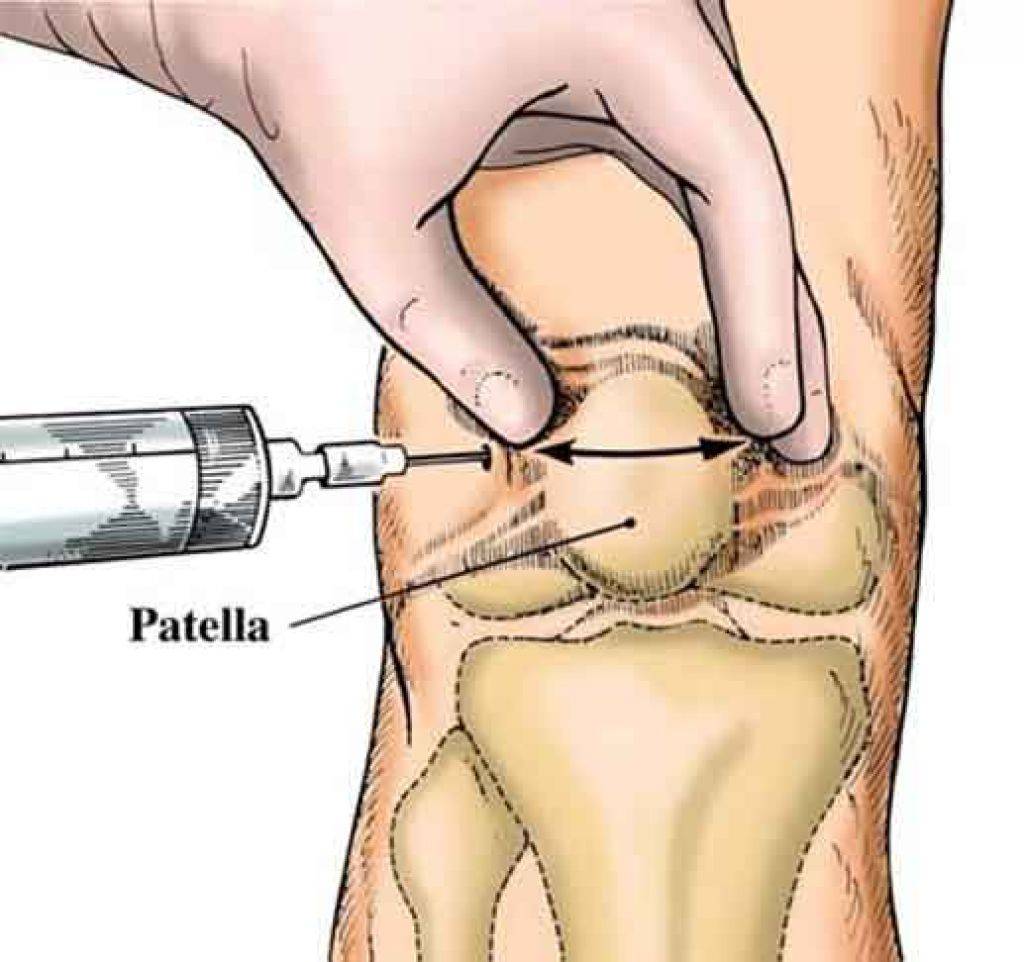
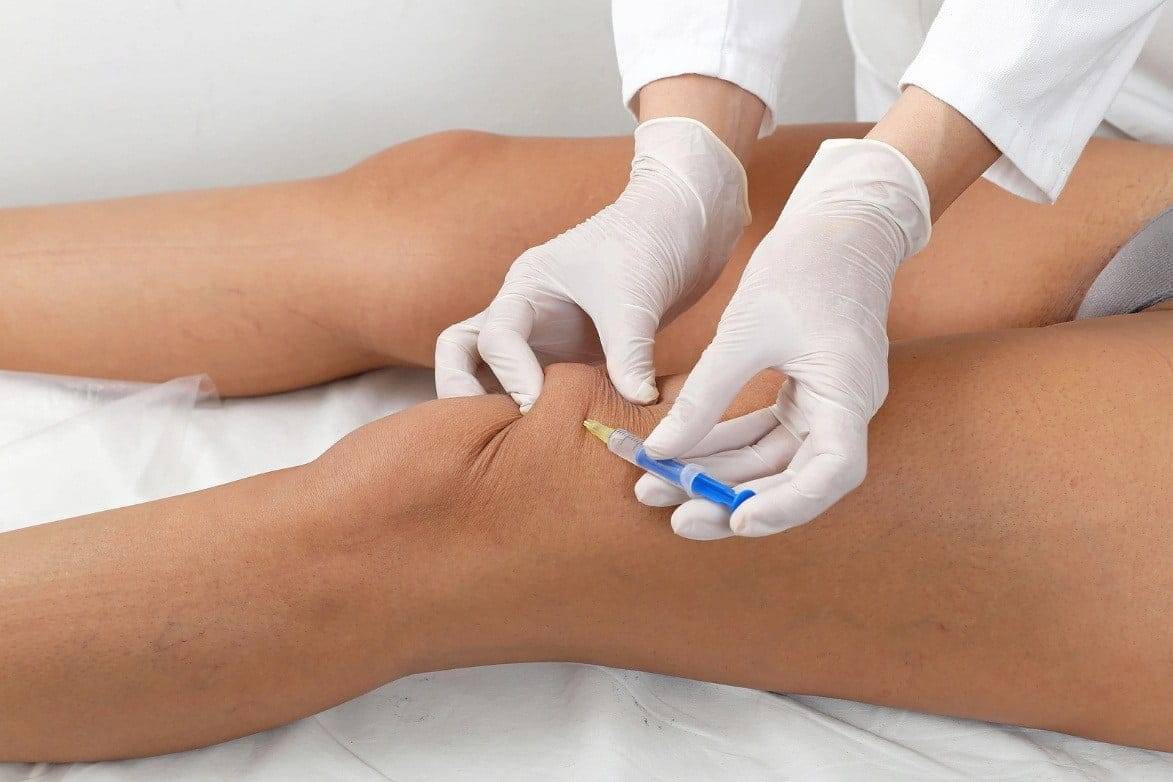
Тонкости выполнения уколов в сустав
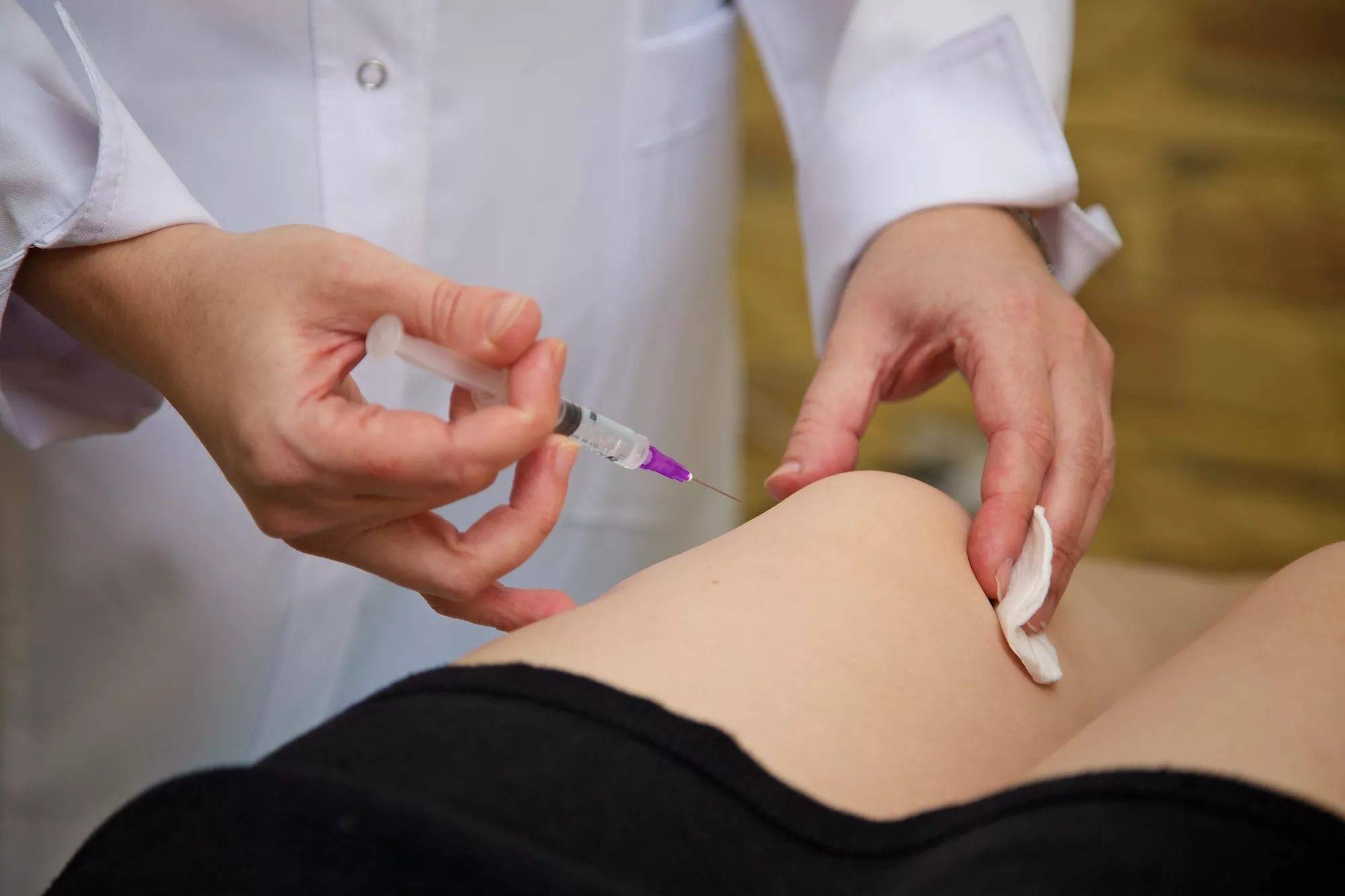
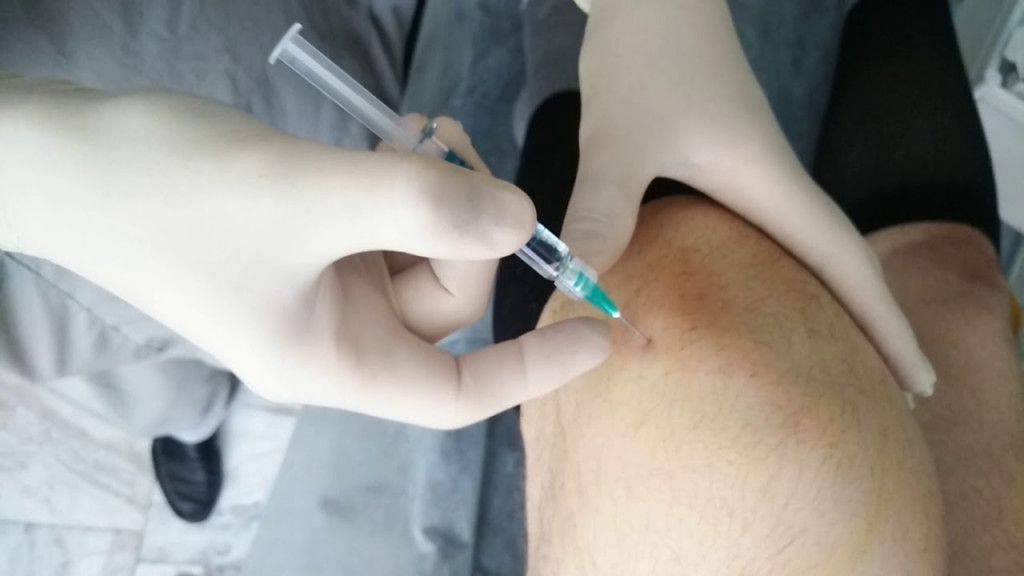
Для внутрисуставных инъекций используется шприц с длинной иглой. Специалист должен попасть ею точно в суставную щель. Чтобы избежать ошибок, такие манипуляции часто выполняют под контролем УЗИ. При необходимости перед введением лекарственного препарата из сустава откачивают жидкость, поскольку при ее наличии возможны осложнения.
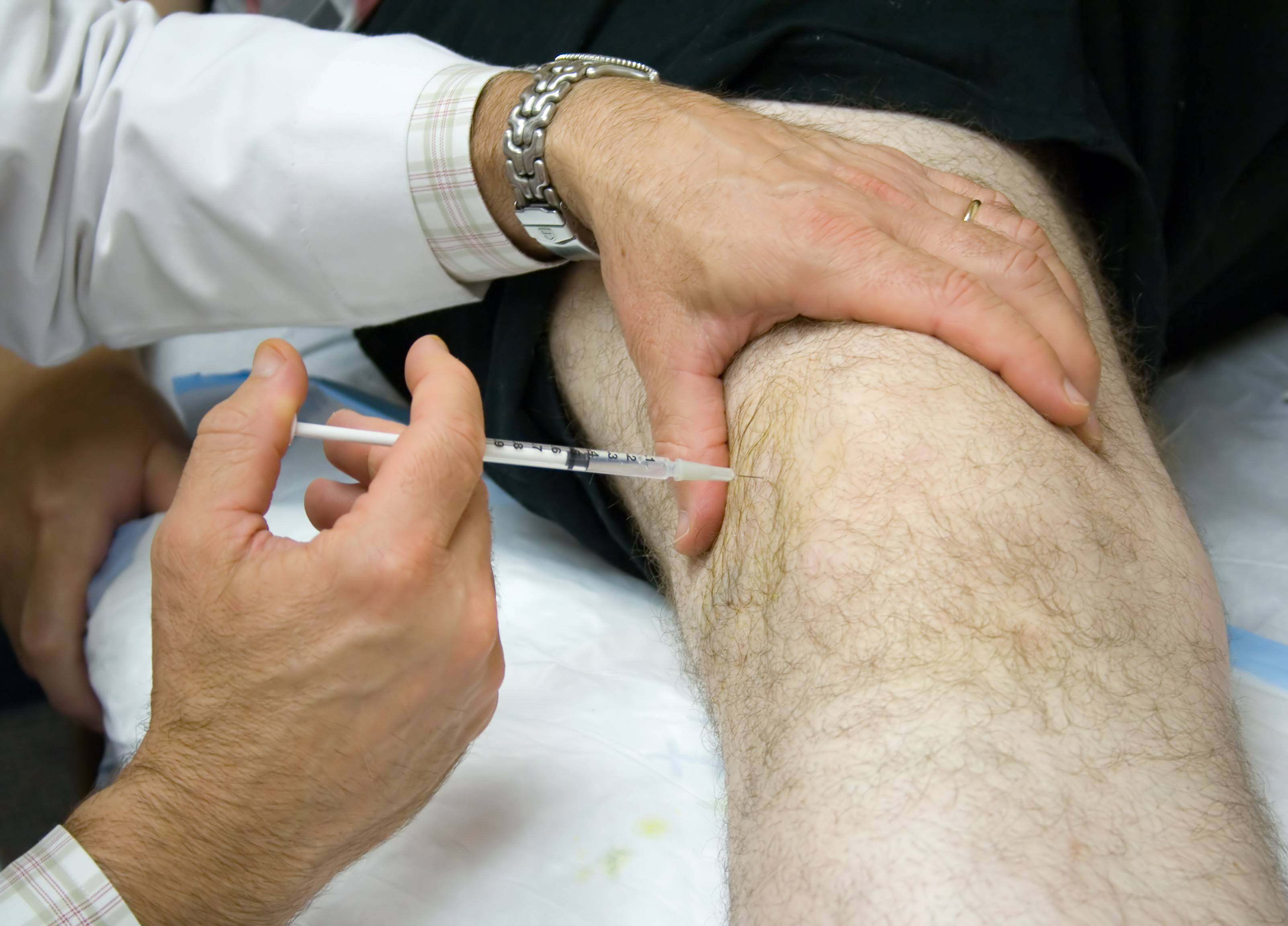
Вопреки обывательскому мнению, уколы в сустав – это неболезненная процедура. По отзывам большинства пациентов, они вызывают такие же ощущения, как и обычные внутримышечные.
Чтобы лекарство равномерно распределилось внутри сустава, после инъекции необходимо выполнить простые движения. Иногда врач накладывает тугую повязку. Другой сложной реабилитации и восстановительного периода после внутрисуставной инъекции нет. Врач порекомендует только не нагружать пораженный сустав некоторое время, не поднимать тяжести и отказаться на несколько дней от алкоголя.
3
Внутрисуставные инъекции по ощущениям сравнивают с внутримышечными
Питание
Чтобы обеспечить хрящ всем необходимым, важно правильно питаться и пить много воды — недостаток влаги может негативно сказываться на упругости хряща и количестве синовиальной жидкости. Желательно ввести в рацион блюда с желатином — они содержат много коллагена: холодец, заливные блюда и желе
Важно употреблять достаточное количество витаминов и микроэлементов, чтобы обеспечить активный метаболизм, необходимый для восстановительных процессов. От частого употребления мяса лучше отказаться в пользу рыбы, богатой ненасыщенными жирными кислотами и микроэлементами. Полезно есть хлеб с отрубями, а также из кукурузной муки. Молочные продукты благодаря высокому содержанию кальция хорошо укрепляют кости, что важно при остеоартритах.
После процедуры
После прохождения процедуры выполняйте следующие рекомендации:
- Следите за тем, чтобы место инъекции оставалось сухим, и держите его закрытым чистой повязкой в течение 24 часов.
- Не принимайте ванну, не пользуйтесь джакузи, не посещайте сауну, не плавайте и не погружайтесь в воду в течение 2 дней после процедуры.
- Место инъекции может болеть в течение нескольких дней. Спросите у своего врача, можно ли вам принимать обезболивающее лекарство.
- Спросите у своего врача, нужно ли вам воздерживаться от каких-то занятий или движений, например от долгого стояния, бега трусцой или поднятия тяжестей.
- Не накладывайте теплые или горячие компрессы на место инъекции в течение 24 часов после процедуры.
- Вы можете чувствовать скованность в колене, или у вас может возникать пружинящее ощущение при ходьбе. Это может продолжаться 2–3 дня.
- Боль в колене может не проходить вплоть до последней инъекции.
- Вы можете прикладывать к колену холодный компресс на 10–15 минут каждые 4 часа, чтобы устранить дискомфорт.
- После инъекции вы можете принять свое обычное рецептурное или безрецептурное (покупаемое без рецепта) обезболивающее лекарство (например Advil, Aleve или Tylenol), которое поможет вам снять боль.
- Не наносите на место инъекции кремы или лекарства местного действия (которые наносятся непосредственно на кожу) в течение 24 часов.
Побочные эффекты
Побочные эффекты возникают редко. После инъекции ваше колено может немного побаливать при прикосновении или быть не таким подвижным. У большинства людей не возникает никаких других реакций на инъекцию гиалуроновой кислоты.
Наши услуги
Основные направления
- Терапия
- Неврология
- Эндокринология
- Кардиология
- Ревматология
- Остеопатия
- Вертебрология
- Кинезиология
- Ортопедия и травматология
- Восстановительная медицина
- Акушерство и гинекология
- Маммология
- Репродуктология
- Ведение беременности
- Урология и андрология
- Дерматология
- Венерология
- Косметология
- Аллергология
- Иммунология
- Медикаментозная терапия
- Гастроэнтерология
Лечебные процедуры
- Все виды инъекций
- Лекарственные блокады
- Радиоволновая хирургия
- Медицинский массаж
- Физиотерапия
- Ударно-волновая терапия
- Внутрисуставные инъекции
- Фармакопунктура
- Рефлексотерапия
- Мануальная терапия
- Внутривенное лазерное лечение (ВЛОК)
- Плазмолифтинг
- PRP – терапия
- Кинезиотейпирование
- Изготовление ортопедических стелек
- Плазмотерапия
- Лечебные процедуры на аппарате «Аэлтис»
Виды диагностики
- Лабораторная диагностика
- Ультразвуковая диагностика
- МРТ, КТ и Рентгенография
- Диагностика в гинекологии и урологии
- Диагностика в кардиологии
- Электрокардиография
- Электрокардиография с нагрузкой
- Холтеровское мониторирование (Холтер)
- Суточный мониторинг артериального давления (СМАД)
- Подоскопия
- Спермограмма
- Пункция сустава
Оформление медицинской документации
- Оформление листов нетрудоспособности
- Оформление справок в бассейн
- Справка об отсутствии КОВИД-19
- Санаторно-курортная карта
Как проходит процедура
Методика заключается в введении фармакологического средства непосредственно в область больного сустава. Вся процедура обычно занимает около 15 минут, как правило, проводится серия из 3-5 инъекций с интервалом в несколько дней.
Точная продолжительность курса, график процедур и вид препаратов определяются на индивидуальной основе и зависят от анамнеза пациента. Чаще всего уколы делают с интервалом в 7 дней.
Внутрисуставные инъекции – это малоинвазивные процедуры. При повышенной чувствительности к компонентам препарата может появиться покраснение или зуд кожи. Некоторые пациенты испытывают боль в месте прокола, легкое головокружение. В большинстве случаев ощущения при внутрисуставных инъекциях примерно такие же, как и при внутримышечных уколах: для метода используется очень тонкая игла, и ощущения ярко выраженной боли нет.
Перед процедурой врач тщательно дезинфицирует кожу пациента. После введения лекарства врач может попросить совершить несколько движений суставом, чтобы препарат равномерно распределился внутри. Внутрисуставные инъекции не требуют реабилитации: после процедуры можно продолжать вести привычный образ жизни.
Иногда для безошибочного и точного введения препарата необходимо дополнительное визуальное исследование. Это актуально, например, в случае введения лекарств к суставам позвоночника. В этом случае используется УЗИ для точного определения суставной щели.
Что это?
PRP – это плазма крови, богатая тромбоцитами. В процессе лечения используется собственная плазма пациента. Её готовят из аутологичной крови непосредственно перед введением в колено.
Тромбоцитами называют форменные элементы крови, выполняющие функцию формирования кровяного сгустка. Путем склеивания они изначально формируют «пробку» в поврежденных сосудах. Это происходит сразу после травмы. Затем тромбоциты предоставляют свою поверхность для формирования основных реакций плазменной коагуляции крови.
Не так давно была установлена ещё одна важнейшая функция тромбоцитов. Оказалось, что они выделяют большое количество факторов роста и принимают участие в регенераторных процессах.
В норме концентрация в крови тромбоцитов составляет от 180 до 360 тысяч клеток в мкл. Даже такого количества достаточно, чтобы несколько ускорить регенераторные процессы. Но они протекают быстрее и интенсивнее, если тромбоцитов в сустав вводится много. Поэтому плазму предварительно готовят. Из неё убирают другие форменные элементы крови. Концентрация тромбоцитов увеличивается в 5 и больше раз.
Установлено, что максимальный регенераторный потенциал тканей достигается при воздействии на них плазмой, содержащей от 1 миллиона тромбоцитов в 1 мкл. Дальнейшее повышение не дает существенных преимуществ. Если же количество тромбоцитов превышает 1,8 млн, могут быть усилены воспалительные реакции. Поэтому слишком большая концентрация этих клеток не рекомендована к применению для внутрисуставного введения.
Противопоказания к применению хондропротекторов при артрозе суставов
Многолетний опыт врачей и фармацевтов показал, что хондропротекторы при артрозе суставов показывают прекрасные результаты и действительно способны облегчить течение болезни или даже полностью устранить проблему. Они достаточно безопасны и эффективны. Но, несмотря на это, как и любые другие препараты, хондропротекторы при артрозе имеют ряд противопоказаний. К ним относятся:
непереносимость одного или нескольких компонентов, которые входят в состав лекарственного средства;
почечная недостаточность в тяжелой форме;
фенилкетонурия (наследственное заболевание), если в составе препарата присутствует аспартам;
плохая свертываемость крови, тромбофлебит;
заболевания пищеварительной системы, если в составе хондропротекторов при артрозе есть НПВС (нестероидные противовоспалительные вещества);
возраст до 15 лет;
беременность;
период лактации.
Хондропротекторы при артрозе суставов — высокоэффективное лечение и обязательная составляющая комплексной терапии. С их помощью можно победить это сложное заболевание, от которого страдает немалое количество людей, и предотвратить серьезные проблемы со здоровьем в будущем.
Высокая безопасность препаратов позволяет использовать их даже тем, кто страдает от разнообразных тяжелых и хронических заболеваний. Какие хондропротекторы при артрозе подействуют лучше, решает врач. Заниматься самолечением крайне опасно для здоровья. А вот обеспечить достойную профилактику заболевания должен каждый сам для себя. Помните, что благополучие ваших суставов, как и всего организма в целом, зависит только от вас. Относитесь к здоровью внимательно, вовремя обращайтесь к докторам и следуйте их рекомендациям.
Принцип метода
Метод PRP в лечении коленных суставов основан на усилении регенерации внутрисуставных тканей. Благодаря богатой тромбоцитами плазме быстрее восстанавливаются хрящи, мениски, связки и другие ткани.
Ещё в древности врачи обратили внимание на тот факт, что травматические повреждения, сопровождающиеся формированием гематомы, заживают значительно быстрее. Причины этого были установлены лишь в последние десятилетия
Выяснилось, что тромбоциты выделяют ряд веществ, ускоряющих регенерацию. Это факторы роста:
- эпидермальный;
- роста эпителия;
- эндотелия;
- фибробластов;
- инсулиноподобный;
- трансформирующий.
Эти вещества имеют полипептидную (белковую) структуру. Они имеют различное назначение. Но все перечисленные соединения принимают участие в регенерации тканей. Они стимулируют митотическую активность клеток, ускоряют их рост и деление.
Плазмолифтинг (PRP терапия) коленного сустава дает возможность значительно увеличить интенсивность репаративных процессов как мягких, так и костных тканей. В медицине богатая тромбоцитами плазма применяется всё чаще. Она используется при любых травмах: повреждениях мягких тканей, разрывах мышц и связок, переломах костей. Все виды тканей регенерируют быстрее в случае присутствия достаточного количества тромбоцитов.
Анатомические виды артрозов
Чтобы правильно поставить медицинское заключение, знать, какой сустав поразила болезнь, недостаточно. Классификация артрозов выделяет также специфические виды заболевания.
Деформирующий артроз
Деформирующий артроз иначе называют остеоартроз, где osteon по-гречески означает кость, т.е. заболеванию подвергается суставный хрящ, сочленяющиеся поверхности костей под ним, а затем разрушительный процесс захватывает синовиальную оболочку, связки, переходит на капсулу и близлежащие ткани.
Деформирующий артроз
Болезнь сопровождается костными разрастаниями (остеофиты), проявляется болью и ограничением движения в суставе. Субхондральный слой кости растворяется (склерозирование), одновременно по границе ее поверхности начинается костно-хрящевое разрастание с возможными кистоподобными костными полостями. Изменение костной ткани вместе с потерей хряща изменяет форму сустава.
В суставе накапливается экссудат, нарушая свойства синовиальной жидкости. Суставная капсула, связки и мышцы разрушаются. При ограничении амплитуды движений наступает мышечная атрофия. В самом начале развития деформирующего артроза боль ноющая, но она усиливается с нагрузкой, ее продолжительность увеличивается. Появляется характерный хрустящий звук (крепитация).
Если болезнь не лечить, скованность движений при остеоартрозе приводит к:
- деформации и увеличению сустава;
- развитию синовита;
- фиброзному анкилозу (неподвижности).
Унковертебральный артроз
Это болезнь, разрушающая позвонки в шейном отделе. Сначала разрушается межпозвоночный хрящ, затем диски и костную ткань. Растущая костная ткань передавливает нервные пучки и кровеносные сосуды, травмирует мышечную ткань. Кроме боли в шеи и при движении головой пациентов мучает головная боль, при отсутствии лечения – онемение и потеря чувствительности верхних конечностей.
Посттравматический артроз
Это заболевание, развивающееся чаще всего после травмы, перелома, огнестрельного ранения. Консервативные методики направлены на предотвращение дальнейшей деформации суставов и купирование болевого синдрома, но относятся лишь к симптоматической помощи. Сработают они только, если болезнь диагностирована на ранней стадии. На запущенных стадиях вернуть суставам подвижность поможет только хирургическое лечение.
Дегенеративный артроз
В медицине «дегенеративный» означает заболевание с гибелью нейронов. Когда речь идет о дегенеративном артрозе, подразумевают остеоартроз, в медицинской классификации артроза такой вид отсутствует. Целями лечения являются обезболивание, сохранение подвижности сустава и оптимизация его функций. Для этого используются медикаментозное лечение, лечебная физкультура (ЛФК) и изменение образа жизни. Протезирование назначается в последнюю очередь, если предыдущие методы не дали результата.
Ревматоидный артроз
Ревматизм – аутоиммунное заболевание, когда организм считает врагом собственные клетки. При этом воспаляется соединительная ткань, болезнь распространяется на сердце, суставы, внутренние органы. При ревматоидном артрозе, вторичном после артрита, типична ревматоидная лихорадка сустава, воспаление хряща с последующим разрушением.
Псориатический артроз
Вторичное заболевание, развивающееся на фоне псориатического артрита. Воспалительный процесс приводит к изменению состава и вязкости синовиальной жидкости, начинает разрушаться хрящевая ткань, а затем и кость. Лечение направлено на блокаду воспаления и на восстановление сустава.
Артроз коленного сустава 3 степени
Для 3-й степени гонартроза характерна заметная невооруженным глазом деформация колена. Пациент практически не способен передвигаться самостоятельно, объем движений в суставе ограничен, сопровождается хрустом. На рентгенограмме признаки тотального разрушения хряща, деформации суставных поверхностей. В этой стадии заболевания вернуть возможность движения поможет только установка эндопротеза коленного сустава.
Подведем итог. Симптомы, при которых нужно срочно обратиться к врачу:
- боль при начале движения, которая потом проходит;
- дискомфорт в колене при изменении погоды;
- неприятные ощущения после физических нагрузок;
- ночные боли;
- хруст в коленях;
- уменьшение объема движений в суставе;
- деформация, отечность колена.
Диагностика гонартроза
Диагностика начинается с беседы с пациентом и осмотра. Обычно жалобы и внешний вид колена позволяют поставить предварительный диагноз. Для уточнения диагноза используются такие методы, как рентгенография, КТ, МРТ, артроскопия с помощью эндоскопа.
Также назначают дополнительные исследования, позволяющие исключить ревматические болезни, определить состояние, спровоцировавшее дегенерацию суставного хряща.
Методы лечения артроза коленного сустава
Основные методы лечения — медикаментозная терапия, физиопроцедуры, хирургическая операция и эндопротезирование пораженного сустава. Также существенная роль принадлежит нормализации физических нагрузок, питания, борьбе с заболеваниями, которые служат причинами изменений в суставе. Всем пациентам показан контроль массы тела, не рекомендуется длительное пребывание на ногах, интенсивные физические нагрузки (спортивные тренировки, поднятие тяжестей и т.д.).
Многие предпочитают лечить артроз коленного сустава народными средствами. С этой целью используют мумие, компрессы из лопуха, хрена, скипидар. К сожалению, эти средства не могут остановить процесс дегенерации сустава поэтому, используя их на ранней стадии, пациент теряет драгоценное время. Многие утверждают, что народные методы уменьшают боль, но это не повод отказываться от медикаментозной терапии, которая действительно способна остановить разрушение сочленения.
Оперативное вмешательство и эндопротезирование
Если восстановить хрящ не удается, и состояние сустава продолжает ухудшаться, единственным способом решить вопрос становится операция эндопротезирования. На смену износившемуся суставу устанавливают специально подобранный протез из биоинертных материалов. Процент осложнений и отторжений здесь минимальный, восстанавливаются пациенты быстро, но полная реабилитация после операции занимает до 3 месяцев. Операция — эффективный и безопасный, но сложный и травматичный метод лечения. Чтобы ее избежать при первых подозрениях на проблемы с суставами, нужно сразу обратиться к врачу и строго следовать его рекомендациям.