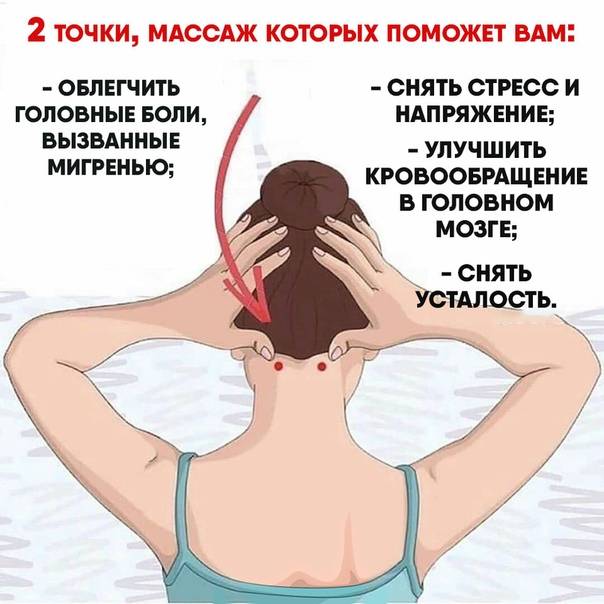
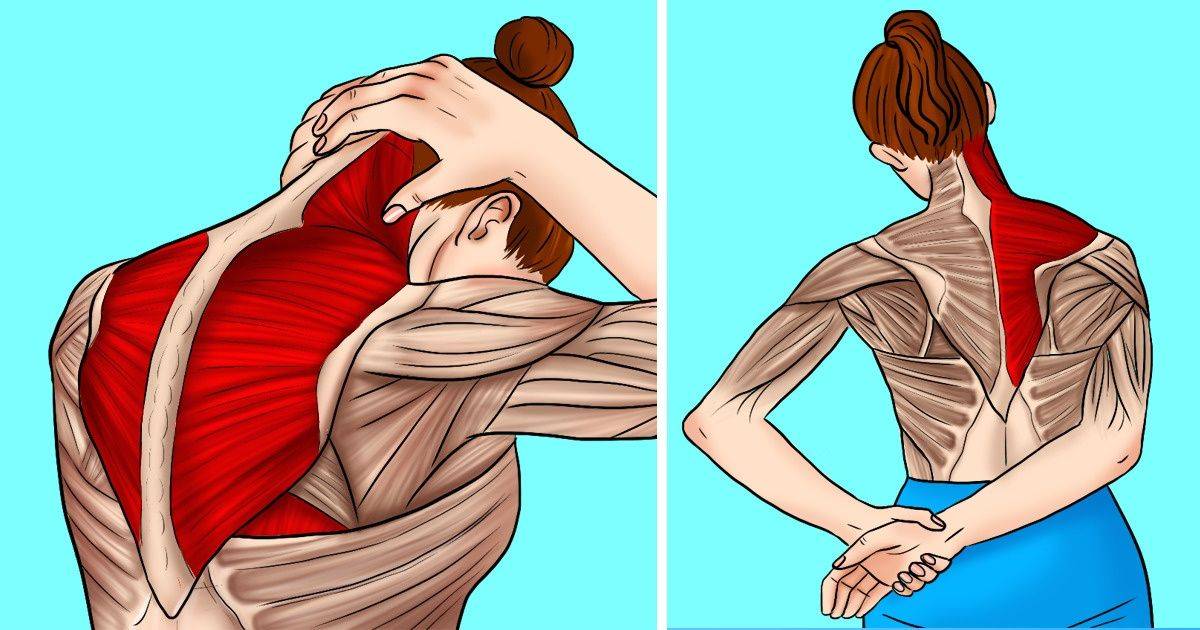
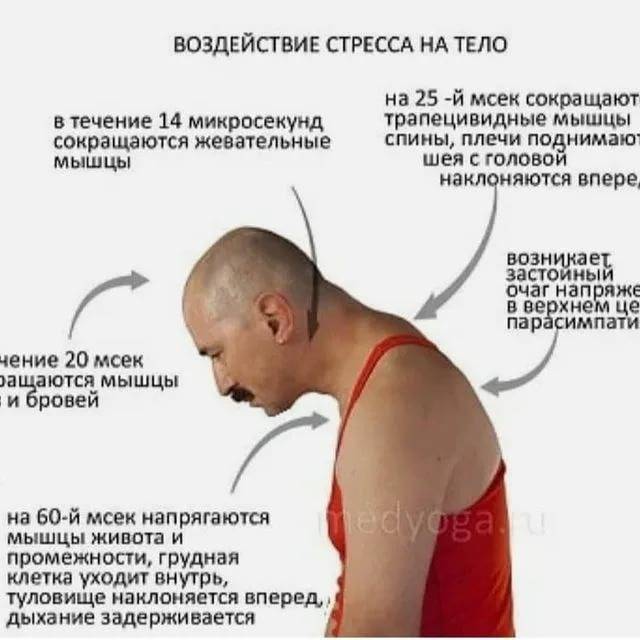
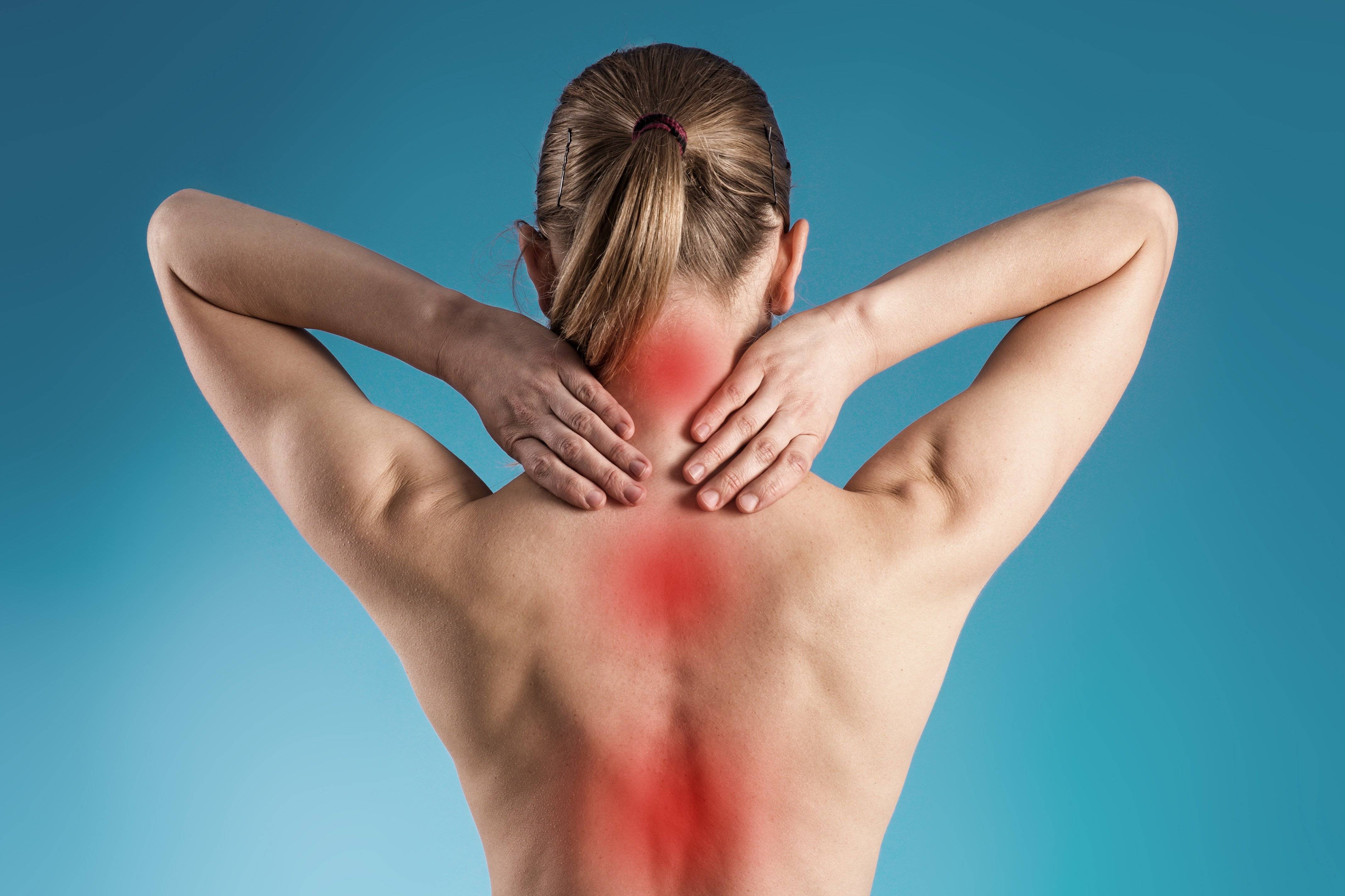
Преимущества клиники
Приоритетная задача клиники «Энергия здоровья» – это обеспечение доступной, качественной и полноценной медицинской помощи для каждого посетителя. В наших стенах пациентов ждут:
- опытные врачи различных специальностей;
- современная аппаратура для диагностики и лечения заболеваний;
- все необходимое для лабораторных исследований;
- комфортабельные палаты дневного пребывания.
Мы работаем в единой команде с нашими клиентами и общими усилиями находим способы борьбы с заболеваниями. Эффективные схемы медикаментозной терапии, физиотерапия, массаж, организация санаторно-курортного лечения – комплексный подход значительно повышает шансы на успех.
Панические атаки настигают в самый неподходящий момент? Мечтаете забыть о тревожности и страхах? Хватит бороться с паникой самостоятельно. Записывайтесь на консультацию в клинику «Энергия здоровья». Мы найдем решение Вашей проблемы.
Упражнения при ишиасе
Гимнастика является отличной лечебной и профилактической мерой при защемлении нерва. Рассмотрим основные упражнения, рекомендуемые в этом случае.
Шаг 1. Выпрямить плечевой пояс, позвоночник, шею и бедра поможет планка. Главное, чтобы она выполнялась правильно. Для этого нужно лечь на пол или мат лицом вниз, далее сделать упор на пальцы ног и руки
При этом локти важно расположить прямо под плечевыми суставами. Лопатки отводятся назад, живот напрягается
Бедра не должны провисать, для этого их потребуется напрячь. Далее, приняв положение, рекомендуется задержаться на 10 секунд или более. Требуется выполнить 3 подхода с перерывом 30 секунд.
Как выполнять упражнение планка
Шаг 2. Подъемы бедренной части хорошо тренируют ягодичные мышцы и поправляют положение тазовых костей. Для их выполнения требуется сесть с опорой на край дивана или лечь на пол. Колени нужно согнуть и расположить ноги так, чтобы они были на ширине бедер. Ступни опираются на пол. Тело требуется приподнять по направлению вверх, как бы выталкивая бедренную часть, а ягодицы в это время сводятся вместе. Выполняется 3 подхода по 10 повторов. Между подходами выдерживается перерыв в 1 минуту.
Подъем бедренной части
Шаг 3. Боковая планка хорошо прорабатывает мышцы живота, которые помогают позвоночнику справляться с нагрузкой на него. Для выполнения упражнения нужно лечь на бок, приподнять тело с опорой на локте и попытаться выпрямиться
В таком положении важно остаться на протяжении 10-30 секунд. Выполняется также 3 подхода
Упражнение повторяется и для второго бока.
Боковая планка
Шаг 4. Еще одно упражнение – скольжение по стене. Для его выполнения требуется встать спиной к стене, слегка прикасаясь к ней. Ладони следует поместить на стену и медленно сползать по ней, пытаясь добиться того, чтобы бедра получили горизонтальное положение. В таком положении следует задержаться на 5 секунд. Повторяется упражнение 5 раз.
Скольжение по стене
Шаг 5. Далее выполняются подъемы ног из положения лежа на спине. Сначала поднимается вверх одна нога, задерживается в поднятом положении 5 секунд, потому опускается, а ее место занимает другая нога. Требуется 5 повторов для каждой конечности.
Подъем ног
Шаг 6. Для выполнения мостика потребуется лечь на спину, согнув колени и поставив стопы на пол
Далее важно оторвать спину и ягодицы от пола с опорой на руки. В таком положении нужно находиться 5 секунд
Выполняется 5 повторов.
Мостик
Шаг 7. Для активации грушевидной мышцы делаются вращения. Лицом следует лечь на мягкую поверхность, отставить в сторону колено одной из ног. Лодыжка ноги укладывается на верхнюю часть колена противоположной конечности
Далее, не двигая бедрами, спиной и грудью, важно поднять внутреннюю часть согнутой ноги выше, насколько это возможно. Выполняется 3 подхода по 10 повторов
И столько же – для второй стороны тела.
Лицом следует лечь на мягкую поверхность
Шаг 8. Чтобы снизить болевой синдром в грыжевом диске, делаются следующие упражнения. Лежа на животе, ноги располагаются прямо, а руки сгибаются и кладутся вдоль тела. С опорой на локти требуется слегка приподняться и задержаться в таком положении на 5 секунд. Выполняется 10 повторов. Также можно, стоя на ногах и расположив руки на бедрах, отклониться назад на 5 секунд. Это упражнение выполняется 5 раз.
Упражнение для уменьшения боли
Шаг 9. Полезно делать и растяжку. Сухожилие в подколенной области можно растянуть, расположив на столе ступню, но при этом спина остается ровной. Далее требуется рукой потянуться к пальцам ног, наклоняясь. Должно чувствоваться натяжение сухожилия под коленом
В таком положении важно задержаться на 5 секунд
Растяжка
Шаг 10. Для растяжки спинных мышц требуется принять горизонтальное положение и притянуть к себе колени. Требуется задержаться на 30 секунд.
Растяжка спинных мышц
Шаг 11. Протянуть грушевидную мышцу поможет следующее упражнение: нужно лечь на пол и согнуть ноги в области колен, далее разместить одну из лодыжек на коленной чашечке другой ноги. Затем вторую ногу нужно обхватить в области бедра руками и потянуть к себе, аккуратно и медленно. Должно ощущаться натяжение ягодичной мышцы. Задерживаться в этом положении нужно на 30 секунд. Упражнение повторяется со сменой ног.
Как протянуть грушевидную мышцу
Видео – Упражнения при ишиасе
https://youtube.com/watch?v=RxyiLFLXde0
Чтобы избежать защемления седалищного нерва, важно проводить профилактику. К ней относятся поддержание осанки, отказ от ношения тяжелых грузов, сон на твердой кровати, нормализация веса
Важно не забывать о правильной и регулярной физической нагрузке, тогда ишиас вряд ли побеспокоит.
Бессоница или инсомния
Бессонница или инсомния – субьективный симптом, характеризующий неудовлетворенность сном, отсутствием бодрости после сна. Если эта неудовлетворенность сном происходит в течении одной недели – это эпизодическая инсомния, до 3 недель – кратковременная, более 3 недель – хроническая инсомния. У лабораторных мышей без сна через три дня наступает изменение сознания, через неделю коматозное состояние и смерть. Человек также не может жить без сна, как и без еды, питья, воздуха. Поэтому люди, которые говорят, что они совсем не спят – ошибаются. Они спят, но сон их прерывист, краток, неполноценен и нет чувства высыпания и бодрости после него.
– А какие виды нарушений сна существуют?
– Более 54 различных заболеваний нервной системы, психики и внутренних болезней проявляются нарушением сна.
Гормональный сбой
Это состояние вызывается разными причинами, но самые частые – стресс, нехватка йода, воспалительные процессы, хроническое недосыпание.
Стресс, влияющий на работу надпочечников. Эти органы, расположенные над почками, вырабатывают большое количество различных гормональных веществ, отвечающих за регуляцию сосудистого давления, адаптацию организма, половую функцию. В результате надпочечниковая функция нарушается, приводя к гормональному сбою. Кроме плохого самочувствия и сниженной работоспособности, пациенты жалуются на скачки артериального давления, головные боли, депрессию, нервозность, раздражительность, повышенную тягу к соли и сахару, медленное заживление ранок.
Недостаточная выработка гормонов щитовидной железы (гипотиреоз). Причиной такого состояния могут стать воспаление щитовидки, нехватка йода, перенесенные инфекции, работа с вредными веществами. Снижение уровня гормонов вызывает разбитость, падение артериального давления, апатию. Кроме этого, у больных возникают отеки, запоры, повышение массы тела, нарушения менструальной и половой функций.
Нехватка ночного сна. При постоянных недосыпаниях понижается выработка гормона мелатонина, вырабатываемого шишковидной железой – эпифизом, находящимся в головном мозге. Мелатонин отвечает за жизненные ритмы в организме, поэтому при его нехватке сбивается суточный ритм работы органов, сопровождающийся сонливостью, снижением работоспособности, ухудшением самочувствия.
Почему депрессия (почти по всем пунктам) совпадает с хронической болью?
Похожесть в симптоматике хронической боли и депрессии объясняется очень просто – мозг вырабатывает химическое вещество (нейротрансмиттер), которое проходит по нервным клеткам. А у этих заболеваний нервные клетки общие.
Хроническая боль оказывает очень сильное влияние на жизненные процессы человека. Люди, страдающие хронической болью, очень многое теряют в своей жизни: они не могут нормально спать, им приходится менять работу, отношения в семье часто портятся, сексуальная активность уже не та, что была раньше, изменяется и социальная жизнь. Такие изменения и потери не могут пройти для человека бесследно: некоторые больные находят в себе силы, чтобы с этим бороться, но многие просто уходят в депрессию.
Если провести сравнение между пациентами с хронической болью и депрессией и теми, у кого только болевой синдром без депрессивного состояния, то можно заметить следующее: первая группа людей страдает наиболее сильными болями, они не могут управлять своей жизнью, и часто пытаются бороться с болезнью нездоровыми способами.
Так как хроническая боль и депрессия имеют тесную взаимосвязь, то и лечение к ним применяют комплексное. Существуют даже лекарства, которые одновременно лечат и болевой синдром, и депрессию.
Почему развивается
Впервые понятие неврастении ввел американский врач Георг Бирд в 1869 году. Затем случаи заболевания были выявлены в Германии и Франции. В России о расстройстве узнали в 1899 году. В то время оно описывалось как состояние периодической усталости в юношеском возрасте. Постепенно признаки неврастении ограничили более узкими рамками.
Главной причиной расстройства становится стресс и переутомление. Стресс может быть:
- одномоментным, но высокой интенсивности – смерть близкого человека, потеря работы, развод.
- систематическим, но меньшей интенсивности, например, уход за тяжелым больным, психологический прессинг со стороны начальника и другие повторяющиеся конфликты, неспособность найти выход из сложившейся ситуации.
Особая роль отводится переутомлению, как физическому, так и умственному, а также дефициту сна и эмоциональному напряжению.
Важным звеном является способ мышления человека, манера поведения и сложившаяся система ценностей, поскольку нередко нервное напряжение, переживания возникают на фоне идущих вразрез потребностей и возможностей больного с реалиями действительности. Однако в данной ситуации стоит учитывать уровень адаптивности к изменяющимся условиям, ведь каждый человек реагирует на одно и то же обстоятельство по-разному: кто-то справляется легко, практически без усилий, другой испытывает большие сложности и напряжение.
Таким образом, причиной неврастении становятся состояния, приводящие к дисгармонии нервной системы, нарушающие баланс между процессами возбуждения и торможения, вызывающие ее истощение.
Ведущая роль принадлежит профессиональному стрессу, сформированному тремя факторами: большой объем важной информации, обязательный к усвоению, нехватка времени, высокие амбиции. Подобная ситуация характерна для людей, занимающих руководящие должности, требующие высокой ответственности, или трудовая деятельность которых проходит в условиях конкуренции
Такой вид неврастении известен под различными названиями: информационный, экспериментальный невроз; синдром менеджера, белых воротничков.
Помимо основных причин, существуют и предрасполагающие факторы:
- инфекции;
- тяжелые, истощающие хронические заболевания;
- интоксикации;
- эндокринные заболевания;
- нарушение распорядка дня – недостаточный отдых;
- недоедание, авитаминоз;
- вредные привычки– алкоголь, курение, наркотики;
- черепно-мозговая травма;
- заболевания головного мозга – опухоли, нейроинфекции;
- внутричерепная гипертензия.
Астеническому неврозу нередко подвергаются люди с астенической конституцией (худощавость, тонкие удлиненные конечности, узкие плечи и грудная клетка). Они характеризуются быстрой утомляемостью и неспособностью переносить длительные интенсивные нагрузки, сниженным психическим тонусом и физической слабостью.
Панические атаки симптомы
Люди с паническим расстройством очень часто в течение долгого времени не обращаются к врачу и не говорят своим близким о существующей проблеме. Как правило, человек либо думает, что проблемы нет, и он сам сможет справиться со своим плохим самочувствием, насильно преодолевая все признаки панической атаки, либо он стесняется своей «слабости», либо вовсе боится, что его «отправят в психушку». В этом совершенно нет необходимости. Однако лечить внезапный и регулярный панический страх – необходимо.
«Когда у меня впервые случилась паническая атака, мне пришлось вызвать скорую. Мне просто дали глицин и больше ничего не сказали. После этого я прошел весь кардиологический центр и сдал все анализы. Мне сказали, что я абсолютно здоров. Домашние и друзья считали, что я притворяюсь. Я старался не обращать внимания на приступы, успокаивал себя тем, что, когда приду домой, все будет нормально. Иной раз загонял себя специально в автомобильную пробку, чтобы преодолеть свой страх. Творился такой кошмар, что хоть бросай машину и уходи. Иногда я так и делал. Бросал машину у метро, а на следующий день приезжал и забирал. Хотя до этой болезни вообще спокойно переносил пробки», — пациент, Павел (41 год).
Для начала рассмотрим симптомы, с которыми Вы наверняка сможете прийти к доктору и сказать: «Доктор, у меня панические атаки. Что делать?»
Психоэмоциональный компонент панической атаки. Симптомы и признаки:
— Внезапные безосновательные приступы страха/тревоги/паники, длящиеся от нескольких минут до нескольких часов
— Ожидание внезапной смерти, ожидание приступа
— Навязчивые мысли (обычно связаны со смертью)
— Помутнение сознания
— Чувство дереализации («я отдельно, мир отдельно», «мир через целофан», «как в аквариуме»)
— Постоянное чувство тревоги
— Различные фобии (агорафобия, социофобия и др.)
— Бессонница, «кошмарные» сновидения
— Сниженный фон настроения, плаксивость
— Раздражительность, агрессивность
«Летом 2014 года я поняла, что регулярно не могу заснуть до 5-6 часов утра. Душное лето усугубляло мое состояние, я постоянно испытывала чувство нехватки воздуха, у меня учащалось сердцебиение, в голове возникали навязчивые мысли: «А вдруг я умираю?», — паника нарастала, но двигаться или вызывать скорую не было сил. Так я лежала до утра, когда от усталости и постоянного напряжения глаза сами закрывались. Такое случалось несколько раз в неделю», — пациент, Елена (28 лет, менеджер).
Физиологический компонент панической атаки. Симптомы и признаки:
— Головокружение, головная боль, тяжесть в голове, шум в голове/в ушах
— Нехватка воздуха, удушье, одышка
— Учащенное сердцебиение, ощущение перебоев в работе сердца, боль в сердце
— Тошнота, дискомфорт в животе
— Озноб, жар, потливость
— Дрожь в руках, в ногах, в теле
— Напряжение в мышцах, онемение конечностей
— Расстройство желудочно-кишечного тракта
— Чувство усталости, слабость, упадок сил
«5 лет назад я неудачно пролечился антибиотиками и после этого у меня начались с проблемы с желудком. Все эти годы мучала постоянная диарея. Я обращался к паразитологу, гастроэнтерологу, иммунологу и другим специалистам. Никаких заболеваний анализы и клинические исследования не выявляли. Пробовал лечиться пробиотиками-пребиотиками, но все безрезультатно. Начали беспокоить и другие симптомы: тяжесть в голове, напряжение в спине и шее, тревога без всякой причины, страх за свое здоровье, иногда бешено колотилось сердце, утром после сна возникало легкое головокружение и еще, конечно, преследовали постоянная усталость и разбитость», — пациент, Андрей (31 год).
Важными симптомами панических атак также являются их систематичность и регулярность. Интервал между приступами панического страха может варьироваться от нескольких минут до нескольких дней или месяцев, однако их регулярное проявление свидетельствует о том, что Вы страдаете от панического расстройства.
Последствия стресса
По тем или иным причинам отказались от лечения стрессового состояния?
Будьте готовы к тому, что затянувшийся стресс может стать причиной:
Регулярные стрессы приводят к повышению уровня глюкокортикоидов. Эти вещества могут стать причиной развития мышечной дистрофии. Большое количество гормонов быстро поглощает кальций. По этой причине пациенты нередко страдают от остеопороза.
Не удивительно, что многие врачи называют стрессовые состояния бомбами замедленного действия. Заранее никогда невозможно предсказать, по каким органам они “ударят”. Мы настоятельно рекомендуем бороться со стрессами на ранних стадиях. Не затягивайте развитие процесса! Помните, что терапия стресса на ранних стадиях является более простой и быстрой, чем на запущенных.

На что обратить внимание при проведении ботулинотерапии
Индивидуальный подход. Доза Ботокса и место инъекции определяются врачом для каждого пациента индивидуально, с учётом характера и выраженности процесса, а также других факторов. Поэтому необходима предварительная консультация невролога, который будет проводить лечение.
Контроль. Процедура проводится под контролем электронейромиографии, КТ навигации, когда положение иглы в мышце контролируется с помощью компьютерной томографии, либо ультразвуковой диагностики.
Профессионализм
Важно, чтобы лечение проводил в совершенстве владеющий методикой ботулинотерапии врач-невролог. Иначе процедура может оказаться безуспешной и даже опасной
В Клиническом госпитале на Яузе ботулинотерапию проводят сертифицированные врачи, кандидаты медицинских наук с большим опытом практической работы.
Как вести себя во время приступа, чтобы уменьшить его интенсивность
Зачастую, несмотря на терапию, паническая атака все же происходит. В этом случае рекомендуется придерживаться следующей тактики:
отойти в сторону от потока прохожих и дороги, если приступ произошел в людном месте;
принять экстренные лекарства, если они назначены врачом;
переключить внимание с внутренних ощущений на окружающие предметы: постараться назвать то, что находится перед глазами, обозначить основные характеристики рассматриваемых объектов (цвет, материал и т.п.);
сосредоточиться на звуках и физических ощущениях, мысленно перечислить их;
контролировать дыхание: оно должно быть ровным, медленным, глубоким; длительность вдоха и выдоха не менее 4 секунд для каждой фазы;
справиться с гипервентиляцией и переизбытком кислорода с помощью дыхания в пакет или воздушный шарик;
поочередно расслабить напряженные мышцы;
делать что-либо, требующее концентрации внимания, например, включить незамысловатую игру на смартфоне: сосредоточение на процессе помогает снизить уровень эмоциональности.
Если паническая атака случилась у близкого человека важно обеспечить его безопасность и по возможности увести в спокойное, тихое место. Приступ пройдет самостоятельно в течение 10-30 минут.
Ортопедические изделия для позвоночника
Медицинские бандажи и корсеты для позвоночника созданы для лечения боли и мышечного спазма. Современные бандажи и корсеты эффективно борются с болью и повышают уровень физической активности. В зависимости от диагноза применяются изделия с большим или меньшим потенциалом для стабилизации поясничного отдела позвоночника.
Поясничные бандажи и корсеты с большей высотой и более жесткими стабилизирующими элементами лучше стабилизируют и поддерживают позвоночник в нужном положении. Возможность двигаться без боли и участвовать в социальной жизни нивелирует кажущуюся громоздкость даже самых жестких корсетов.
Стильный ортез – практическое руководство

Может ли ортезирование позвоночника быть модным и стильным? Ответ можно получить, прочитав нашу брошюру. Узнайте о том, как одновременно заботиться о своем здоровье и одеваться соответственно случаю.
Лечение может быть модным!
Продукция medi для эффективной помощи Вашей спине

Бандажи и корсеты medi
Компания medi производит большое количество ортопедических приспособлений для лечения самых разных заболеваний. Сотни тысяч людей по всему миру отмечают высокую эффективность продукции medi, в том числе предназначенной для лечения боли в спине. Одновременно пациенты указывают на высокий комфорт и долговечность продукции. Благодаря специальному дизайну все поясничные бандажи medi легко надеть. Дополнительный комфорт в положении сидя также обеспечивается дизайнерским решением – специальная выкройка в области паховых складок.
Стабилизация поясничного отдела позвоночника с помощью ортопедической продукции medi не сопровождается ослаблением мышц, а тем более атрофией. Как уже упоминалось, возможность двигаться без боли повышает физическую активность пациентов. Кроме того, ортопедическая поддержка направлена на устранение чрезмерной и/или болезненной подвижности, а не на иммобилизацию, являющуюся причиной функционального бездействия мышц и их ослабления.
Узнать больше об ортопедических изделиях medi для позвоночника. Используйте фильтр в левой части экрана для выбора нужного Вам изделия.
Источники
1 Klein, Dr Christoph (2014): Orthopaedics for patients. Understanding medicine. Remagen: Published Michels-Klein, p. 277.
Почему болит спина?
Это может быть связано с заболеваниями внутренних органов, травмой позвоночника (в т. ч. переломом), неврологические боли обычно указывают на остеохондроз, а иногда это симптом патологии ЖКТ, камней в почках и др.
Кроме того, спина в некоторой степени предрасположена к травмированию и боли. Позвоночник осуществляет как минимум 4 функции: опорную, защитную, амортизационную и двигательную. Поэтому если появилась боль, это может быть следствием плохой осанки, сильной единовременной нагрузки, резкого движения или поворота.
Что делать при боли в спине?
Обратиться к врачу, пройти обследование. На основании диагностики станет ясно, как вылечить боль в спине, в зависимости от ее первопричины.
Лечение невралгии тройничного нерва
Лечение направлено:
- на устранение причины повреждения;
- на облегчение состояния пациента;
- на стимуляцию восстановления структур нерва;
- на уменьшение возбудимости триггерных зон.
Правильно подобранное лечение позволяет снизить частоту, интенсивность и длительность болевых волн, и в идеале добиться стойкой ремиссии.
Медикаментозное лечение
Тригеминальная невралгия требует комплексного лечения с использованием препаратов нескольких групп:
- противосудорожные (карбамазепин и аналоги): снижают возбудимость нервных волокон;
- миорелаксанты (баклофен, мидокалм): уменьшают мышечные спазмы, улучшают кровообращение, снижают болевые ощущения;
- витамины группы В (нейромультивит, мильгамма): стимулируют восстановление нервных волокон, оказывают антидепрессивное действие;
- антигистаминные (димедрол): усиливают действие противосудорожных средств;
- седативные и антидепрессанты (глицин, аминазин): стабилизируют эмоциональное состояние пациента.
При сильных болях могут быть назначены наркотические анальгетики. Раньше активно использовались лекарственные блокады (обкалывание проблемной зоны анестетиками), но сегодня этот способ лечения почти не используется. Он способствует дополнительному повреждению нервных волокон.
В обязательном порядке проводится лечение первопричины заболевания: устранение стоматологических проблем, прием препаратов для улучшения мозгового кровообращения и т.п.
Физиотерапия и другие немедикаментозные методики
Немедикаментозные методы хорошо дополняют лекарственную терапию и способствуют стабилизации состояния пациентов. В зависимости от состояния и сопутствующих заболеваний могут быть назначены:
ультрафиолетовое облучение: тормозит прохождение импульсов по нервным волокнам, оказывая обезболивающее действие;
лазерная терапия: снижает болевые ощущения;
УВЧ-терапия: улучшает микроциркуляцию и предотвращает атрофию мышц;
электрофорез с анальгетиками или спазмолитиками для облегчения болевого синдрома и расслабления мускулатуры;
диадинамические токи: снижают проводимость нервных волокон, значительно увеличивают интервалы между приступами;
массаж лица, головы, шейно-воротниковой зоны: улучшает кровообращение и отток лимфы, улучшая питание тканей; должен проводиться с осторожностью, чтобы не задеть триггерные зоны и не спровоцировать приступ; курс проводится только в период ремиссии;
иглорефлексотерапия: способствует снятию болевого синдрома.
Хирургическое лечение
Помощь хирургов незаменима, когда требуется устранить сдавление нерва. При наличии показаний проводятся:
- удаление опухолей;
- смещение или удаление расширенных сосудов, давящих на нерв (микрососудистая декомпрессия);
- расширение костных каналов, в которых проходят ветви нерва.
Ряд операций направлен на снижение проводимости нервного волокна:
- воздействие гамма-ножом или кибер-ножом;
- баллонная компрессия тригеминального узла: сдавливание узла с помощью наполненного воздухом баллона, установленного в непосредственной близости от него, с последующей гибелью нервных волокон; операция часто приводит к частичной потере чувствительности и уменьшению движения мускулатуры;
- резекция тригеминального узла: проводится редко ввиду сложности и большого количества осложнений.
Депрессия и боль это замкнутый круг?
Любая боль заставляет человека эмоционально реагировать. Появление боли всегда сопровождается возбужденностью, раздражительностью и тревогой. И это нормальная реакция на боль. Тем более, что по мере утихания болевого ощущения, постепенно успокаивается и эмоциональное состояние. А вот с хронической болью дела обстоят не так. В связи с тем, что она присутствует у человека почти постоянно, то и напряженное состояние стресса тоже не проходит. А это со временем приводит к разным нарушениям психики, в том числе и к депрессии.
У хронической боли и депрессии есть ряд общих симптомов. К ним относятся: частые смены настроения; постоянное чувство тревоги и злости; заниженная самооценка; проблемы в семье; хроническая усталость; путающиеся мысли; боязнь физической травмы; беспокойные мысли о финансах, своей работе; повышенная раздражительность; бессонница; снижение либидо; самоустранение от социальной активности; резкое увеличение массы тела или ее снижение.
Симптомы
Непроизвольные движения мышц лица является единственным симптомом гемифациального спазма. Усталость, тревога или чтение могут ускорить движения. Спонтанный гемифациальный спазм проявляется лицевыми спазмами, которые представляют собой миоклонические судороги и аналогичны сегментарным миоклонусам, которые могут возникать и в других частях тела. Постпаралитический гемифациальный спазм, например после паралича Белла, проявляется как синкинезия лица и контрактура.
Существует ряд состояний похожих на гемифациальный спазм.
Спазм жевательной мышцы
Гемиспазм жевательной мышцы аналогичен гемифациальному спазму и возникает при раздражением моторного тройничного нерва. Это редкое состояние,представляющее собой сегментарный миоклонус, и проявляющееся односторонними непроизвольными сокращениями мышц,иннервируемых тройничным нервом (жевательных). Как и при гемифациальном спазме, гемиспазм жевательной мышцы хорошо лечится с помощью медикаментов и ботулинического токсина. Кроме того, есть свидетельства того, что в некоторых случаях может быть эффективно хирургическое лечение.
Миоклонические движения
Миоклонические движения в лицевой мускулатуре могут также возникать при поражениях головного мозга или ствола мозга. Они отличаются от гемифациального спазма распределением аномальных движений (более генерализованные, возможно, двусторонние), и могут быть диагностированы методами нейрофизиологии.Методы визуализации могут выявить более глубокие причины. Центральный миоклонус неплохо поддается противосудорожной терапии.
Оромандибулярная дистония
Оромандибулярная дистония – это мышечная дистония, влияющая на нижнюю мускулатуру лица, преимущественно челюсти, глотку и язык. Если оромандибулярная дистония встречается в сочетании с блефароспазмом, то это называется синдромом Меджа.
Ботулинотерапия наиболее эффективна при лечении оромандибулярной дистонии. Медикаменты также в определенной степени применяются для оромандибулярной дистонии.
Краниофациальный тремор
Краниофациальный тремор может быть ассоциирован с эссенциальным тремором, болезнью Паркинсона, дисфункцией щитовидной железы, нарушениями электролитного баланса. Это состояние редко возникает изолированно. Фокальные моторные приступы необходимо иногда отличить от других двигательных лицевых расстройств, в частности, гемифациального спазма. Постиктальная слабость и более активное вовлечение нижней части лица являются отличительными чертами фокальных моторных приступов.
Хорея лица
Фациальная хорея возникает в контексте системного двигательного расстройства (например, болезнь Хантингтона, хорея Сиденхема). Хорея является эпизодически возникающим комплексом движений без паттерна. Похожее состояние, спонтанная орофациальная дискинезия, возникает у пожилых людей без зубов. Как правило, установка протезов дает хороший эффект.
Тики
Тики лица представляют собой короткие, повторяющиеся, скоординированные самопроизвольные движения, сгруппированных мышц лица и шеи. Тики могут возникать физиологически или в связи с диффузной энцефалопатией. Некоторые лекарства (например, противосудорожные препараты, кофеин, метилфенидат, антипаркинсонические препараты) могут быть причиной тиков. Единичные, повторяющиеся, стереотипные движения являются характерными для тиков.
Миокимия лица
Фациальная миокимия проявляется червеобразными подергиваниями под кожей, часто с волнообразным распространением. Это состояние отличается от других аномальных движений лица характерными разрядами на ЭМГ, представляющими собой короткие, повторяющиеся всплески потенциалов двигательных единиц в диапазоне 2-60 Гц, с периодами молчания до нескольких секунд. Миокимия лица может возникнуть при любом процессе в стволе головного мозга. Большинство случаев миокимии лица идиопатические, и излечиваются самостоятельно в течение нескольких недель.