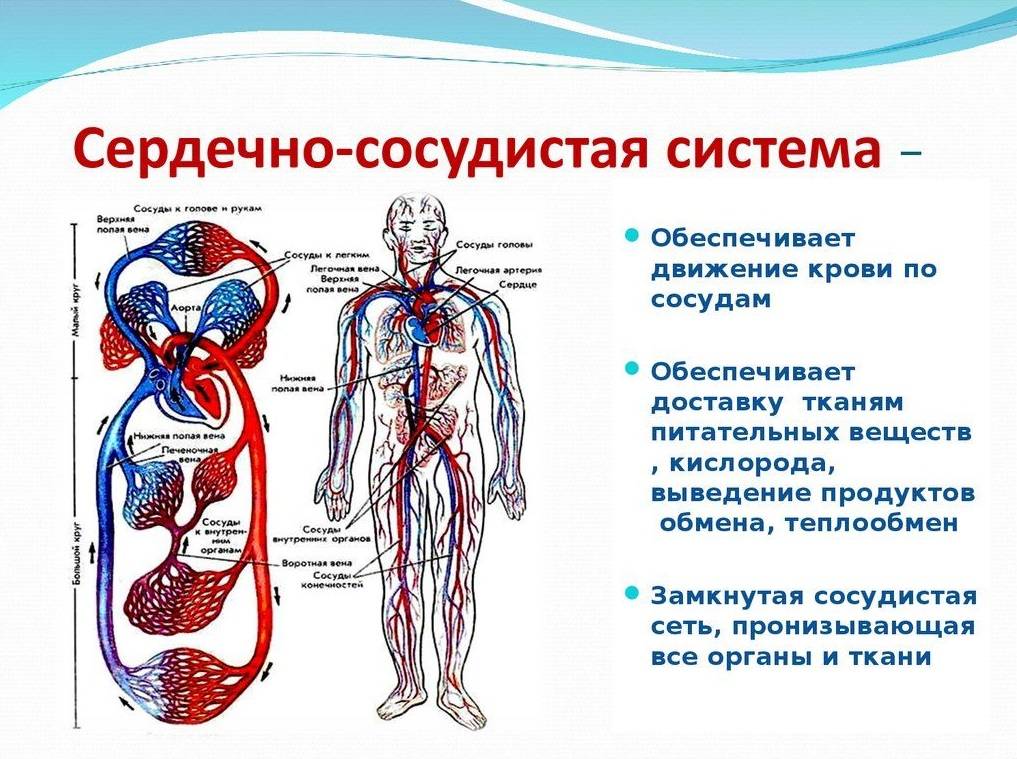
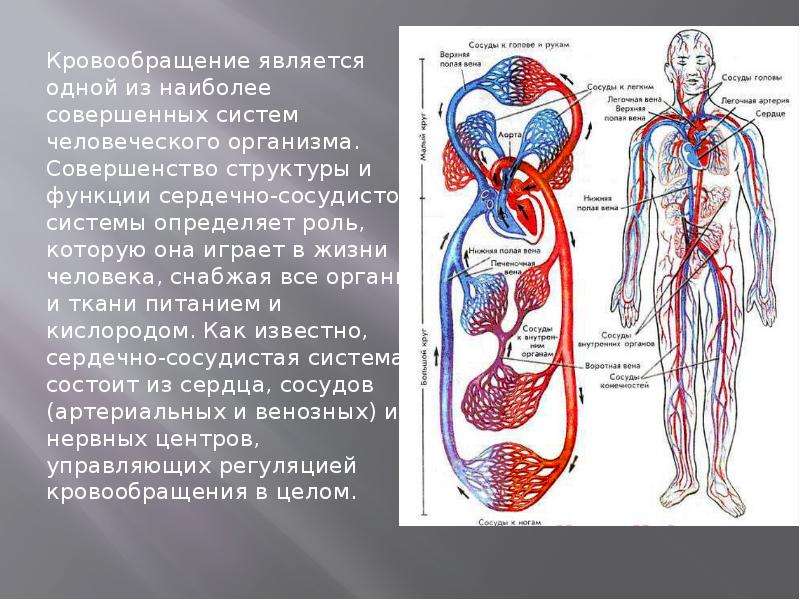
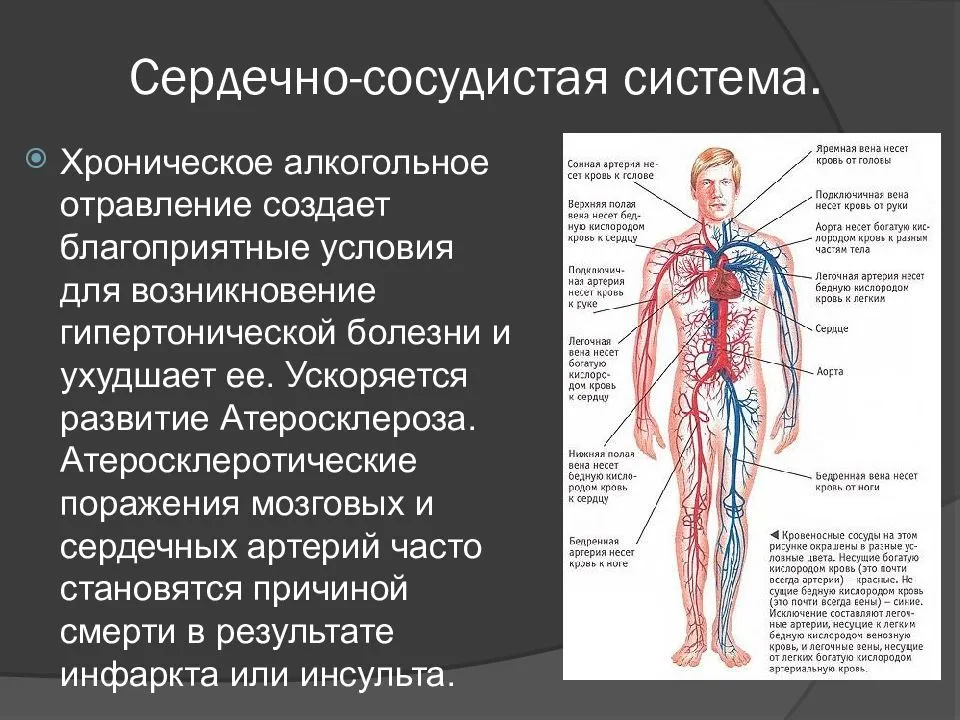
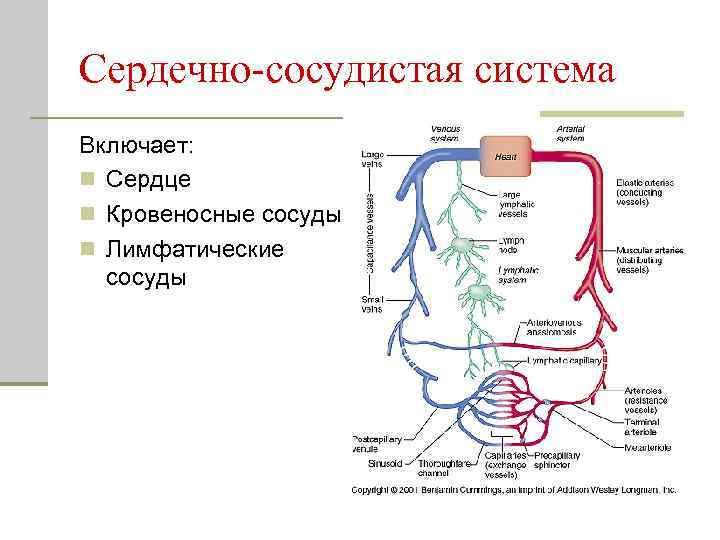
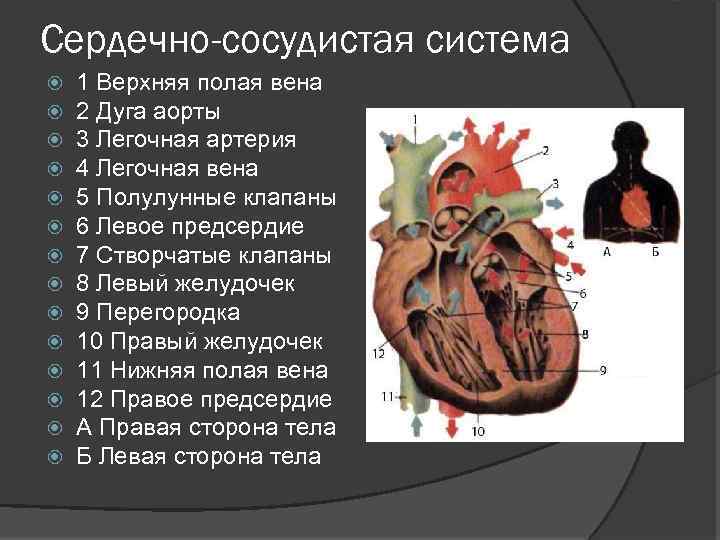
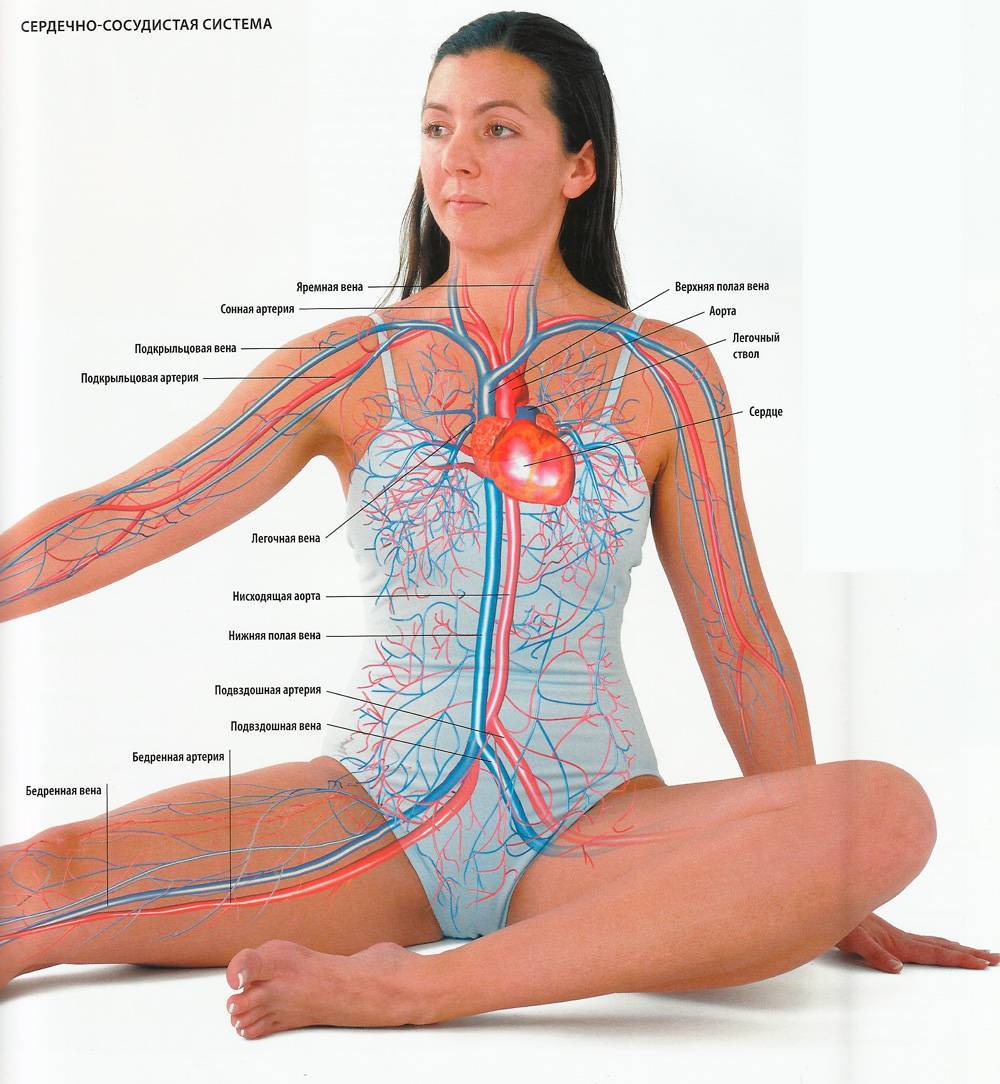
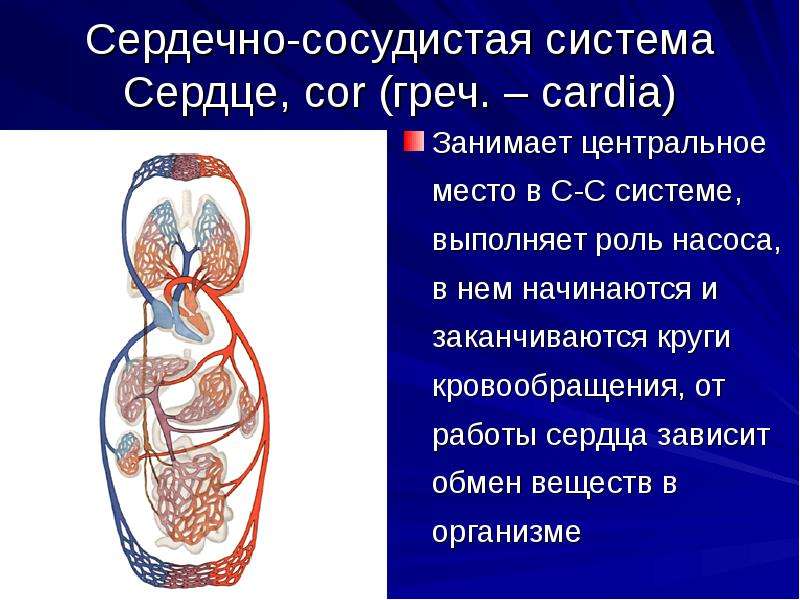
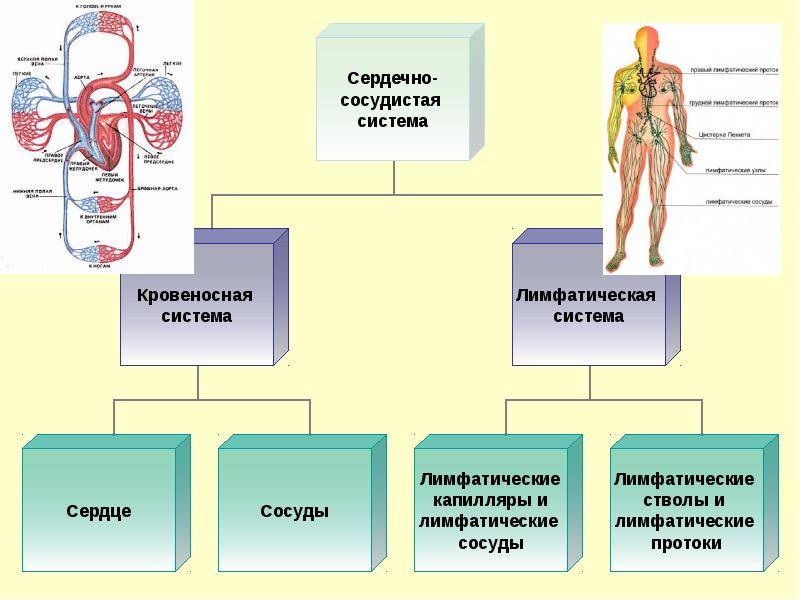
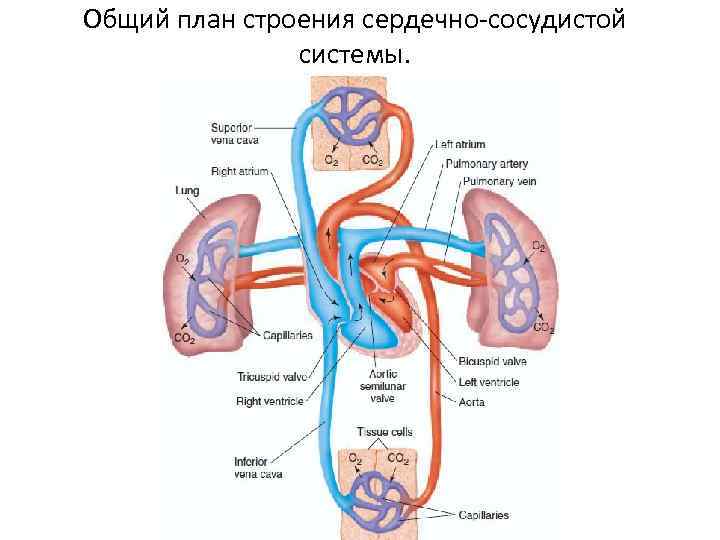
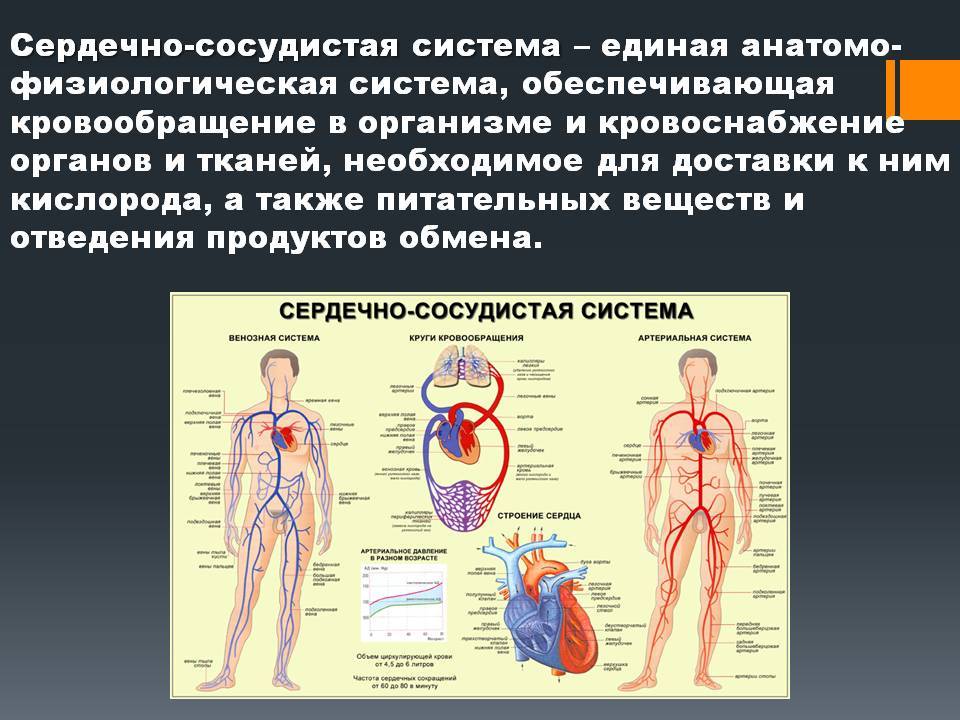
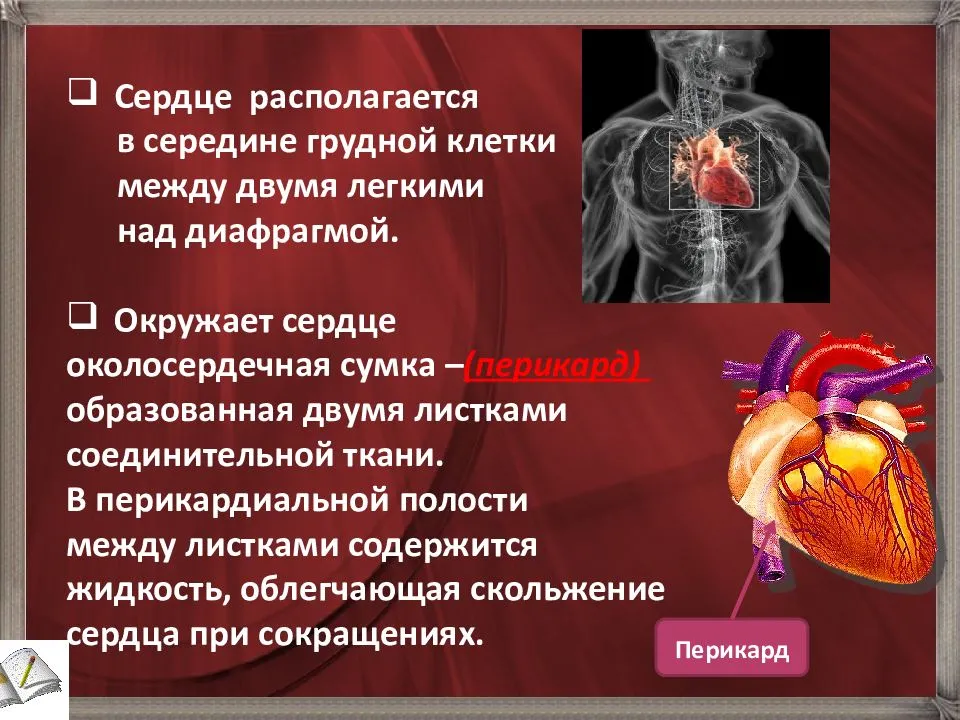
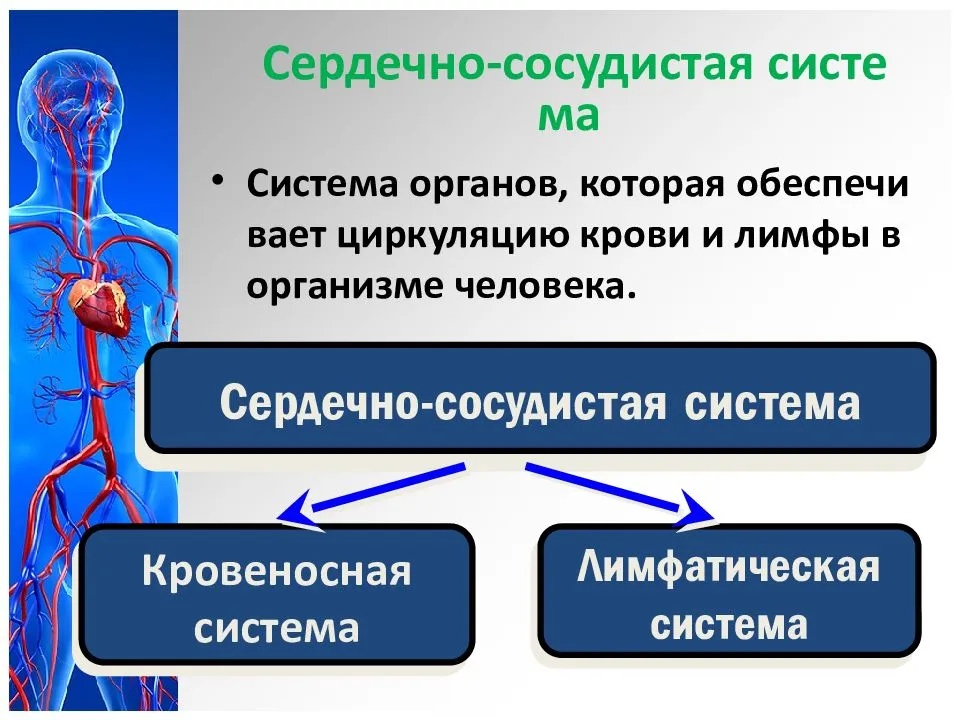
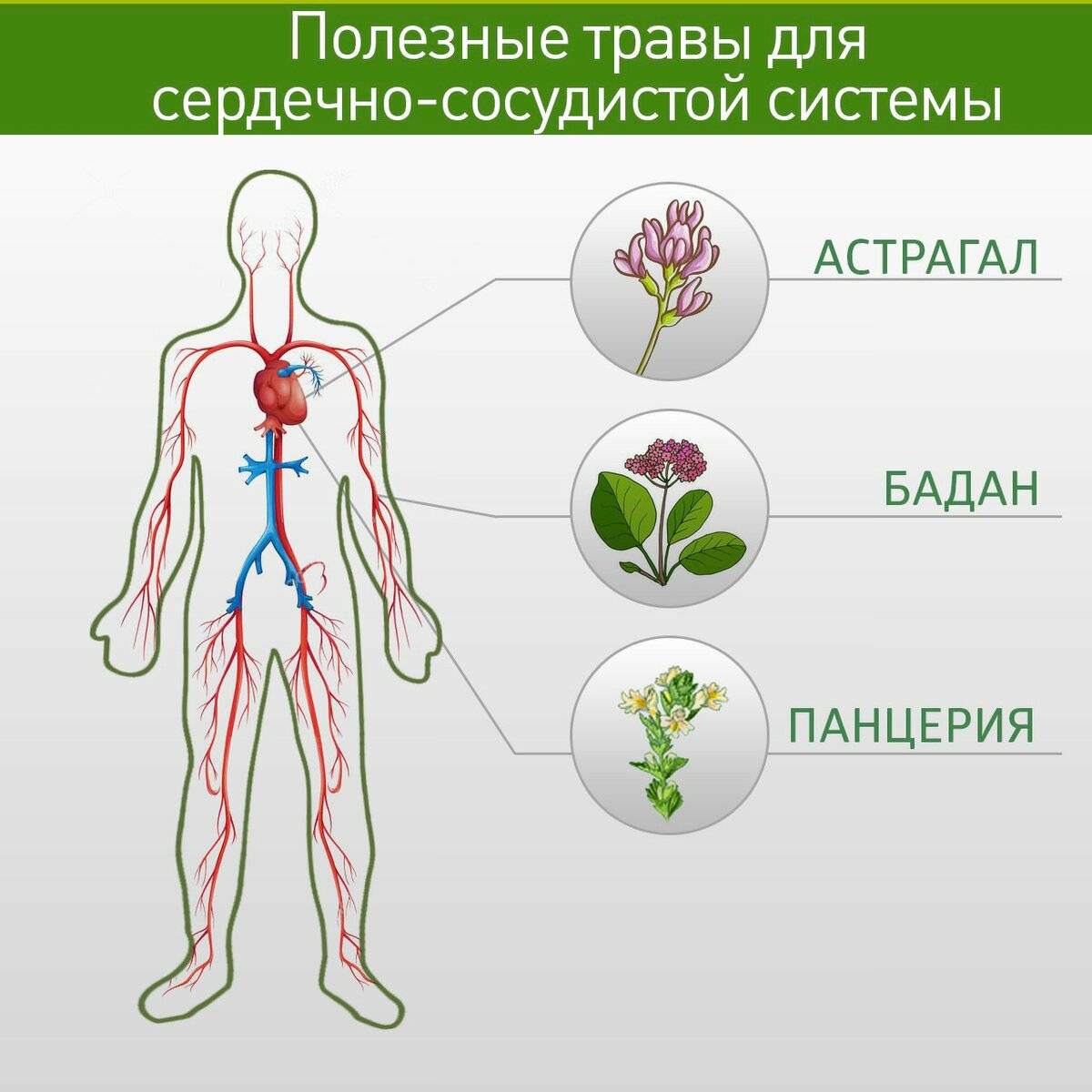
Причины развития ССЗ
Поражения сердца и сосудов относятся к мультифакторным патологиям – возникают на фоне нескольких предрасполагающих условий. Основная причина подавляющего большинства сердечных и цереброваскулярных патологий – повышение в крови уровня липопротеинов низкой плотности (ЛПНП). Увеличение их концентрации приводит к избытку холестерина, формирующего бляшки на стенках сосудов, сужающего их просвет.
Немаловажную роль в развитии ССЗ играет наследственная предрасположенность – в группе риска лица, ближайшие родственники (братья, сёстры, родители) которых имеют соответствующее заболевание. Вероятность развития сердечно-сосудистых патологий повышает сахарный диабет, болезни почек и щитовидной железы, инфекции (чаще всего стрептококковые – ангина, скарлатина, рожистое воспаление, импетиго). У женщин пусковым фактором становятся состояния, сопровождающиеся гормональной перестройкой: чаще – климакс, реже – беременность.
К ведущим факторам риска относятся особенности образа жизни и их неблагоприятные последствия:
Гиподинамия. Малоподвижный образ жизни негативно влияет на состояние сосудистых стенок и миокарда, повышает риск тромбозов, способствует возникновению лишнего веса, сахарного диабета.
Погрешности диеты. Повышенное потребление соли повышает риск гипертонической болезни, избыток сладкого в рационе влечёт сахарный диабет, ожирение, повышает уровень ЛПНП. Злоупотребление животными жирами способствует развитию атеросклероза. Недостаток белков, микроэлементов (калия, магния, железа, меди, цинка, селена), большинства витаминов негативно влияет на состояние сосудов и сердца, функцию миокарда.
Психоэмоциональный стресс. Острый стресс сопровождается выбросом адреналина, повышающего нагрузку на сердце, что может привести к инфаркту миокарда. Хронический стресс сопровождается повышенным уровнем кортизола, замедляющего выработку гормона роста. Дефицит этого гормона у взрослых опосредованно провоцирует развитие ССЗ.
Избыточная масса тела – как правило, следствие воздействия перечисленных выше факторов. Ожирение является благоприятным условием возникновения тромбоэмболий, способствует повышению уровня ЛПНП, создаёт дополнительную нагрузку для сердца и сосудов.
Вредные привычки. Каждый эпизод злоупотребления спиртным влечёт снижение сократительной функции миокарда, нарушает кровообращение. Табакокурение приводит к повышению артериального давления, провоцирует тромбообразование, формирование атеросклеротических бляшек, увеличивает риск аритмии.
Часто одно первично возникшее ССЗ влечёт развитие другого. Так, атеросклероз и артериальная гипертония являются основными причинами ишемической болезни сердца, ревмокардит нередко приводит к приобретённым порокам, аритмии сердца, а нарушения сердечного ритма – к тромбоэмболии артерий, снабжающих кровью конечности и внутренние органы.
ЭХО-кардиографию (ЭХО-КГ)
При выявлении у пациента в ходе осмотра повышенных цифр артериального давления, расширения границ сердца, шумов при выслушивании сердца, выявлении на ЭКГ патологических изменений, а также, если на рентгенограмме органов грудной клетки видны изменения размера и формы сердца, нетипичное его расположение, или же определяются видоизмененные аорта и легочная артерия, врач назначает ультразвуковое исследование сердца: трансторакальную ЭХО-кардиографию.
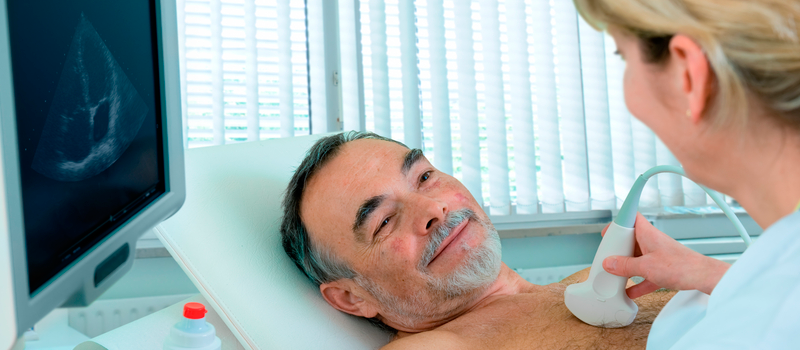
ЭХО-кардиография (ЭХО-КГ, УЗИ сердца) это ультразвуковой метод исследования строения и функции сердца. Метод основан на улавливании датчиком отраженных от структур сердца ультразвуковых сигналов и преобразовании их в изображение на экране монитора. При выполнении ЭХО-КГ врач оценивает:
- размеры сердца и его камер, а также давление в них,
- состояние предсердий и желудочков (камер сердца) и клапанов сердца,
- толщину стенок сердца, их структуру и целостность,
- сократительную функцию миокарда (работу сердечной мышцы),
- особенности движения крови внутри сердца через клапаны
- состояние внешней оболочки сердца – перикарда
- состояние легочной артерии и аорты, давление в них.
ЭХО-КГ является основным методом диагностики острых и хронических заболеваний сердца: пороков, воспалительных заболеваний клапанного аппарата сердца и его оболочек (эндокардит, перикардит). При данном исследовании также проводится оценка и уточняется степень гипертрофии миокарда, наличие дисфункции работы сердечной мышцы при ее поражении (инфаркт, миокардит), наличие тромбов в полостях сердца. Врач-кардиолог или терапевт, соотнося данные, полученные при ЭХО-КГ с клинической картиной, решают вопрос о тактике дальнейшего ведения пациента.
Цель лечения
Целью лечения тироксином является достижение клинического и биохимического эутиреоза, контролируемого по достижению желаемой концентрации ТТГ, и избежание передозировки. Лечение предотвратит прогрессирование гипотиреоза с риском гипометаболической комы (микседемной комы), улучшает качество жизни, снижает риск сердечно-сосудистых осложнений, нарушений менструального цикла и улучшает фертильность. Лечение беременной предотвращает акушерские осложнения и обеспечивает правильное развитие ЦНС ребенка. Лечение детей предотвращает неврологические и соматические осложнения.
Недостаточная доза тироксина приводит к стойким симптомам гипотиреоза, повышению уровня холестерина и холестерина ЛПНП, когнитивным нарушениям, повышению диастолического артериального давления, увеличению веса, повышенному риску ишемической болезни сердца, фибрилляции предсердий, сердечной недостаточности и сердечно-сосудистой смертности.
Повышение диастолического артериального давления
Передозировка тироксином приводит к появлению симптомов гипертиреоза, сердечно-сосудистых заболеваний, включая фибрилляцию предсердий и остеопороз с повышенным риском переломов.
- Преимущества лечения явного гипотиреоза достигаются в любом возрасте.
- Преимущества лечения субклинического гипотиреоза зависят от возраста — они наиболее выражены у молодых людей в период деторождения.
- Лечение после 60 лет не улучшает качество жизни и не снижает смертность от сердечно-сосудистых заболеваний.
- У детей лечение субклинического гипотиреоза остается спорным, в большинстве рекомендаций указывается, что лечение случаев с концентрацией ТТГ 5-10 мЕд / л не является необходимым и не улучшает психомоторные и соматические параметры ребенка. Однако это необходимо в случае концентрации ТТГ> 10 мЕд / л.
Беременным женщинам также требуется лечение в субклинической фазе гипотиреоза.
При каких видах спорта развивается “сердце спортсмена”?
Для того, чтобы в сердечной мышце сформировались указанные приспособительные механизмы, человек должен длительно и профессионально заниматься определенными видами спорта, с регулярными тренировками. Обычно спортивное сердце формируется при занятиях скоростными видами спорта, требующими большой выносливости. К таким видам относятся бег на дальние дистанции, лыжный спорт, триатлон, велоспорт.
При более силовых же видах спорта (тяжелая атлетика, борьба, бокс, групповые игры и др.) гипертрофия развивается редко, в единичных случаях, и то, как правило, при предрасположенности спортсмена к кардиологической патологии.
Профилактика
Первичная профилактика болезни заключается в её предупреждении, вторичная направлена на предотвращение осложнений, обострений рецидивов при уже имеющейся патологии. Первичная профилактика кардиоваскулярных болезней в первую очередь зависит от пациента и заключается в пересмотре образа жизни – чтобы оставаться здоровым, нужно обеспечить сбалансированное питание, отказаться от вредных привычек, избавиться от лишнего веса, больше двигаться.
Рекомендации врачей при ССЗ в рамках вторичной профилактики:
здоровый образ жизни;
лечение сопутствующих заболеваний – контроль уровня глюкозы в крови при сахарном диабете, нормализация концентрации гормонов щитовидной железы при расстройствах её функции;
поддержание нормального артериального давления;
пожизненный приём аспирина (для снижения вязкости крови и предупреждения тромбоэмболических осложнений), статинов (для профилактики атеросклероза).
Диагностические критерии
Для того, чтобы выявить сформировавшееся спортивное сердце, каждому спортсмену необходимо ежегодно выполнять УЗИ сердца (эхокардиоскопию, Эхо-КС). Эта методика позволяет достоверно оценить объем сердца, ударный объем крови, размеры предсердий и желудочков, а также толщину стенок миокарда. Если эти показатели превышают нормальные намного, спортивный врач должен решить вопрос о прекращении или уменьшении интенсивности тренировок. Кроме этого, в оценке тренированности сердечной мышцы может помочь и проведение простейшего Гарвардского степ-теста (основывается на подсчете ЧСС после нагрузки).
сердце спортсмена на ЭхоКГ (УЗИ)
Кроме Эхо-КС, всем спортсменам обязательно проведение ЭКГ раз в полгода. На ЭКГ можно увидеть косвенные признаки гипертрофии левого желудочка (отклонение электрической оси сердца (ЭОС) влево, нарушения процессов реполяризации, иногда по всем стенкам левого желудочка, а также нарушения проводимости по атрио-вентрикулярному узлу и/или по системе пучка Гиса).
признаки гипертрофии левого желудочка на ЭКГ
Гипертензия (повышенное АД)
У собак данная патология может быть только вторичной, т.е. на фоне какого-то основного заболевания. Именно поэтому после того, как было обнаружено повышенное кровяное давление, обследование животного должно продолжиться, чтобы выяснить, в чем причина отклонения от нормы.
О гипертензии говорит систолический показатель выше 160 мм рт.ст. Выше 180 мм рт.ст. – это уже признак стойкой и длительной патологии, и уже есть необходимость проводить немедленную гипотензивную терапию.
Причины
- патологии выделительной системы (в частности, хроническая почечная недостаточность – занимает лидирующее место среди всех причин);
- синдром Кушинга (в организме вырабатывается избыток кортикостероидов);
- болезни щитовидной железы;
- сбои в работе сердечно-сосудистой системы, сердечные аритмии;
- сахарный диабет;
- акромегалия у щенков (нарушения в работе гипофиза и непропорциональное увеличение размеров лап и черепа на фоне всего тела);
- болезнь Вакеза или полицитемия (чрезмерная выработка эритроцитов в крови);
- опухолевый процесс в надпочечниках;
- гиперэстрогенизм у сук (избыточная выработка эстрогена).
На что обратить внимание
Повышенное давление очень часто протекает бессимптомно
Со временем, если состояние прогрессирует, появляются признаки, которые начинают привлекать к себе внимание и должны натолкнуть на мысль проверить состояние АД у собаки:
- ухудшается или пропадает зрение (питомец начинает натыкаться на предметы и плохо ориентируется в пространстве);
- в состоянии покоя глаза могут совершать маятниковые движения;
- кровоизлияния в передней камере глаза (как иначе говорят, сосуд в глазу лопнул);
- тяжелое дыхание, учащенное сердцебиение (в норме пульс 70-100 уд./мин), аритмия (сбой в сердечном ритме, который можно прощупать, но чаще определяется уже в лечебнице на ЭКГ);
- апатия, сонливость, иногда потеря сознания;
- манежные движения (собака беспричинно начинает ходить по кругу с опущенной при этом головой);
- могут появляться отеки на лапах.
Как помочь
Лечение давления должно быть только комплексным, т.к. за каждым скачком показателей скрывается какая-то определенная патология. Обычно лечение заболевание проводится параллельно с антигипертонической. Длительность курса препаратов, нормализующих состояние кровотока, определяется ветеринарным врачом и часто зависит от устранения основного заболевания. В отдельных случаях гипотензивные средства даются животному до конца жизни
Важно следить за состоянием глаз и работы почек
- рамиприл (ср.цена до 120 руб./30 табл.): внутрь в начальной дозе 0,125 мг/кг однократно в сутки и далее поднимая ее до того уровня, который позволит держать уровень давления в норме (максимум до 0,25 мг/кг);
- беназеприл, эналаприл (цена зависит от производителя: 65-300 руб.): один раз в сутки в дозе 0,25-0,5 мг/кг. Можно повысить дозу до 1,5 мг/животное, но в комбинации с другими препаратами и диуретиками;
- лизиноприл (100-215 руб., в зависимости от количества таблеток в упаковке и производителя): начальная доза – 0,125 мг/кг, средняя поддерживающая – 0,25 мг/кг, максимальная суточная не должна превышать 0,5 мг/кг с последующим понижением до средней после стабилизации состояния. Курс 1-2 месяца. Обязательно контролировать работу почек;
- празозин (до 1400 руб./50 табл.): чтобы снизить давление быстро: 0,5-1 мг/животное до 2 раз в сутки. Собака должна находиться в лежачем положении до 20 минут, чтобы избежать резкого падения уровня АД. В дозировках от 0,1 мг используется в системной терапии;
- нитропруссид натрия: при гипертоническом кризе для экстренной помощи: дозировка подбирается строго ветеринарным специалистом и находится в пределах 1-10 мкг/кг/мин в виде внутривенной инъекции. Вводится очень медленно, постоянно контролируется процесс понижения АД, только в условиях лечебницы. При резком падении давления есть риски развития патологий мозговой деятельности.
Для снятия отеков назначаются диуретические (мочегонные) средства:
- торасемид (до 250 руб./20 табл.): 0,2 мг/кг веса собаки до 2-х раз в сутки инъекцией в мышцу или внутрь;
- фуросемид (30 руб./уп.): до 4 мг/кг до 3-х раз в сутки, в зависимости от размера пса и интенсивности отеков (инъекции или таблетки внутрь);
- спиронолактон (средняя цена до 50 руб./уп.): внутрь 1-2 мг/кг массы тела животного дважды в день через одинаковый промежуток времени.
Влияние стероидов на сердце спортсмена
В процессе тренировок бодибилдер,использующий стероидные препараты, оказывает травмирующее воздействие на сердце. Негативные последствия для органа развиваются сразу в четырех направлениях, среди которых выделяются такие побочные эффекты:
- повышение свертываемости крови и, как следствие, развитие тромбов и инфаркт;
- возникновение спазмов коронарной артерии, способствующих перекрытию доступа крови к сердцу;
- снижение высокоплотных липопротеинов, предотвращающих отложение холестерина на стенках сосудов;
- прямое повреждение сердечной мышцы.
Для спортсменов, решивших использовать стероиды в тренировочном процессе, необходимо обязательно проходить профилактические мероприятия и послекурсовую терапию, которые позволят снизить риск развития сложных сердечных заболеваний.
КардиоХелс
Кроме шести витаминов и четырех важных минералов, этот препарат содержит необходимые растительные компоненты для крепкого иммунитета, здоровья нервной и сердечно-сосудистой систем. «КардиоХелс» улучшает липидный, белковый и углеводный обмен, нормализует ритм сердца, работает как профилактика тромбоза, укрепляет стенки сосудов. Эти витамины для сердца часто выбирают спортсмены, курильщики или те, кто работает на вредном производстве – для профилактики заболеваний сердечно-сосудистой системы. «КардиоХелс» – эффективный препарат с устойчивым пролонгированным действием. Среди минусов – редкие аллергические реакции на компоненты средства, прием беременными и кормящими не рекомендуется.
КардиоХелс
Кардиохелc с коэнзимом Q10 – биологически-активная добавка, создана по специальной формуле, растворяется в Геле Алоэ Вера, эффективный помощник сердечно-сосудистой системе.
*Эта статья носит ознакомительный характер, не является рекламой или руководством к покупке. Информация предоставлена в справочных целях. Самолечение недопустимо. Перед покупкой любого препарата или при признаках заболевания обязательна консультация врача.
Какие витамины для сердца самые эффективные?
- Аспаркам 30%
- Аскорутин 8%
- Витрум Кардио 6%
- КардиоАктив Омега-3 4%
- КардиоАктив Таурин 5%
- КардиоАктив Боярышник 6%
- Венатол 3%
- Направит 3%
- Кардио Форте 5%
- КардиоХелс 4%
- Другой препарат 12%
- Впервые слышу о витаминах для сердца 14%
Всего проголосовали 473
Расчет пульса для сжигания жира по формуле Карвонена
Формула Карвонена наиболее популярна в спортивной среде, её и разберём;
(МЧСС-ЧСС в покое)*коэффициент интенсивности+ЧСС покоя
На практике расчёты проводятся следующим образом:
- Вычисление ЧСС в покое. Сперва определяется средняя частота сердечных сокращений в состоянии покоя. Обычно за 10-15 минут до измерения необходимо исключить любую физическую нагрузку, а за 3-5 минут полностью расслабиться. Измерение производится лёжа и, желательно, утром после сна. Измерение производится либо кардиомонитором, либо ручным пульсометром, либо известным способом прощупыванию определённых мест большим пальцем. Также рекомендуется повторить процедуру ещё 2-3 раза по разу в течении 2-3 дней для определения среднего пульса.
- Вычисление МЧСС. Данное измерение производится по формуле Робергса-Ландвера для определения максимальных сокращений в вашем возрасте.
- Определение резерва сокращений (РЧСС). Данный этап определяет разницу между максимальным пульсом и пульсом в состоянии покоя.
- Применение коэффициентов из ранее оговорённых диапазонов. Ко всему сказанному применяются коэффициенты из выбранного диапазона, в нашем случае диапазон на похудение – цифра от 0.60 до 0.70. К полученному результату прибавляется пульс в покое.
Примеры решения для обеих полов ниже.
Для женщин
- Высчитывается максимальный пульс из возраста – 220 ударов/минута – 30 лет=190 ударов.
- Максимальный пульс –190/минута.
- Пульс в покое – 70 ударов/минута
- Высчитывание резерва – 190-70=120.
- Минимальный диапазон – 60%.
- Формула – (120х60)+70=142.
Для мужчин
Формула почти полностью идентична вышесказанному, но есть пара нюансов:
- Пульс в мужском сердце слабее, чем в женском, примерно на 10 ударов в минуту. Этот показатель в среднем составляет 50-65 ударов в минуту. Это обусловлено мужской физиологией.
- В силу первого пункта диапазонный показатель следует увеличить на 10-15% — до 65-80%
Приспособленность организма к силовым нагрузкам
Физическая активность влияет на сердце. Значительные нагрузки провоцируют существенные перестройки в работе главного мышечного органа организма. Чрезмерные физические усилия могут стать причиной гипертрофии миокарда.
По сути, сердечные мышцы — это такие же ткани, как и скелетная мускулатура. На регулярную физическую активность они реагируют увеличением массы. Это позволяет сердцу облегчать прокачку возрастающих объемов крови с наименьшими энергетическими потерями.
Крупные и мелкие сосуды также способны к модификациям при физической работе, особенно чувствительны капилляры. Их численность возрастает благодаря образованию между двумя мелкими сосудами новых анастомозов, кроме этого, в активную работу включаются резервные сосуды.
Активное разрастание капиллярной сети отмечается прежде всего в скелетных и сердечных мышцах. Крупные сосуды становятся более устойчивыми к стрессовым состояниям и перепадам давления.
Они приобретают устойчивый тонус, привыкают к прокачке значительных объемов крови и адекватно реагируют на усиление сердечной деятельности. Проще говоря, сосуды вовлекаются в тренировки совместно с мышцами с вытекающими отсюда последствиями.
Гипертрофия миокарда
Нормальное сердце и гипертрофированное
Не во всех случаях увеличение сердечной мышцы является полезным процессом. При умеренных допустимых нагрузках сердце не увеличивается в объеме, а при изнуряющих тренировках характеризуется набором критической мышечной массы (гипертрофия миокарда).
У тяжелоатлетов развивается эксцентрическая гипертрофия миокарда (расширение наружной стенки левого желудочка по сравнению с межжелудочковой оболочкой) – явление, по симптоматике схожее с гипертонией.
Это анатомическое различие становится причиной нарушения сердечных сокращений, поэтому в определенных зонах миокарда развиваются ишемические процессы по причине дефицита кислорода. Тем не менее, для этого надо тренироваться несколько десятков лет, и многие спортсмены успевают завершить профессиональную деятельность до наступления подобных деформаций.
К негативным эффектам силовых упражнений для сердца и сосудов следует отнести:
- из-за гипертрофии сердца его мышцы хуже сокращаются;
- гипотонию;
- аритмию;
- кардиомиопатию.
Почему развивается спортивное сердце?
Для того, чтобы ответить на этот вопрос, необходимо понимать основы сердечных сокращений. Согласно закону Франка-Старлинга, чем сильнее будет растянуто мышечное волокно, тем с большей силой оно сократится в ответ. У человека во время физической нагрузки происходит активация сердечно-сосудистой системы, а также возрастают минутный и ударный объемы крови. Это необходимо для того, чтобы как можно больше крови протекло через легкие, и больший объем крови, обогащенной кислородом, попал к скелетной мускулатуре, которая и осуществляет выполнение нагрузки. В свою очередь, чем больше объема крови протекает по камерам сердца, тем больше растягиваются волокна миокарда, и, соответственно, тем с большей силой они сокращаются. По мере постоянных тренировок постепенно формируется утолщение мышечных волокон, что носит компенсаторный, приспособительный характер, ведь чем больше потребность скелетной мускулатуры в кислороде, тем больше крови должно быть обогащено кислородом в легких. Уже через несколько месяцев от начала регулярных тренировок у спортсмена развивается незначительная равномерная гипертрофия миокарда. По мере тренировок сердце все больше приспосабливается к физическим нагрузкам, становится более тренированным, что обеспечивает полноценную работу скелетной мускулатуры.
В это время изменяются и обычные показатели работы сердечных камер, которые могут быть измерены и оценены с помощью ЭКГ и ультразвукового исследования. Возрастают минутный и ударный объемы крови (количество протекающей по сердцу крови в минуту и за одно сердечное сокращение) – более 5 литров в минуту и более 70 мл за одно сокращение, соответственно. В то же время в силу приспособительных механизмов в сердечной мышце уменьшается частота проведения электрических импульсов по миокарду, что проявляется снижением частоты сердечных сокращений в минуту (около 50 ударов в минуту, по сравнению с 70-80 ударами в минуту у нетренированного человека). Снижение ЧСС (брадикардия) в условиях систематических нагрузок очень благоприятно сказывается на самой сердечной мышце, потому что при учащенном сердцебиении (что характерно для обычного человека с пульсом 100-120 в минуту после нагрузки) возникает повышенная потребность в кислороде и для сердечной мышцы.
В ходе исследований, которые постоянно проводятся с целью оценки физического состояния спортсменов, было выявлено и доказано, что при прекращении тренировок возможно постепенное ослабевание компенсаторных механизмов в сердечной мышце с возвращением сердца к обычным, нормальным размерам. В целом незначительная гипертрофия миокарда не несет какой-либо угрозы жизнью или здоровью, если размеры сердца не превышают допустимых. Как только у спортсмена в процессе обследования выявляются критерии, значительно превышающие показатели физиологической гипертрофии, а также возникают осложнения – ему следуетанятий профессиональным спортом.
Диагностическая нагрузочная проба
Пациентам с кардиалгией для верификации диагноза ИБС проводится проба с физической нагрузкой на велоэргометре или на тредмиле. Выбор методики исследования зависит от технических возможностей лаборатории, от предпочтений и в меньшей степени — от физического состояния пациента.
Кому‑то из пациентов легче выполнить упражнение на велоэргометре, другим удобнее воспользоваться бегущей дорожкой. Людям с избыточной массой тела (более 100–110 кг) предлагается тредмил, как и пациентам с сопутствующей патологией нижних конечностей (болезни суставов, сосудистая патология), которым бывает тяжело выполнить упражнение на велоэргометре.
Женщинам предпочтительно назначать бегущую дорожку, при прочих равных условиях они на тредмиле выполняют большую по мощности нагрузку, соответственно, достигается большее значение ЧСС. При выполнении пробы на велоэргометре женщины и пациенты старшего возраста прекращают нагрузку до достижения субмаксимальной ЧСС по экстракардиальным причинам (усталость, боли в ногах и т. п.), соответственно, проба оказывается незавершенной и диагностически незначимой.
Диагностическая проба с физической нагрузкой назначается пациентам с исходно неизмененной ЭКГ, на которой сегмент ST располагается на изолинии. Связано это прежде всего с тем, что положительная нагрузочная проба предполагает в классическом случае депрессию сегмента ST более 1 мм (0,1мВ) или его элевацию более 2 мм (0,2 мВ).
Прием бета-блокаторов и коронаролитиков, а также сосудорасширяющих лекарственных препаратов отменяется за 1–2 суток до исследования. Если по клиническим причинам отменить прием этих препаратов невозможно (загрудинные боли на фоне отмены медикаментов), интерпретация результатов исследования будет крайне затруднена, а сама проба будет лишена диагностического смысла.